Com a evolução da terapêutica das doenças infectoparasitárias houve um declínio das mesmas. Entretanto, com a expansão do uso de imunobiológicos, emergiram as infecções oportunistas, sobretudo sob apresentações atípicas. É relatado o caso de uma paciente, tratada com infliximabe para doença de Crohn, que apresentou diarreia, perda ponderal, dor abdominal, febre e nódulos eritematosos subcutâneos que evoluíram com flutuação e ulceração espontânea. Com o achado de bacilos álcool‐ácido resistentes e de DNA de Mycobacterium tuberculosis em fragmento cutâneo, por meio da reação em cadeia da polimerase, confirmou‐se o diagnóstico de tuberculose cutânea gomosa, provavelmente secundária à disseminação hematogênica de foco intestinal.
Os imunobiológicos foram introduzidos na década de 1990 para tratamento das doenças inflamatórias intestinais.1–3 Pode ocorrer reativação de infecções latentes resultante da imunossupressão causada por esses medicamentos. A tuberculose (TB) se associa mais especificamente ao uso dos antagonistas do fator de necrose tumoral alfa.3
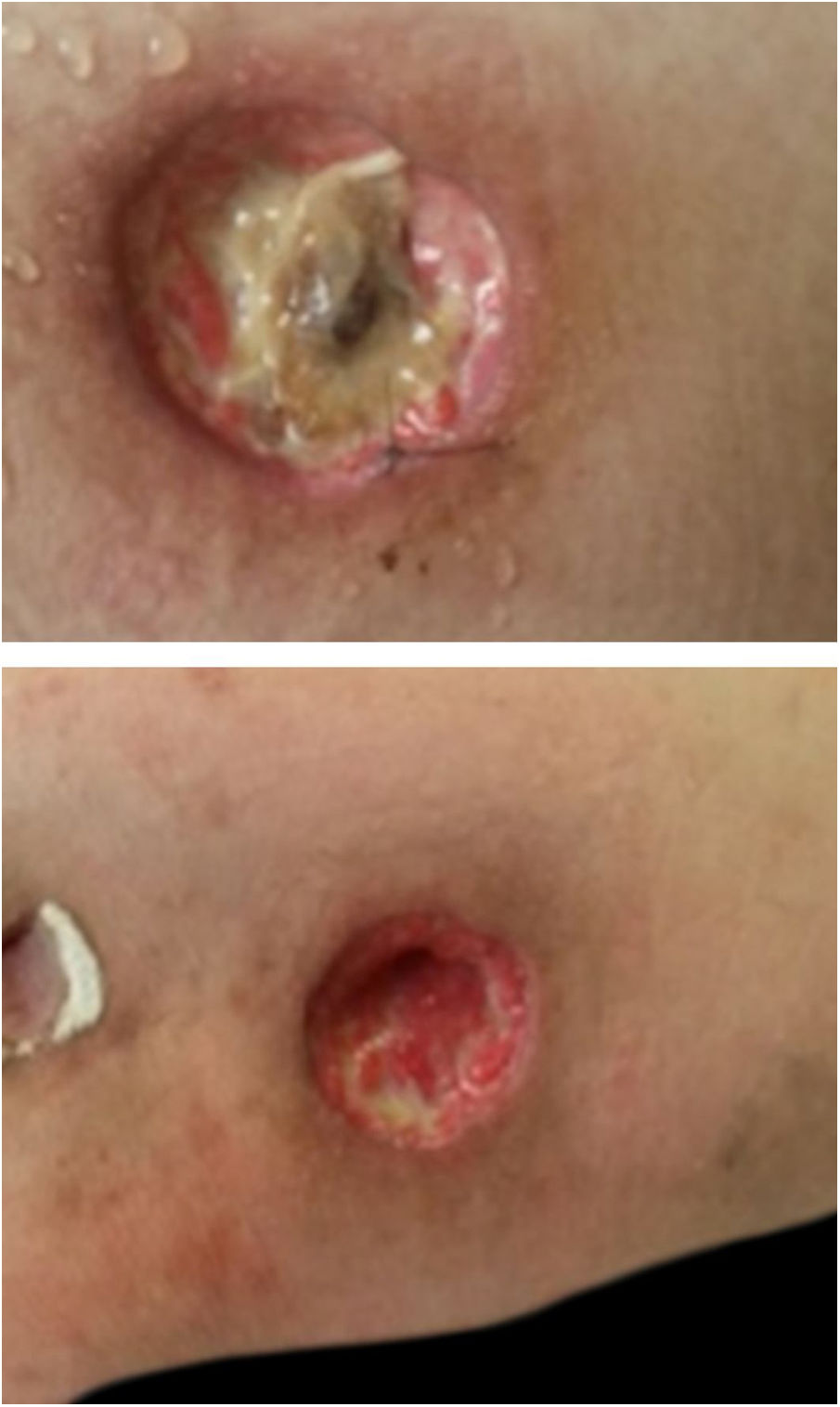
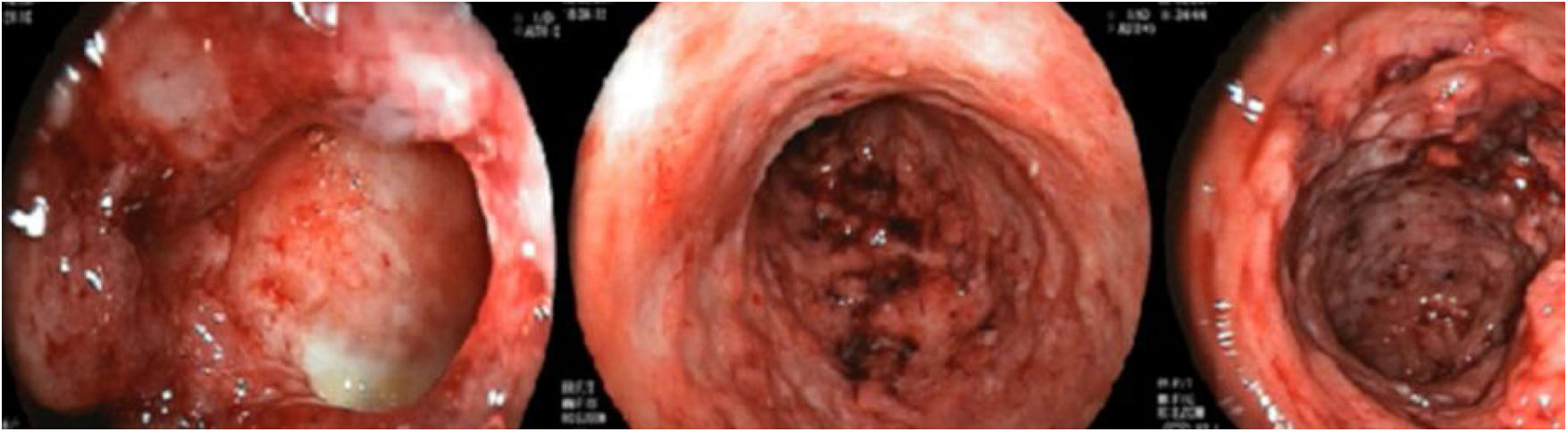
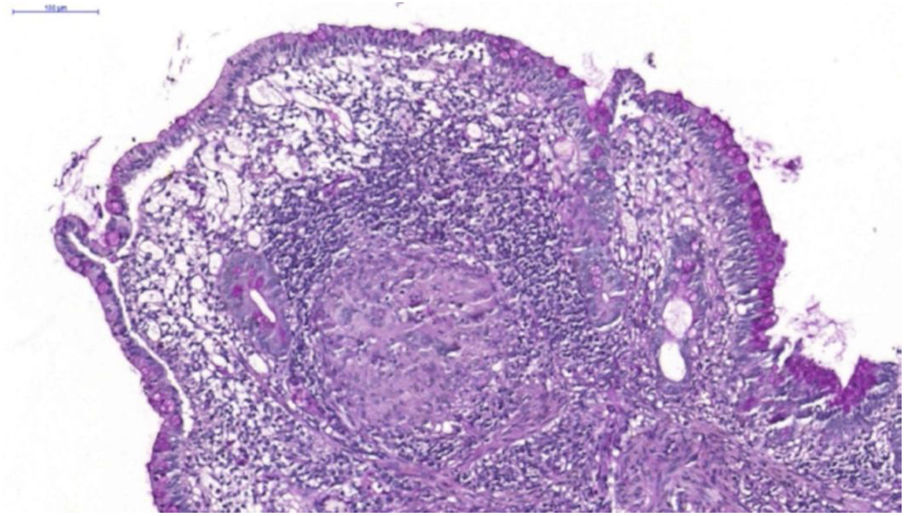
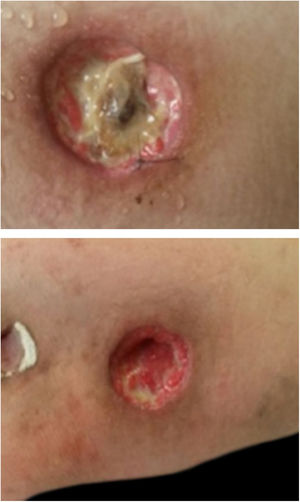
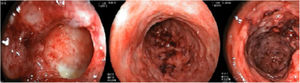
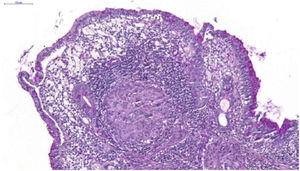
Paciente do sexo feminino com 26 anos de idade foi diagnosticada com doença de Crohn (DC) por enterorragia e cólica abdominal. Devido ao insucesso terapêutico com prednisona, mesalazina e azatioprina, foi iniciado infliximabe 5mg/kg. Apesar da melhora inicial dos sintomas, evoluiu com piora gradual. Após 14 meses sob infliximabe, mantinha quadro ativo e perda ponderal, além de picos febris diários. Apresentou três nódulos eritematosos subcutâneos na região posterior da coxa direita, com aproximadamente 3cm de diâmetro, sem flutuação ou drenagem. Em seguida, desenvolveu ulceração das lesões, de bordas bem definidas e fundo necrótico (fig. 1), com anatomopatológico apresentando processo inflamatório inespecífico. A biópsia endoscópica intestinal (fig. 2) demonstrou granulomas com necrose central não caseosa e ausência de bacilos álcool‐ácido resistentes (BAAR) (fig. 3).
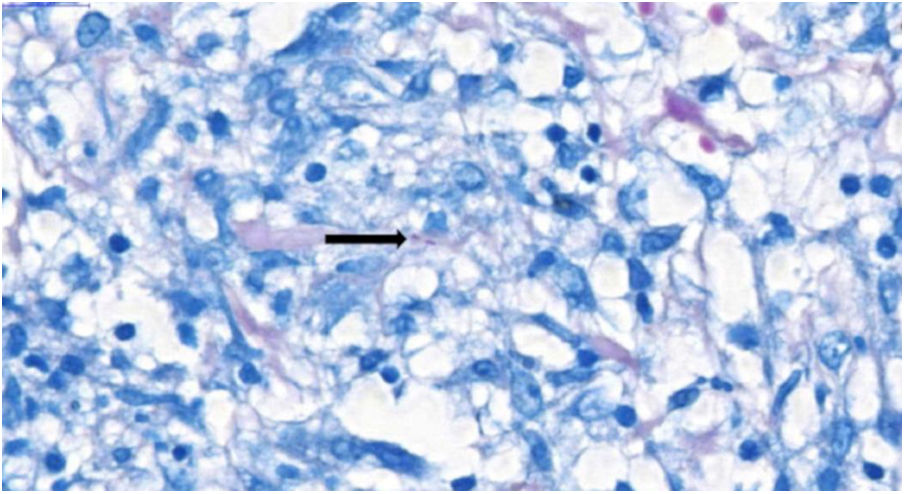
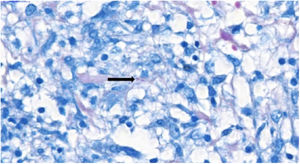
Pelas características dos granulomas, levantou‐se a hipótese de infecção por Yersinia pseudotuberculosis. O tratamento com gentamicina e ceftriaxona foi ineficaz; houve surgimento de novo nódulo cutâneo eritematoso na coxa esquerda, cuja biópsia revelou presença de BAAR ao exame histopatológico (fig. 4) e material genético de Mycobacterium tuberculosis pelo teste rápido molecular, confirmando o diagnóstico de TB cutânea, forma gomosa. A tomografia computadorizada de tórax mostrou nódulos inespecíficos, não se descartando acometimento pulmonar. Foi instituído tratamento com rifampicina, isoniazina, pirazinamida e etambutol durante seis meses. Os nódulos ulcerados cicatrizaram completamente no terceiro mês, sem ocorrência de recidiva após um ano de seguimento.
A TB cutânea corresponde a cerca de 1% dos casos da doença.4 Pode ser subdividida em formas causadas por inoculação direta, como o cancro tuberculoso e a TB verrucosa, formas causadas por contiguidade e autoinoculação, como o escrofuloderma e a TB periorificial, e formas causadas por disseminação hematogênica, como a TB gomosa e a TB miliar aguda. É provável que o lúpus vulgar possa ser causado pelas três vias. Há ainda as tubercúlides, formas em que a resposta imune exacerbada determina lesões cutâneas, como eritema indurado de Bazin, líquen escrofuloso e tubercúlide papulonecrótica.4–6
A TB gomosa é rara e acomete principalmente imunossuprimidos e crianças desnutridas. Caracteriza‐se por nódulos eritematosos subcutâneos que evoluem com intensa necrose central, fistulização e ulceração. Resulta da disseminação hematogênica aguda de um foco primário durante períodos de bacilemia. A prova tuberculínica geralmente é negativa. A histopatologia exibe intensa necrose, formação de granulomas frouxos e alta carga bacilar. Técnicas moleculares também contribuem para o diagnóstico.7 Incluem‐se no diagnóstico diferencial: paniculites, goma sifilítica e hidradenite supurativa. A morfologia e localização da TB gomosa ajudam a diferenciá‐la de outras formas multibacilares, como a periorificial. Preconiza‐se o mesmo tratamento utilizado para a doença pulmonar. O tratamento diretamente observado é recomendado pelo Programa Nacional de Controle de Tuberculose, do Ministério da Saúde do Brasil, e deve ser realizado no domicílio pela Atenção Básica.8,9 Completado o tratamento da TB, houve boa resposta da DC ao ustequinumabe.
Suporte financeiroNenhum.
Contribuição dos autoresLucas Campos Garcia: Aprovação da versão final do manuscrito; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura.
Everton Carlos Siviero do Vale: Aprovação da versão final do manuscrito; elaboração e redação do manuscrito; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; revisão crítica do manuscrito.
Maria de Lourdes Ferrari: Aprovação da versão final do manuscrito; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados.
Lauro Damasceno de Carvalho Faria: Aprovação da versão final do manuscrito; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados.
Conflito de interessesNenhum.
Como citar este artigo: Garcia LC, Vale ECS, Ferrari ML, Faria LDC. Gummatous cutaneous tuberculosis associated with the use of infliximab for Crohn's disease. An Bras Dermatol. 2021;96:228–30.
Trabalho realizado no Serviço de Dermatologia, Hospital das Clínicas, Universidade Federal de Minas Gerais, Belo Horizonte, MG, Brasil.