Paciente de 34 anos, sexo masculino, fototipo II na classificação de Fitzpatrick, com múltiplos nevos com características clínicas de displásicos e com melanoma cutâneo extensivo superficial com 0,45 mm de profundidade de invasão na região lombar, tratado cirurgicamente em 2019. Não apresentava história familiar de melanoma. Foi encaminhado para fotodermatoscopia/mapeamento corporal total (MCT) com inclusão de todas as lesões pigmentadas. Para isso, foram realizadas fotos macroscópicas da superfície cutânea do paciente em posições padrão. Para a aquisição das fotos, foi utilizada câmera fotográfica Canon EOS T7i® com objetiva EF 50 mm (de abertura f/1.4 USM). A câmera foi acoplada ao conjunto de hardware que compõem o Fotofinder Dermoscope 1000®. As imagens foram geradas utilizando a Medicam Full HD 1000®, com luz não polarizada, na qual foi utilizado gel de água na interface entre a pele e a lente. Todas as lesões foram analisadas considerando o método qualitativo de “análise de padrões”.
Foram documentadas 645 lesões melanocíticas. Dessas, nove apresentavam achados dermatoscópicos com indicativos para estudo histológico adicional. As lesões melanocíticas suspeitas foram submetidas à excisão e três novos melanomas foram diagnosticados: melanoma extensivo superficial com 0,5mm de profundidade de invasão na região do hipocôndrio direito (fig. 1); melanoma in situ em flanco esquerdo (fig. 2); e melanoma in situ na perna esquerda (fig. 3). As outras seis lesões foram documentadas como nevos displásicos (displasia acentuada).
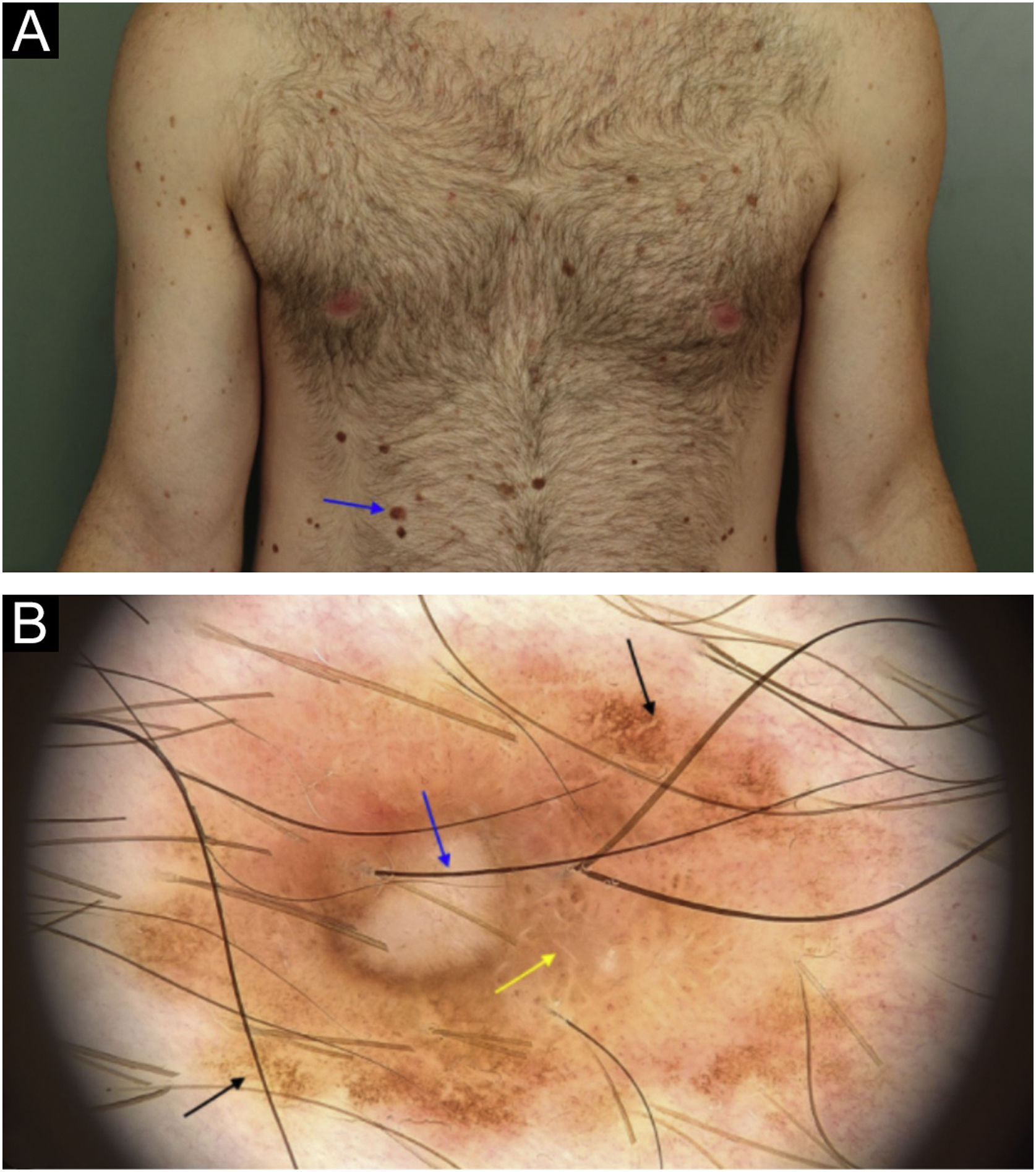
Melanoma extensivo superficial com 0,5 mm de invasão na região de hipocôndrio direito. (a) Aspecto clínico e localização da lesão (seta). (b) Aspecto dermatoscópico onde se observam áreas de rede pigmentar atípica (seta preta), área com hipopigmentação reticulada (seta amarela) e área central despigmentada/amorfa com vasos lineares e irregulares em permeio (seta azul).
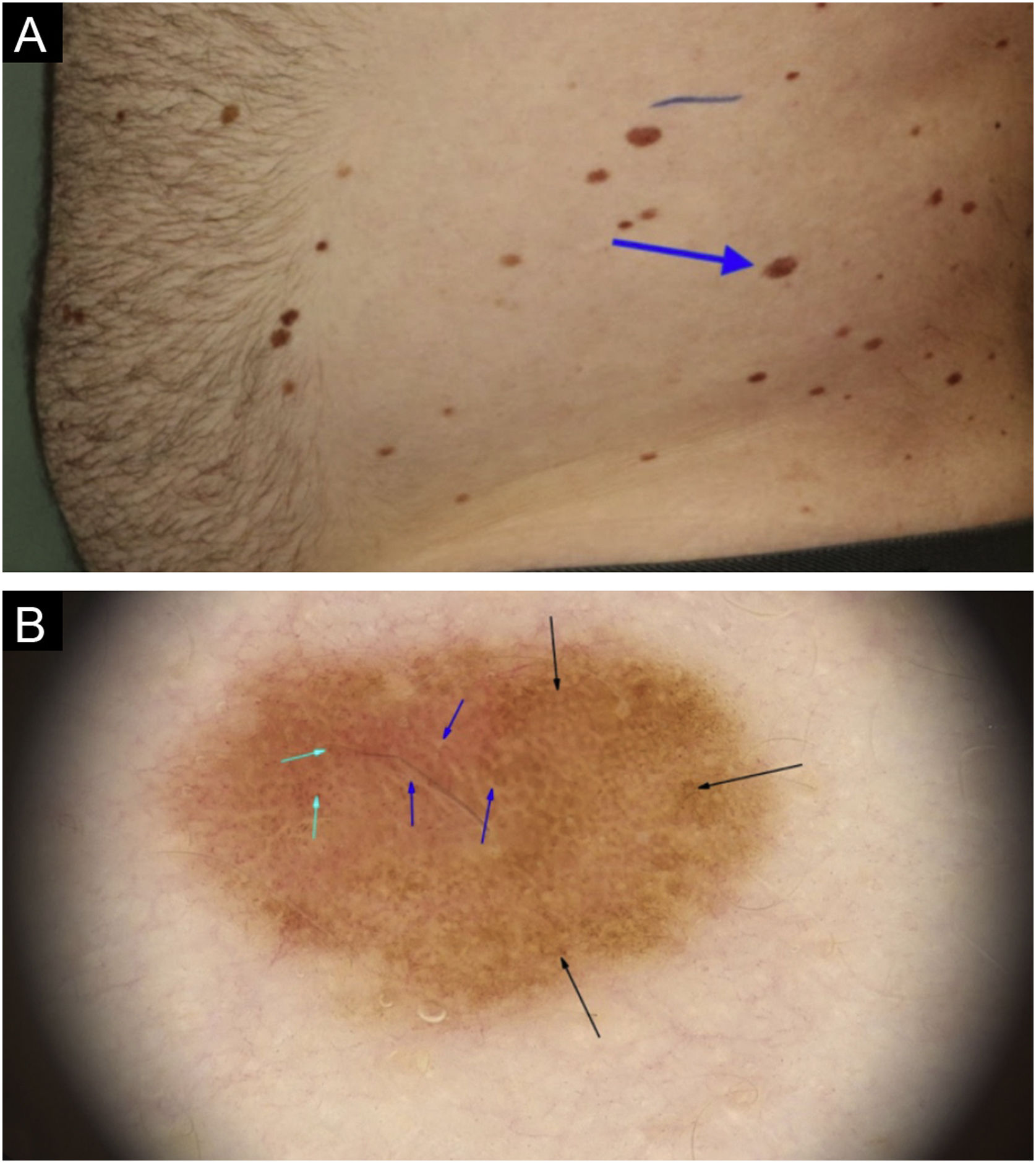
Melanoma in situ no flanco esquerdo. (a) Aspecto clínico do melanoma, em que são observadas características semelhantes às demais lesões adjacentes (seta azul). (b) Na dermatoscopia pode ser observada rede pigmentada irregular (setas pretas) associada à hipopigmentação reticulada ou rede invertida (seta azul) e vasos sanguíneos puntiformes periféricos (seta verde).
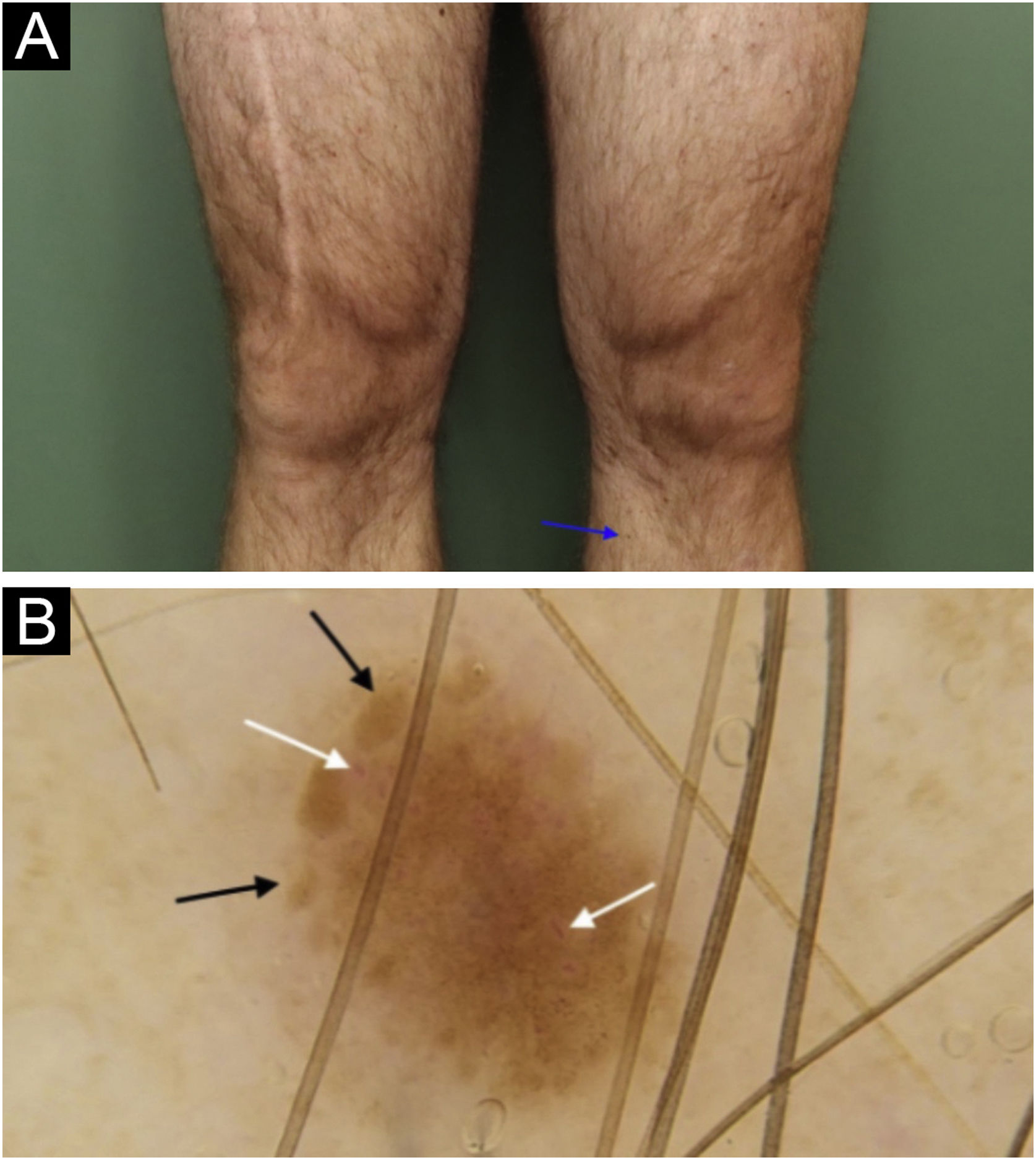
Melanoma in situ na região anteromedial do membro inferior esquerdo. (a) Aspecto clínico de lesão de 1,5 mm (seta azul), com coloração marrom‐clara semelhante às demais áreas pigmentadas nas proximidades de ambos os membros inferiores. (b) Aspecto dermatoscópico da lesão onde foi possível identificar uma lesão mais ou menos simétrica, com coloração marrom‐clara, contendo glóbulos periféricos com distribuição e tamanhos irregulares (seta preta); vasos com formas lineares, em vírgula e globulares em permeio (seta branca).
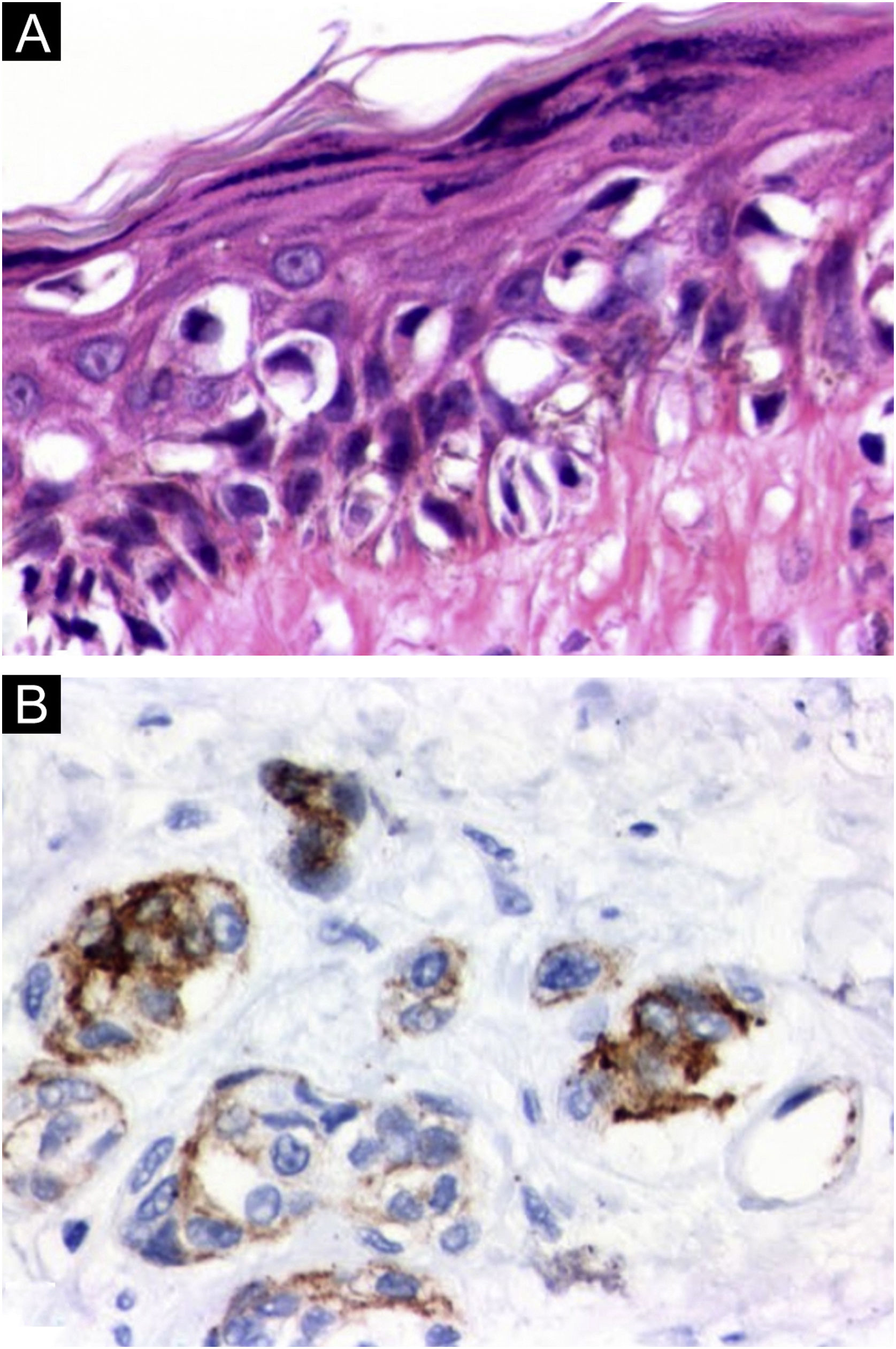
Histologicamente, os nevos atípicos demonstraram componentes de células melanocíticas juncionais e dérmicas (nevos compostos) com desarranjo arquitetural e assimetria, além de atipia citológica e fibroplasia subepidérmica. Nas lesões diagnosticadas como melanoma in situ (flanco e perna esquerda), além de atipia citológica mais intensa, observou‐se significante disseminação pagetoide, porém sem invasão dérmica. O melanoma extensivo superficial (região do abdome) apresentava atipias citológicas intensas, caracterizadas por pleomorfismo e hipercromasia nuclear, disseminação pagetoide exuberante e focos de invasão dérmica com figuras de mitose atípicas. O exame imuno‐histoquímico revelou positividade de HMB45 nas células neoplásicas em ambos os componentes epidérmico e dérmico, indicando ausência de maturação e realçando o componente invasivo, diferentemente do que ocorre em lesões melanocíticas benignas (fig. 4).
Cortes histológicos. (a) Fotomicroscopia do melanoma in situ da perna esquerda demonstrando atipias citológicas intensas e disseminação pagetoide exuberante (Hematoxilina & eosina, 100×). (b) Positividade imuno‐histoquímica de HMB45 nas células neoplásicas em ambos os componentes epidérmico e dérmico do melanoma invasivo da região do abdome (Hematoxilina & eosina, 100×).
Para considerar o diagnóstico de síndrome do nevo displásico (SND) em um indivíduo, é necessária a história pessoal ou familiar de melanoma (em pelo menos um parente de primeiro ou segundo grau), associada à presença de muitos nevos – alguns clinicamente atípicos (mais de 100 nevos, com pelo menos um nevo medindo mais de 8 mm, ou um nevo clinicamente atípico com mais de 5 mm).1,2 O paciente aqui descrito apresentava história pessoal prévia de melanoma, além dos critérios clínicos para o diagnóstico de SND. Pessoas com SND têm risco elevado para desenvolvimento de melanoma cutâneo, podendo ser até 150 vezes maior em relação à população em geral.2,3
A realização de MCT com fotodermatoscopia digital em pacientes com SND é estratégia importante para o diagnóstico precoce de melanoma e, consequentemente, para a redução da mortalidade associada a essa neoplasia.3–5 Nessa população, cerca de 34%‐61% dos melanomas são detectados exclusivamente pelo acompanhamento com MCT.6,7
Não existe consenso na forma de realização do MCT; podem ser incluídas todas as lesões pigmentadas identificadas, ou apenas aquelas com suspeita clínica e/ou dermatoscópica, previamente selecionas de acordo com critérios da regra do ABCD ou por alterações detectadas no exame dermatoscópico inicial. Inserir todas as lesões em exame de MCT requer maior tempo para a aquisição e para a análise dermatoscópica das imagens, mas pode aumentar a acurácia do método, principalmente em lesões sem suspeita clínica e que não apresentam características indicativas para estudo histológico complementar.8,9 Ao mesmo tempo, analisando os padrões dermatoscópicos de todas as lesões, é possível selecionar, de modo mais criterioso, aquelas que devem ser incluídas nos exames subsequentes de seguimento, além de definir qual seria o melhor período para o exame seguinte (três meses, seis meses ou 12 meses).9 No caso clínico relatado, apesar de o paciente não apresentar história familiar de melanoma, ele contava com mais de 600 lesões melanocíticas, das quais várias com características clínicas e dermatoscópicas de nevos displásicos (além de história pessoal prévia de melanoma). O diagnóstico dos dois melanomas in situ (principalmente o localizado na perna esquerda) só foi possível pelo critério de incluir todas as lesões cutâneas pigmentadas na documentação digital inicial.
Suporte financeiroNenhum.
Contribuição dos autoresMarcelo Moreno: Concepção e o desenho do estudo; levantamento dos dados, ou análise e interpretação dos dados; redação do artigo ou revisão crítica do conteúdo intelectual importante; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; aprovação final da versão final do manuscrito.
Maria Luiza Mukai Franciosi: Redação do artigo ou revisão crítica do conteúdo intelectual importante; revisão crítica da literatura.
Lucas Faria Abrahão‐Machado: Redação do artigo ou revisão crítica do conteúdo intelectual importante; obtenção, análise e interpretação dos dados; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação final da versão final do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Moreno M, Franciosi ML, Abrahão‐Machado LF. Synchronous and metachronous melanomas diagnosed at early stages in a patient with dysplastic nevus syndrome. An Bras Dermatol. 2023;98:556–8.
Trabalho realizado no Curso de Medicina, Universidade Federal da Fronteira Sul, Chapecó, SC, Brasil.