As dermatoses neutrofílicas englobam um amplo espectro de doenças caracterizadas por densa infiltração cutânea composta principalmente por neutrófilos. A dermatose neutrofílica do dorso das mãos é atualmente considerada uma variante localizada da síndrome de Sweet. O uso abusivo de cocaína foi relacionado a uma ampla gama de manifestações mucocutâneas, incluindo dermatoses neutrofílicas, como o pioderma gangrenoso. Este relato de caso apresenta um paciente com dermatose neutrofílica do dorso das mãos, no qual o uso abusivo de cocaína foi identificado como o provável fator desencadeante.
As dermatoses neutrofílicas são um grupo de doenças cutâneas heterogêneas caracterizadas por densa infiltração epidérmica, dérmica ou hipodérmica por neutrófilos. A dermatose neutrofílica do dorso das mãos (DNDM), descrita pela primeira vez por Strutton et al., é considerada uma variante localizada da síndrome de Sweet (SS). Na primeira descrição, a presença de vasculite leucocitoclástica em biópsias de pele levou os autores a chamá‐la de “vasculite pustulosa das mãos”.1 Entretanto, evidências atuais sugerem que a vasculite pode representar um epifenômeno semelhante ao observado em alguns casos de SS.2 O uso abusivo de cocaína foi relacionado a uma ampla gama de manifestações mucocutâneas.3 O presente relato de caso apresenta um paciente com quadro clínico estereotipado de DNDM, no qual o uso de cocaína parecia ser o fator desencadeante.
Relato do casoHomem de 46 anos de idade com história prévia de diabetes mellitus tipo 1, fibrilação atrial, dislipidemia e doença de Graves‐Basedow apresentava história de cinco dias de lesões cutâneas na região dorsal das mãos, associadas a dor torácica, tosse e expectoração leves, que apareceram simultaneamente. O paciente não apresentava febre ou outros sintomas agudos. Ele não havia começado a tomar nenhum medicamento novo, mas reconheceu o uso frequente de cocaína por oito meses.
A radiografia do tórax revelou opacidade do ângulo costofrênico direito relacionado a derrame pleural. Assim, foi feito o diagnóstico de pneumonia atípica e, portanto, foi indicado o tratamento com amoxicilina‐clavulanato e, posteriormente, com azitromicina. No entanto, o paciente não apresentou melhora. A tomografia computadorizada (TC) toracoabdominal mostrou infiltrado bilateral difuso, sugestivo de doença inflamatória das pequenas vias aéreas e derrame pleural discreto.
A bioquímica sérica mostrou descompensação glicêmica (299mg/dL e HbA1C=10,6%) e reagentes de fase aguda elevados (velocidade de hemossedimentação [VHS]=58mm; proteína C‐reativa [PCR]=4,55mg/dL). O hemograma completo revelou leucocitose (14 mil/mm3) e neutrofilia (10,4 mil/mm3). Os marcadores tumorais e a eletroforese de proteínas estavam dentro dos limites normais. Testes de autoimunidade (incluindo anticorpos antinucleares [ANAs] e antígenos extraídos do núcelo [ENAs]), testes sorológicos para vírus da imunodeficiência humana, vírus da hepatite B e C e infecções do trato respiratório (incluindo Chlamydia pneumoniae, Legionella sp., Mycoplasma pneumoniae, Coxiella sp. e vírus sincicial respiratório) foram negativos.
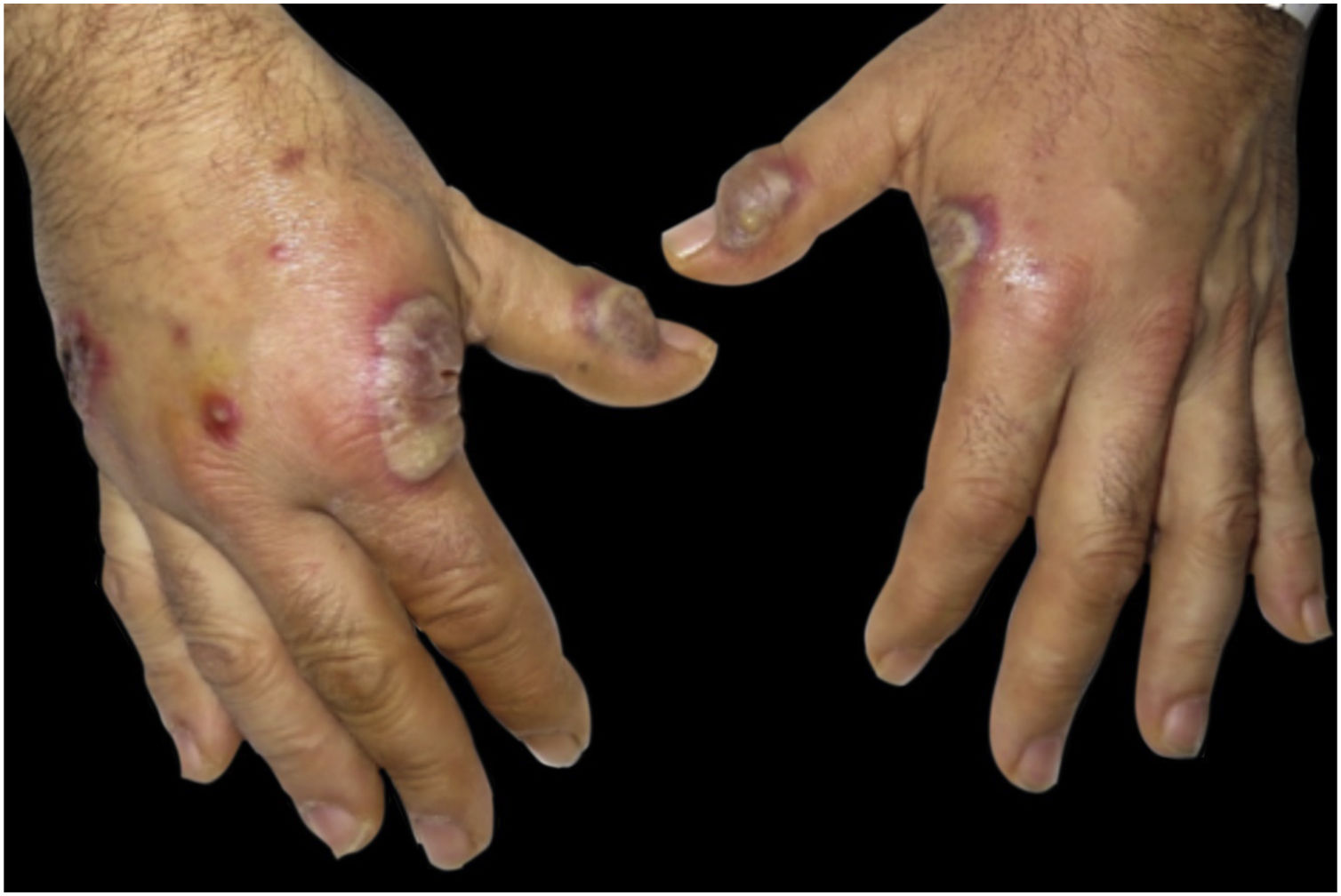
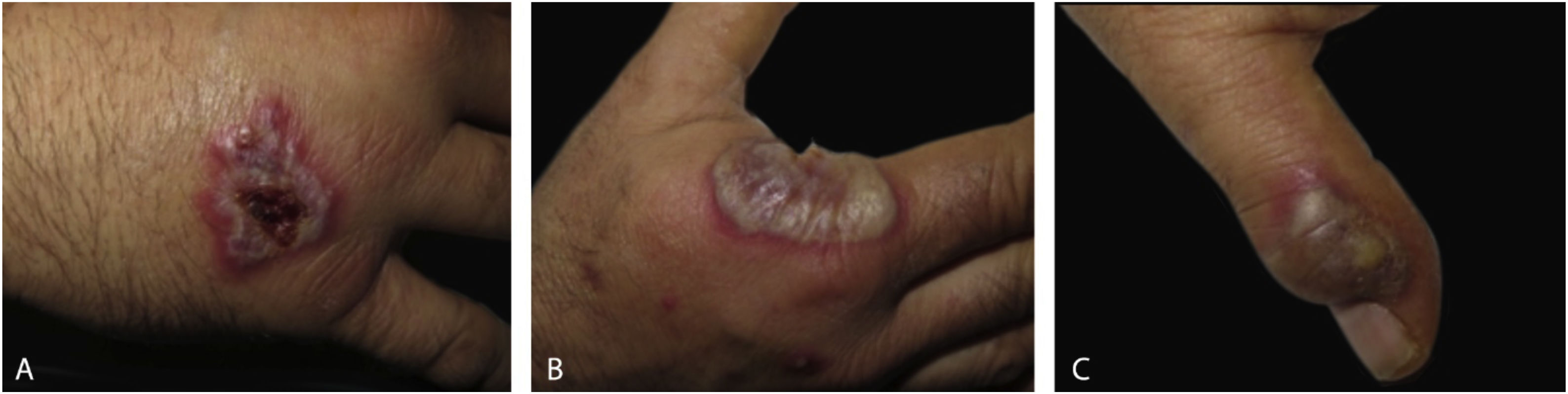
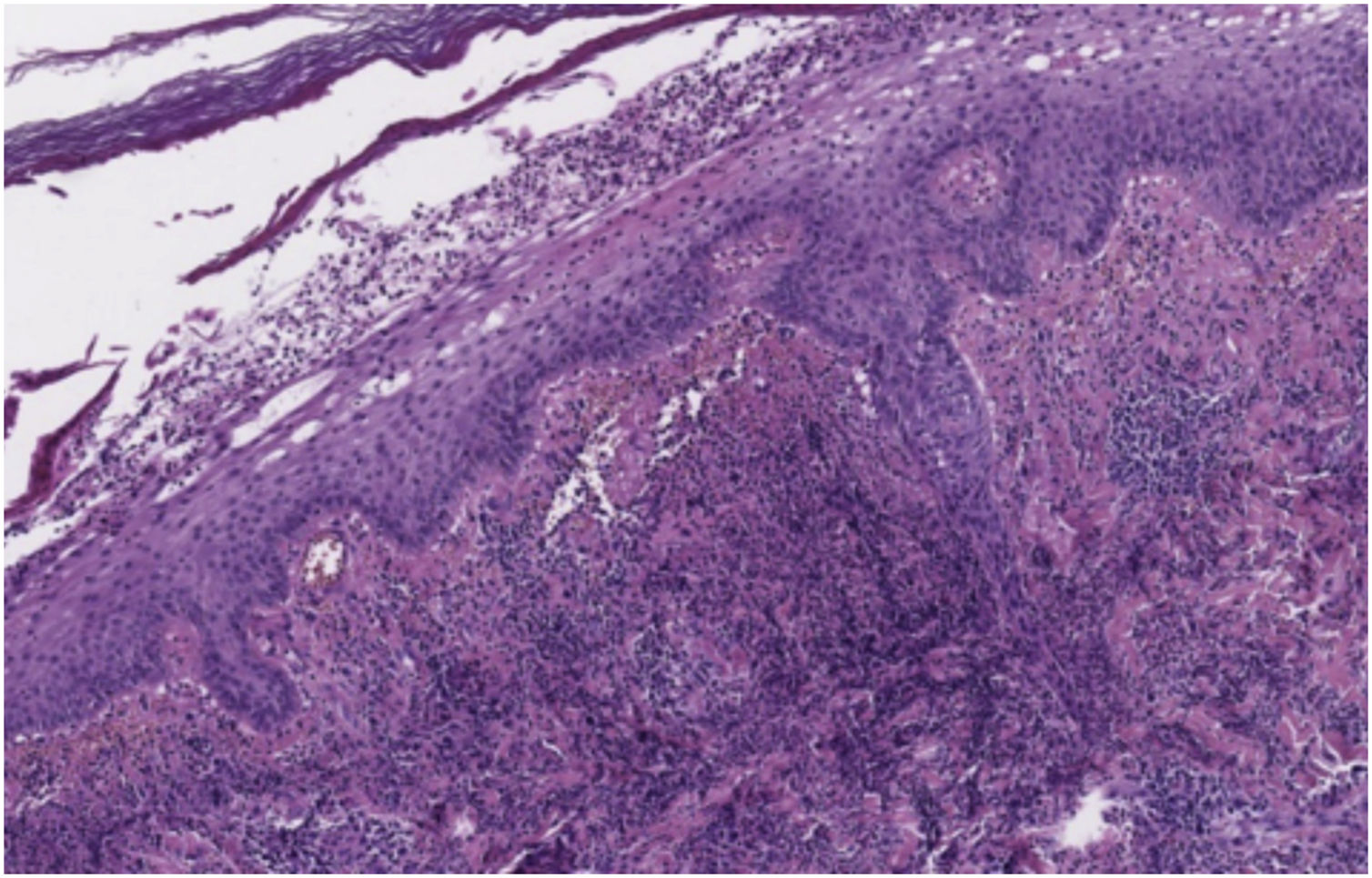
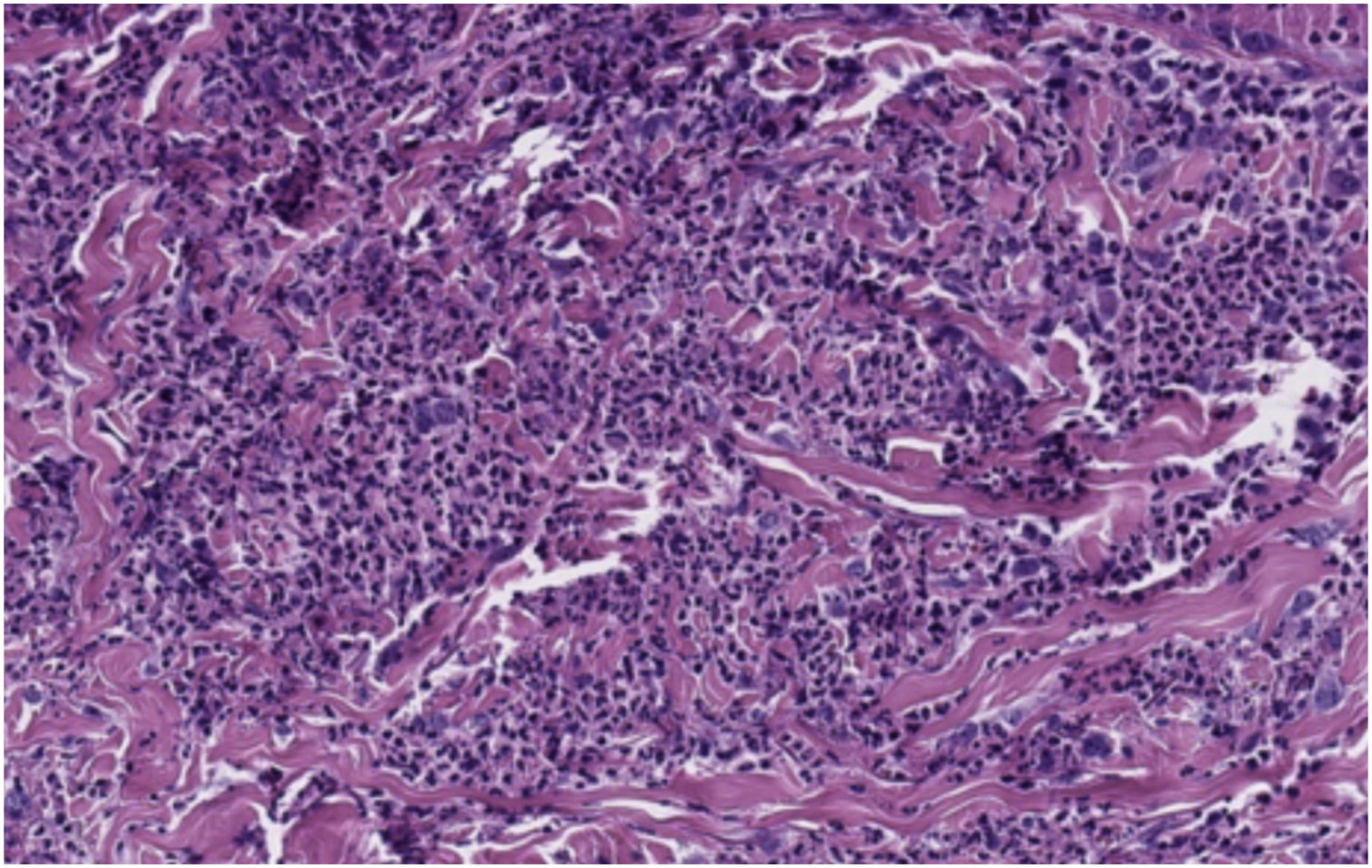
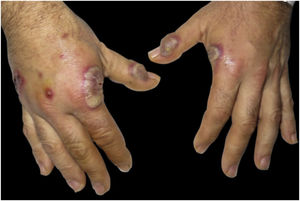
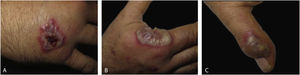
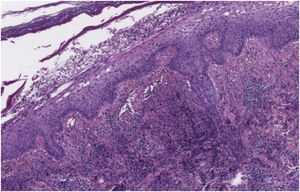
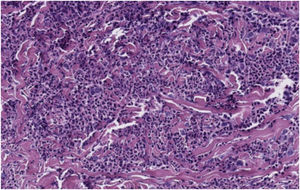
O exame dermatológico revelou placas edematosas eritemato‐violáceas bilaterais, parcialmente ulceradas, e pústulas coalescendo formando lesões bolhosas hemorrágicas na face dorsal das mãos (figs. 1 e 2). O exame histopatológico mostrou acantose com formação de bolha neutrofílica subcórnea e denso infiltrado inflamatório intersticial dérmico predominantemente composto por neutrófilos (figs. 3 e 4). Além disso, estavam presentes cariorrexe, extravasamento de eritrócitos e edema subepidérmico. A cultura de esfregaço não identificou microrganismos patogênicos.
O paciente foi tratado com 30mg de prednisona oral diariamente em regime de redução gradual por oito semanas, juntamente com creme de betametasona/gentamicina. A terapia com esteroides resultou resposta acentuada das lesões cutâneas e dor torácica. Além disso, o paciente interrompeu o uso de cocaína desde a hospitalização até o presente. Durante o seguimento de um ano, não houve recorrência das lesões cutâneas e o paciente permaneceu totalmente assintomático.
DiscussãoA DNDM é atualmente considerada uma variante localizada incomum da SS.4 Clinicamente, a DNDM é caracterizada por placas e nódulos eritemato‐violáceos, frequentemente ulcerados, afetando predominantemente o dorso das mãos.4 Esse distúrbio tem predileção pela região radial das mãos e geralmente é bilateral.5 Distribuição localizada, características clínicas e infiltração neutrofílica geralmente levam ao diagnóstico inicial de infecção cutânea. Entretanto, as lesões não respondem aos antibióticos e as culturas são negativas.4 O exame de sangue geralmente mostra leucocitose, neutrofilia e VHS elevada. No entanto, esses achados são menos comuns do que na SS clássica.5
A maioria dos casos de SS clássica é idiopática. Contudo, como na SS clássica, existe uma associação significativa entre DNDM e doença sistêmica. Nesse sentido, distúrbios hematológicos (principalmente síndrome mielodisplásica e discrasias de células plasmáticas), tumores de órgãos sólidos, doença inflamatória intestinal e infecções recentes foram relatados como fatores desencadeantes.5 Por esse motivo, é de suma importância a realização de exame físico minucioso e a solicitação de exames complementares para descartar doença sistêmica subjacente.
O envolvimento pulmonar na SS clássica é raro. Lesões cutâneas e acometimento pulmonar são geralmente concomitantes, e os sintomas mais comuns são a dispneia e a tosse. Os achados radiológicos variam de infiltrados intersticiais unilaterais ou bilaterais a opacidades pulmonares, com ou sem derrame pleural.6 Quando realizados, o exame citológico ou a biópsia podem revelar alta proporção de neutrófilos com culturas negativas. No presente caso, essas investigações não foram realizadas por causa dos sintomas leves e da rápida melhora com esteroides. Que seja de nosso conhecimento, não há relatos anteriores de suspeita de envolvimento pulmonar na DNDM.5
Histopatologicamente, a DNDM é caracterizada por infiltrado neutrofílico dérmico denso com edema dérmico associado.5 Entretanto, os achados de vasculite leucocitoclástica são mais frequentes do que na SS clássica. Esses achados são provavelmente secundários ao dano endotelial e não são necessários para fazer o diagnóstico.1,5,7 A imunofluorescência direta é tipicamente negativa.
Embora a resolução espontânea seja raramente descrita, os pacientes com DNDM geralmente recebem tratamento sistêmico. Apesar de os corticosteroides sistêmicos serem a base do tratamento, muitos pacientes se beneficiam do uso de um agente sistêmico com efeito poupador de esteroide para evitar recorrências, principalmente a dapsona. Outros medicamentos alternativos são colchicina, tetraciclina ou iodeto de potássio.4,5
As manifestações mucocutâneas do abuso de cocaína foram recentemente revisadas.3 A vasculopatia induzida por cocaína é um fenômeno bem descrito que se manifesta como placas purpúricas envolvendo predominantemente as orelhas, o nariz e outras regiões da face. Essa erupção purpúrica está relacionada à trombose microvascular com ou sem vasculite leucocitoclástica. Levamisol, um adulterante da cocaína, foi identificado como um fator desencadeante para a resposta autoimune associada a esse fenômeno. 3
Em relação às dermatoses neutrofílicas, o pioderma gangrenoso (PG) secundário ao uso crônico de cocaína é bem documentado e tende a se apresentar com lesões múltiplas.8,9 De fato, a evidência mais forte para PG induzido por drogas está relacionada à cocaína.10 O exame histopatológico pode mostrar alterações de vasculite como achado característico, mas não constante. Ainda não está definido se o levamisol pode ser implicado na patogenia do PG relacionado à cocaína.8,9 Jeong et al. propõem que o levamisol esteja possivelmente implicado na patogênese do PG induzido por cocaína em razão da semelhança no perfil sorológico de ambas as doenças. Nesse sentido, os anticorpos anticitoplasma de neutrófilos com padrão perinuclear (p‐ANCA) e os anticorpos antifosfolípides estão frequentemente elevados tanto na toxicidade vasculopática do levamisol quanto no PG.9 Levando‐se em conta que as dermatoses neutrofílicas são frequentemente consideradas espectrais e que há uma sobreposição significativa entre esses quadros dermatológicos, é razoável supor que a cocaína adulterada com levamisol pode estar envolvida na gênese de outras doenças cutâneas neutrofílicas.
Este relato de caso apresenta um paciente com DNDM, no qual o uso de cocaína foi identificado como o possível fator desencadeante. A suspensão do uso de cocaína juntamente com o tratamento adequado da fase aguda levou a um tempo prolongado sem recorrências e sem necessidade de terapia de manutenção. Que seja de nosso conhecimento, a relação entre cocaína e DNDM não tinha sido relatada anteriormente.
Suporte financeiroNenhum.
Contribuição dos autoresMarcial Álvarez‐Salafranca: Aprovação da versão final do manuscrito; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação no planejamento do estudo; revisão crítica da literatura; revisão crítica do manuscrito.
Mar García‐García: Aprovação da versão final do manuscrito; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação no planejamento do estudo; revisão crítica da literatura; revisão crítica do manuscrito.
Begoña de Escalante Yangüela: Aprovação da versão final do manuscrito; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação no planejamento do estudo; revisão crítica da literatura; revisão crítica do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Álvarez‐Salafranca M, García‐García M, Yangüela BE. Neutrophilic dermatosis of the dorsal hands related to cocaine abuse. An Bras Dermatol. 2021;96:574–7.
Trabalho realizado no Hospital Clínico Universitario Lozano Blesa, Saragoça, Espanha.