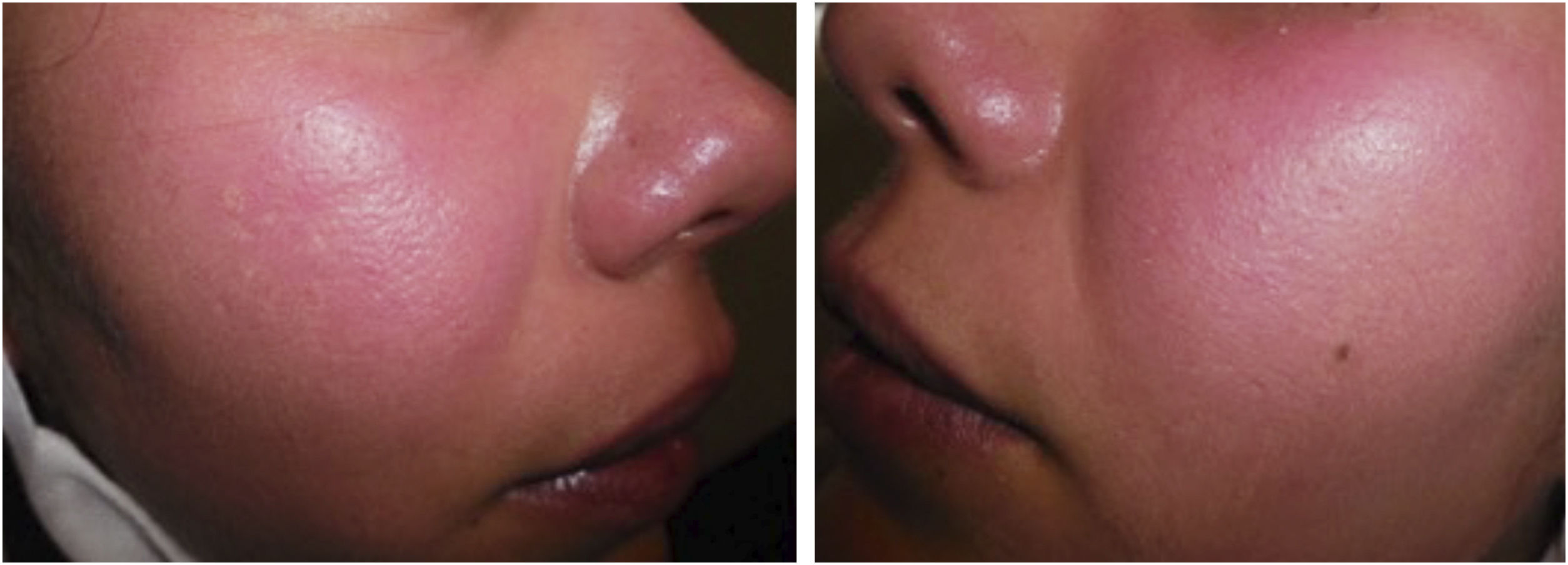
Paciente do sexo feminino, 36 anos, apresentava máculas eritematosas localizadas na região bucinadora havia dois anos, que posteriormente afetaram toda a face (fig. 1), associadas a intensa dor local em queimação e sensação de calor, agravadas pela exposição à radiação ultravioleta, altas temperaturas e emoções fortes.
A paciente foi diagnosticada com rosácea eritemato‐telangiectásica e recebeu tratamentos convencionais para rosácea, como doxiciclina e ivermectina tópica, com breve melhora seguida de piora dos sintomas. A paciente também apresentava histórico de ansiedade e depressão.
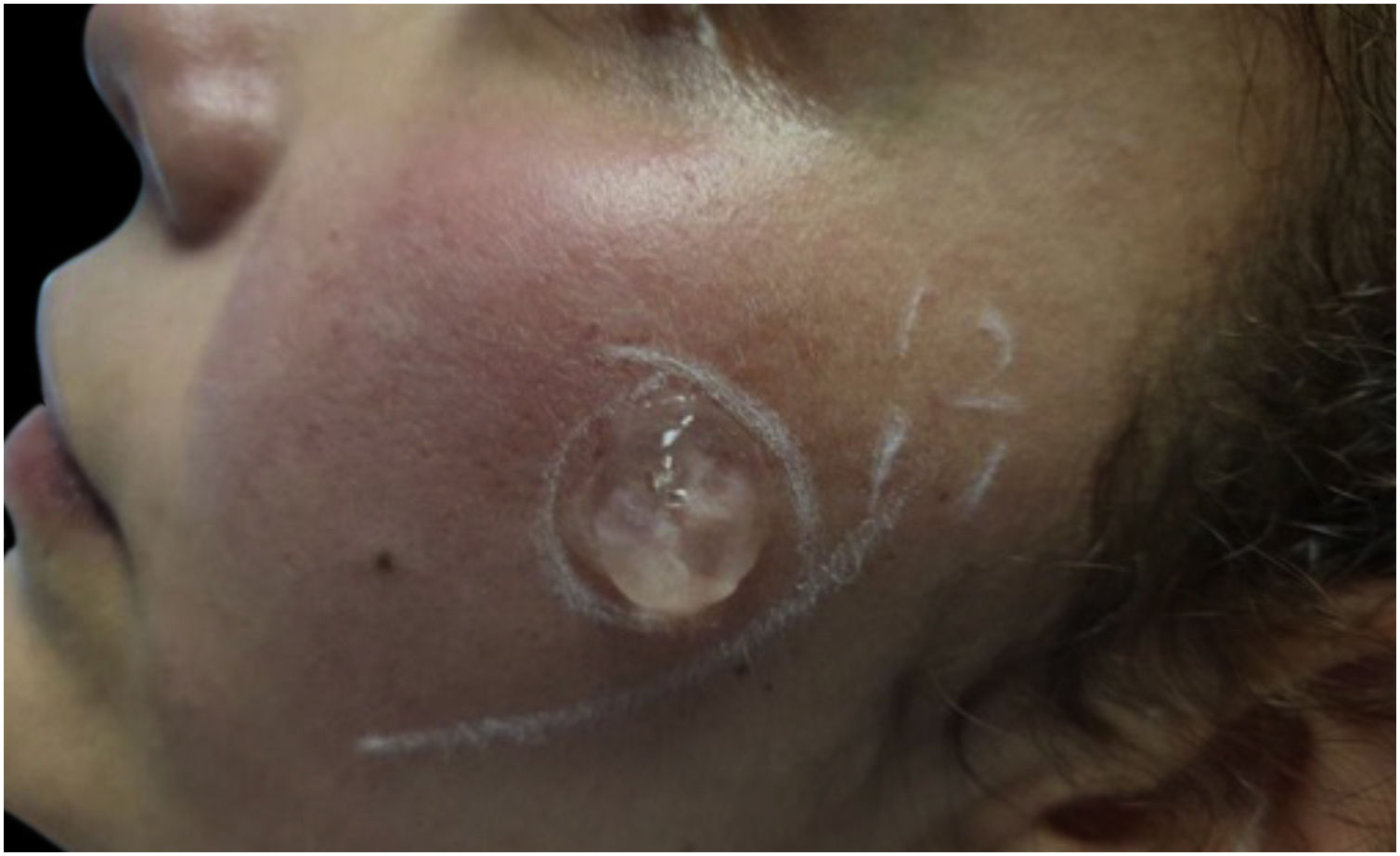
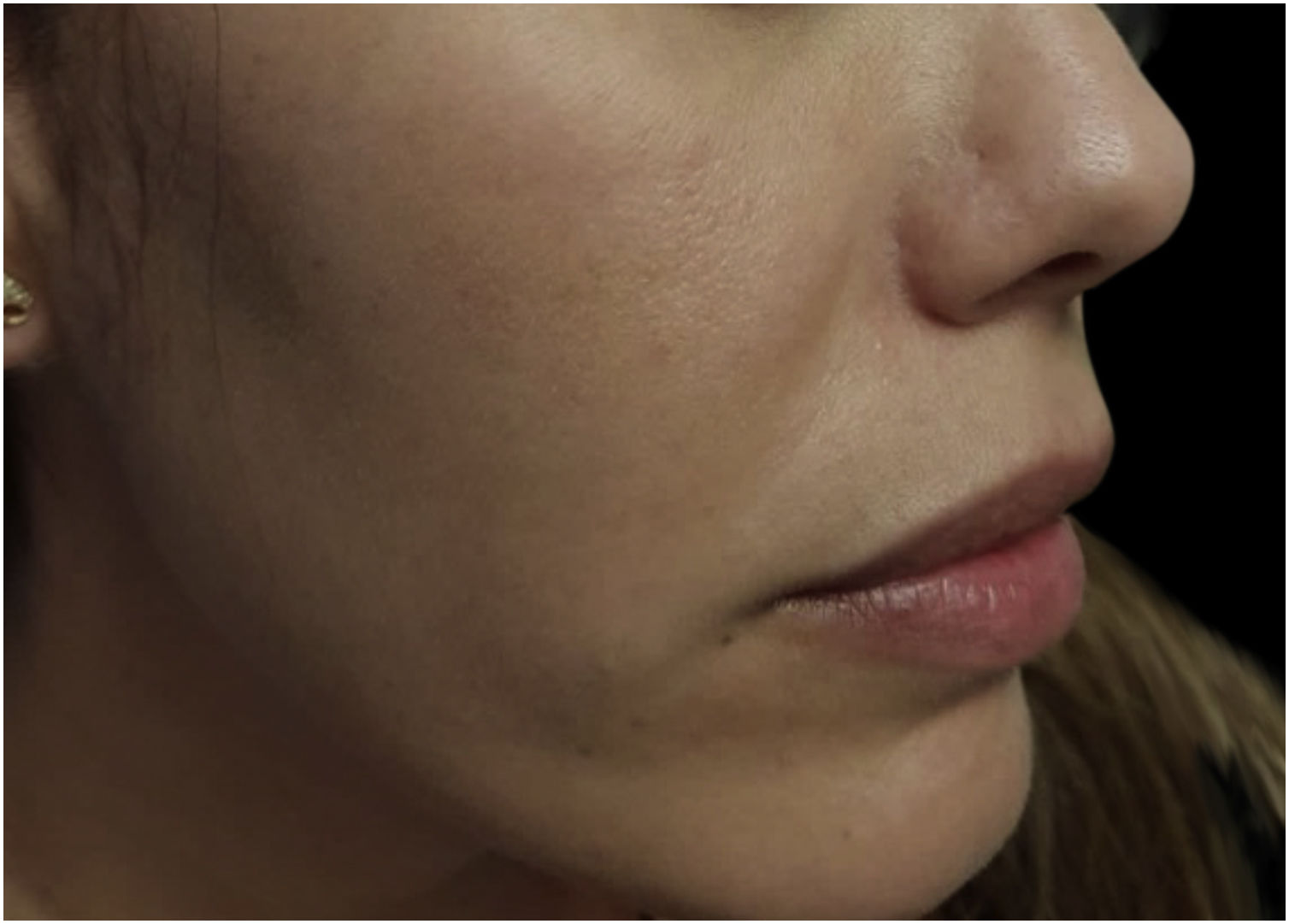
Foram excluídas outras possíveis causas da síndrome da face vermelha, como lúpus eritematoso sistêmico, síndrome carcinoide e feocromocitoma, por meio de exames laboratoriais e de imagem. Dado o histórico de resposta deficiente aos tratamentos padrão e os sintomas neurológicos concomitantes, foi diagnosticada rosácea neurogênica (RN). A paciente foi tratada com pregabalina 150mg/dia e duloxetina 90mg/dia durante seis meses. Isso reduziu significantemente a dor e os sintomas de queimação. No entanto, o eritema persistiu; sendo então adicionada terapia com luz intensa pulsada (LIP; Harmony‐Alma Laser®, comprimento de onda de 550‐650nm, fluência de 10J/cm2, largura de pulso de 12ms). Um pequeno teste de exposição foi realizado para garantir que o tratamento fosse tolerado de maneira adequada (fig. 2). Ela recebeu sessão mensal durante três meses, continuando com o tratamento farmacológico. Após essa terapêutica combinada, todos os sinais e sintomas desapareceram (fig. 3), com melhora da qualidade de vida.
A RN apresenta vermelhidão facial intensa associada a ardor, queimação e disestesias desproporcionais ao rubor ou edema concomitantes,1 e foi descrita por Scharschmidt em 2011.2 O grau de eritema é mais grave na RN do que em outras variantes, e a dor tem sido descrita como perfurante, assemelhando choque elétrico ou em pontada. Os fatores desencadeantes da RN são semelhantes aos de outras variantes da rosácea. Os pacientes com RN apresentam associação com síndrome de dor regional complexa, tremor essencial, ansiedade, depressão e transtorno obsessivo‐compulsivo.1,2
A fisiopatologia ainda é desconhecida, mas é proposta uma regulação disfuncional no sistema neurovascular chamada inflamação neurogênica,1,3 que é mediada por neuromoduladores. Os mais importantes são a proteína relacionada ao gene da calcitonina (CGRP, do inglês calcitonin gene‐related protein) e a substância P (SP). Eles atuam nas células endoteliais e nas células musculares lisas, levando a alterações vasculares. A SP induz edema e neovascularização, enquanto a CGRP é um potente vasodilatador microvascular que piora a inflamação local.3
A resposta da RN às terapias convencionais é deficiente.4 Medicamentos que atenuam a liberação de neurotransmissores podem ser eficazes (pregabalina, gabapentina, antidepressivos, memantina e duloxetina).1 A pregabalina modula a liberação de SP e CGRP. A duloxetina tem efeito anti‐inflamatório e imunomodulador.5 Ambos os medicamentos ajudaram a paciente com os sintomas de ansiedade e depressão, bem como com os sintomas somáticos.
As terapias de luz, como a LIP, são efetivas para a rosácea. A LIP usa fototermólise para destruir os vasos sanguíneos, reduzindo o eritema facial. As considerações sobre fluência, amplitude de pulso e intervalo entre pulsos dependerão do fototipo do paciente, da gravidade da condição e da tolerância ao tratamento, e são ajustáveis de acordo com os critérios do médico. Intervenções baseadas em luz devem ser usadas com cautela em virtude da sensibilidade da pele.2
Outros tratamentos são intervenção cirúrgica (simpatectomia), toxina botulínica e estímulos frios locais.4
Poucos casos de RN foram descritos, e ainda existem lacunas no manejo da doença. A paciente do presente caso teve resposta efetiva aos neuromoduladores e LIP, sem efeitos colaterais. Essa combinação terapêutica não foi relatada anteriormente.
Suporte financeiroNenhum.
Contribuição dos autoresAndrea Paola Céspedes Pérez: Adequação da concepção e planejamento do estudo; redação do manuscrito; orientação da pesquisa; revisão crítica da literatura; revisão crítica do manuscrito; aprovação da versão final do manuscrito.
Diana Isabel Conde Hurtado: Adequação da concepção e planejamento do estudo; redação do manuscrito; orientação da pesquisa; revisão crítica da literatura; revisão crítica do manuscrito; aprovação da versão final do manuscrito.
Ricardo Flaminio Rojas López: Adequação da concepção e planejamento do estudo; obtenção dos dados, análise dos dados; participação intelectual em conduta propedêutica e/ou terapêutica do caso estudado; redação do manuscrito; revisão crítica da literatura; revisão crítica do manuscrito; aprovação da versão final do manuscrito.
Conflito de interessesDr. Ricardo Flaminio Rojas é membro do Conselho Consultivo e palestrante da Galderma.