Os termos “micobactérias atípicas” ou “micobactérias não tuberculosas” (MNT) referem‐se a um grupo de micobactérias além de Mycobacterium tuberculosis e de Mycobacterium leprae1,2. As MNT são organismos onipresentes que podem resistir a condições extremas de temperatura1,2. Mycobacterium abscessus é micobactéria atípica de crescimento rápido que pode causar lesões cutâneas e infecções disseminadas, geralmente após trauma cutâneo2. As manifestações dermatológicas incluem nódulos, abscessos e úlceras que muitas vezes podem se assemelhar a infecções por Sporothrix1. A transmissão zoonótica é raramente relatada3.
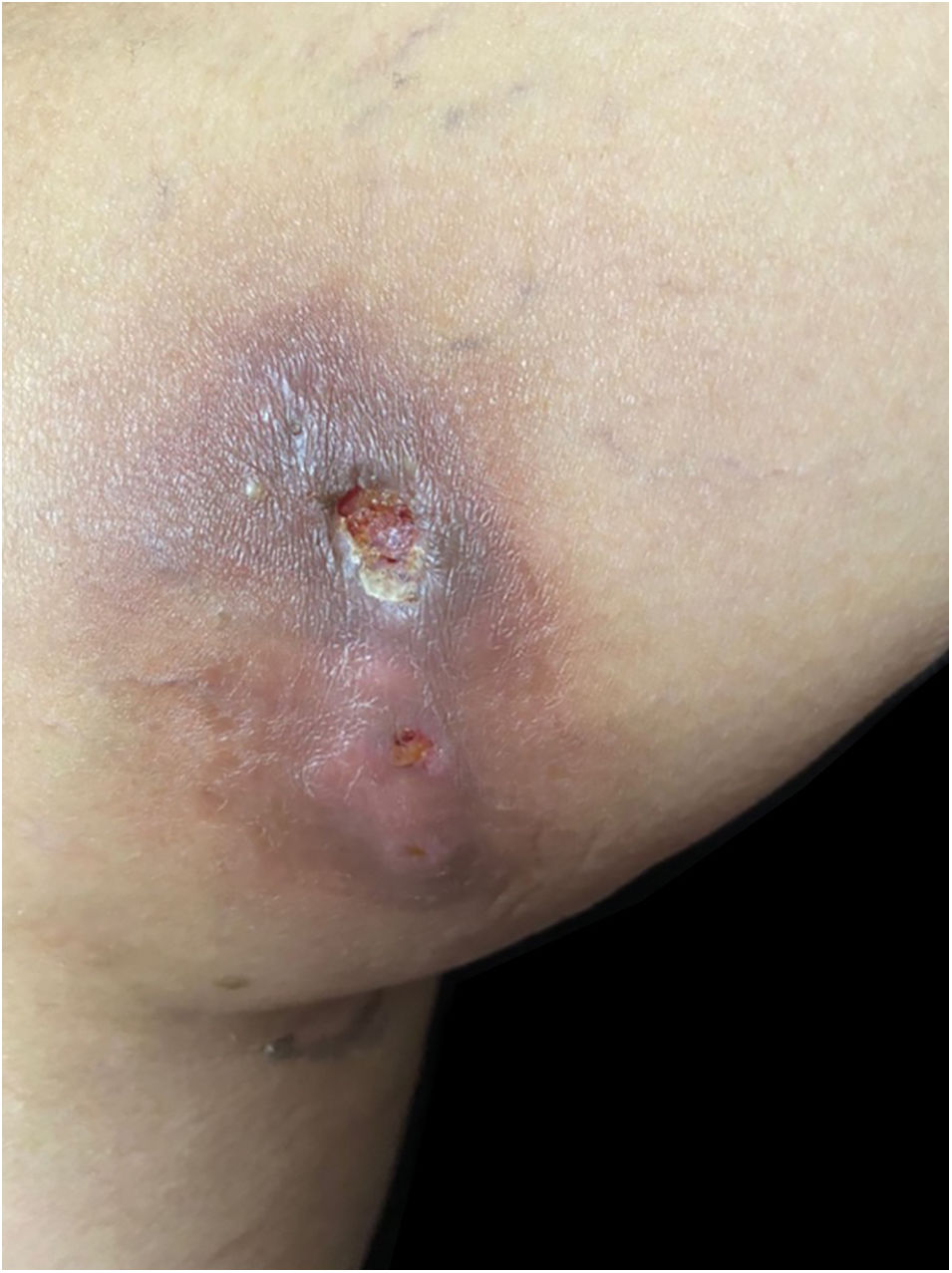
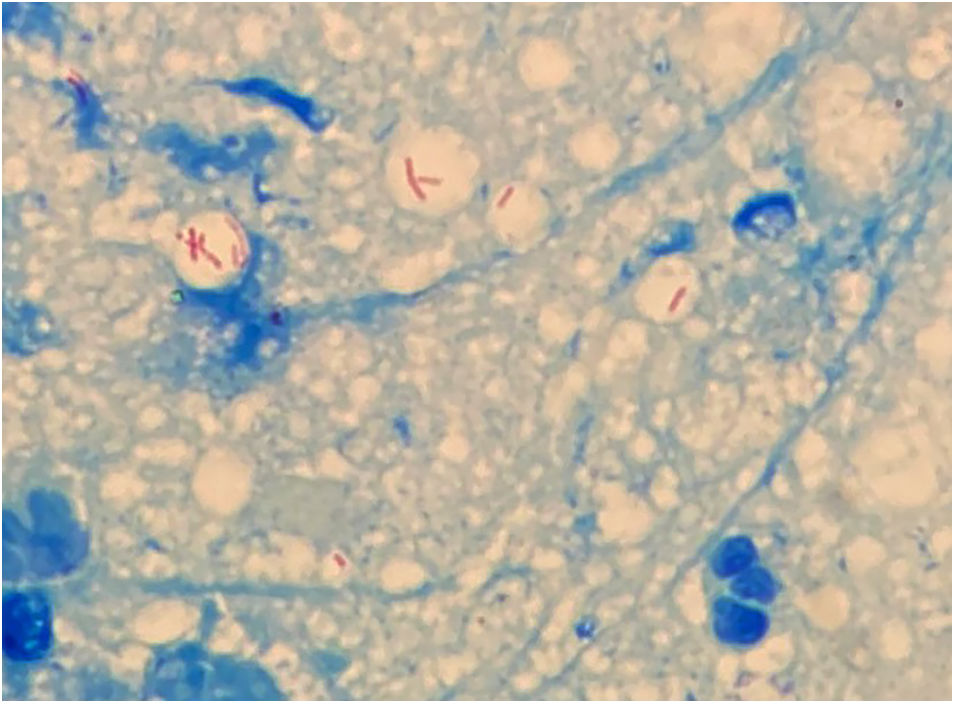
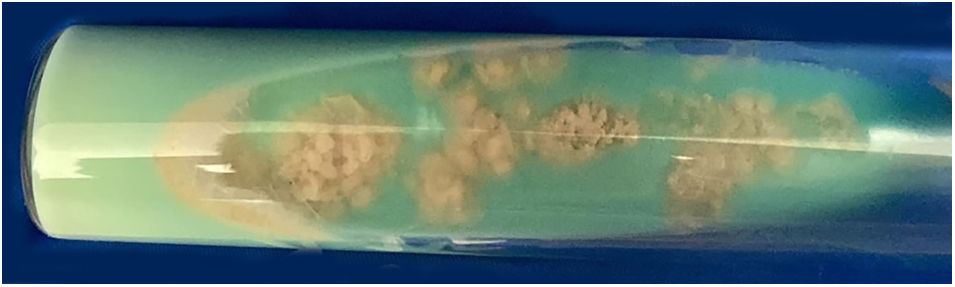
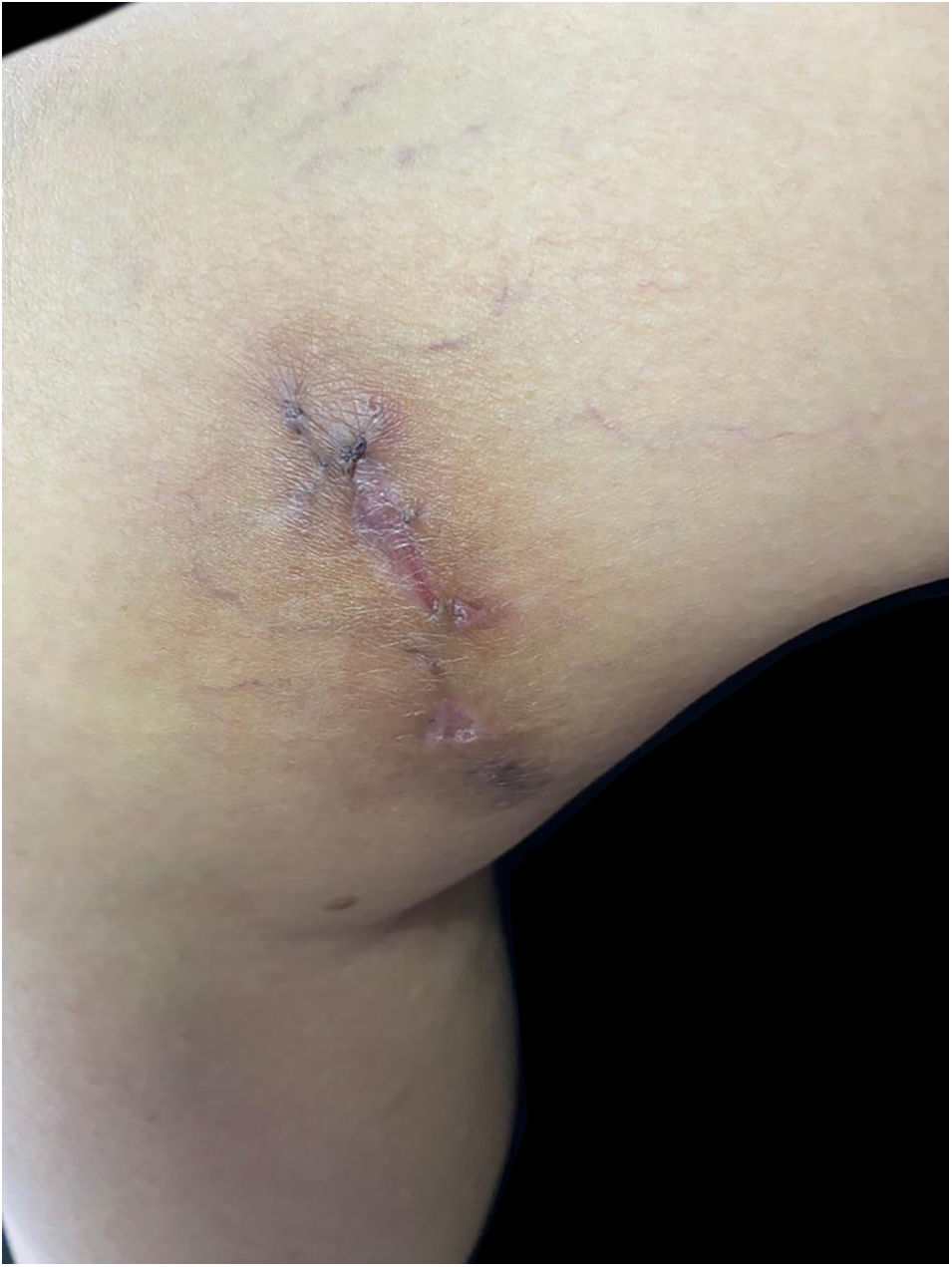
Relato do casoPaciente do sexo feminino, 63 anos, apresentava história de nódulo com crescimento de dois meses na face medial da coxa após sofrer mordida de cão de rua. Ela havia sido tratada anteriormente com clindamicina 300mg, 3x/dia, por 21 dias, sem melhora. Ao exame, havia três gomas ulceradas e purulentas sobre área eritematosa, quente, sensível e flutuante na coxa (fig. 1). Não foram encontradas adenomegalias. Foram obtidas amostras da secreção para estudos microbiológicos e de biologia molecular. Coloração pelo método de Gram, esfregaço de KOH e cultura de Sabouraud foram negativas. Bacilos álcool‐ácido resistentes (BAAR) foram identificados na coloração pelo método de Ziehl‐Neelsen (fig. 2). Colônias cremosas, de cor branca e cerebriformes cresceram em meio de cultura de Lowenstein‐Jensen (fig. 3) e houve identificação de polimorfismo de fragmentos de restrição utilizando a reação em cadeia da polimerase (PCR – RFLP) dos genes gyrB e hsp65 com digestão das enzimas RsaI, TaqI ou Sac II e enzima HhaI, respectivamente e o PCR multi‐primer para detectar a ausência ou a presença das regiões RD9 e RD1 confirmou M. abscessus. A paciente recebeu amicacina 1g IM diariamente por duas semanas em dois ciclos mais claritromicina 500mg, 2x/dia por quatro meses, apresentando resposta clínica favorável (fig. 4).
As MNT compreendem um grupo heterogêneo de bacilos álcool‐ácido‐resistentes que são classificados de acordo com sua velocidade de crescimento, morfologia e pigmentação1. Eles foram descritos pela primeira vez em 1931 por Pinners, e atualmente há mais de 200 espécies relatadas3. Mycobacterium abscessus está associado a um amplo espectro de lesões dermatológicas que incluem celulite, abscessos, pápulas, pústulas, fístulas, úlceras, lesões necróticas e nódulos subcutâneos que podem assemelhar lesões causadas por Sporothrix2,3.
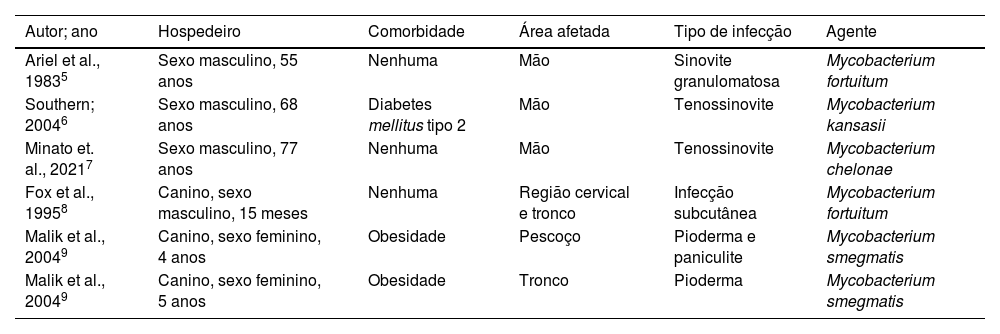
Feridas decorrentes de mordidas de animais envolvem tipicamente cães domésticos, que abrigam microbiota oral diversa que inclui anaeróbios facultativos e obrigatórios. Essa diversidade depende da idade, alimentação e saúde bucal do animal, entre outros fatores4. Há poucos relatos de transmissão zoonótica de infecção por MNT após mordidas caninas em seres humanos5‐7 e cães8,9 (tabela 1)5‐9. Em humanos, apenas a extremidade superior foi relatada como sendo afetada por M. fortuitum, M. kansasii ou M. chelonae. Em caninos, apenas a infecção por M. fortuitum e M. smegmatis foi documentada. Que seja de conhecimento dos autores, a transmissão do M. abscessus não foi relatada anteriormente.
Casos de infecção por micobactérias não tuberculosas após mordidas de cães em humanos e caninos5‐9
| Autor; ano | Hospedeiro | Comorbidade | Área afetada | Tipo de infecção | Agente |
|---|---|---|---|---|---|
| Ariel et al., 19835 | Sexo masculino, 55 anos | Nenhuma | Mão | Sinovite granulomatosa | Mycobacterium fortuitum |
| Southern; 20046 | Sexo masculino, 68 anos | Diabetes mellitus tipo 2 | Mão | Tenossinovite | Mycobacterium kansasii |
| Minato et. al., 20217 | Sexo masculino, 77 anos | Nenhuma | Mão | Tenossinovite | Mycobacterium chelonae |
| Fox et al., 19958 | Canino, sexo masculino, 15 meses | Nenhuma | Região cervical e tronco | Infecção subcutânea | Mycobacterium fortuitum |
| Malik et al., 20049 | Canino, sexo feminino, 4 anos | Obesidade | Pescoço | Pioderma e paniculite | Mycobacterium smegmatis |
| Malik et al., 20049 | Canino, sexo feminino, 5 anos | Obesidade | Tronco | Pioderma | Mycobacterium smegmatis |
O diagnóstico da infecção por MNT inclui microscopia direta, cultura em meio seletivo, testes bioquímicos, cromatografia e técnicas de biologia molecular – este último é o método preferido10.
Infelizmente, o tratamento não está bem estabelecido. No entanto, terapia combinada com antibióticos e drenagem cirúrgica das lesões são fortemente recomendadas1,3. A escolha de antibióticos geralmente envolve claritromicina ou azitromicina mais amicacina, cefoxitina ou imipenem para infecções graves. A duração do tratamento pode variar de três a seis meses. Não há estudos clínicos comparando diferentes esquemas de tratamento2.
ConclusãoEntre todos os agentes infecciosos que podem causar doenças após mordida canina, as MNT são algumas das mais desafiadoras do ponto de vista terapêutico. A cavidade oral de cães pode ser colonizada por MNT como patógeno comensal, e os caninos devem, portanto, ser considerados possíveis vetores. Uma vez que a apresentação clínica da esporotricose pode ser indistinguível das lesões de MNT, enfatiza‐se a necessidade de realizar todos os testes microbiológicos apropriados disponíveis, que incluem a detecção de bacilos álcool‐ácido‐resistentes, além de esfregaços e culturas comuns.
Suporte financeiroNenhum.
Contribuição dos autoresPatricia Guadalupe Mendoza‐Del Toro: Revisão crítica da literatura, elaboração e redação do manuscrito.
Arturo Robles‐Tenorio: Revisão crítica do manuscrito, participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados.
Víctor Manuel Tarango‐Martínez: Revisão crítica da literatura, participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados, aprovação da versão final do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Mendoza‐Del Toro PG, Robles‐Tenorio A, Tarango‐Martínez VM. Mycobacterium abscessus sporotrichoid infection after a dog bite. An Bras Dermatol. 2024;99:145–7.
Trabalho realizado no Dermatological Institute of Jalisco “Dr. José Barba Rubio”, Secretariat of Salud Jalisco, Zapopan, Jalisco, México.