A acne é doença inflamatória crônica da unidade pilossebácea associada a impacto negativo na qualidade de vida, causando ansiedade, depressão e baixa autoestima. Seu tratamento não é simples e apresenta alguns novos desafios. Este artigo aborda questões importantes enfrentadas no dia a dia pelos dermatologistas, algumas delas específicas da América Latina.
ObjetivoDiscutir e recomendar a prática diária no manejo de pacientes com acne.
MétodosFoi realizada revisão da literatura por um grupo de oito especialistas com vasta experiência na área da acne. Os resultados da revisão dos dados foram apresentados em reunião inicial para alinhar os tópicos de consenso. Foram realizadas duas pesquisas eletrônicas utilizando a metodologia Delphi e uma reunião provisória de webinário em grupo.
ResultadosO painel de especialistas chegou a um consenso sobre todas as declarações‐chave propostas, fornecendo suporte científico para ajudar dermatologistas e profissionais de saúde a tomar decisões referentes ao tratamento da acne sobre tópicos que podem ser desafiadores na dermatologia cotidiana, como as características da Geração Z ou a importância da fase de manutenção do tratamento da acne adulta.
ConclusãoEste artigo fornece recomendações atuais para o manejo de pacientes com acne. O elevado nível de concordância alcançado com base nas evidências mais recentes apoia as melhores escolhas terapêuticas para a acne, tanto em tópicos estabelecidos quanto em novas questões importantes que surgiram nos últimos anos, tais como o impacto das mídias sociais, as características da Geração Z e as especificidades dos pacientes transexuais do sexo masculino.
Acne é doença imunoinflamatória crônica da unidade pilossebácea (ED80‐ED80.Z, de acordo com a Classificação Internacional de Doenças da OMS – CID‐11 2022).1 É clinicamente caracterizada por comedões, pápulas, pústulas, nódulos ou cistos. Muitas vezes pode causar sequelas como cicatrizes e discromia.
Acne tem sido associada a impacto negativo na qualidade de vida, levando à ansiedade, depressão e redução da autoestima.2
O transtorno afeta mais de 80% a 85% dos adolescentes e adultos jovens,3 mas às vezes continua sendo problema significante na idade adulta, especialmente em mulheres. Mais de 40% das mulheres são afetadas pela acne após os 25 anos.4
Deve‐se entender que esse comportamento epidemiológico não deve ser diferente na América Latina,5 onde a acne é o distúrbio dermatológico mais comum.6 Entretanto, algumas diferenças podem ser observadas, em virtude de influências demográficas, raciais/étnicas e de exposição, entre outras, específicas da região.7
Compreender os desafios específicos da população latina, tal como analisados pelos profissionais que trabalham na região, é crucial para melhorar os resultados do tratamento. Por meio dessas discussões, os profissionais de saúde podem obter informações valiosas sobre as necessidades específicas dos pacientes latinos, permitindo‐lhes desenvolver abordagens de tratamento personalizadas para suas preocupações. No presente artigo, dermatologistas experientes de diversos países da América Latina buscaram identificar e discutir as principais barreiras relacionadas à acne e como superá‐las.
MetodologiaPainel de especialistasProfissionais com vasta experiência no tratamento da acne foram identificados em seus respectivos países como indivíduos que trabalham em ambientes acadêmicos, ministram palestras em conferências e têm profundo conhecimento na prestação de cuidados a pacientes com acne. O painel de especialistas foi composto por oito dermatologistas da América Latina, representando países como Argentina, Brasil, Chile, Colômbia, Peru, Equador, México e Panamá.
O processo foi liderado pelo presidente, que também fez parte do painel e foi responsável pela concepção da pesquisa Delphi.
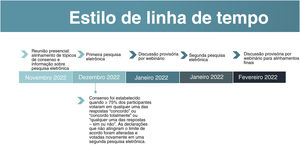
Processo Delphi modificadoA metodologia Delphi modificada8 consistiu na revisão da literatura para atualizar os temas mais relevantes no manejo clínico da acne e potenciais lacunas, bem como identificar as especificidades da acne na população latino‐americana. As buscas foram realizadas nas bases de dados PubMed Central, Cochrane e Lilacs de janeiro de 2000 a dezembro de 2022, incluindo artigos em inglês e espanhol. Esses dados foram apresentados pelo painel de especialistas durante reunião presencial para orientar a discussão, o que foi seguido por duas pesquisas eletrônicas e uma reunião virtual ao vivo entre a primeira e a segunda pesquisas eletrônicas (fig. 1). Os resultados das pesquisas eletrônicas foram apresentados pelo presidente.
As pesquisas eletrônicas foram elaboradas para avaliar o nível de concordância com cada declaração. Duas maneiras diferentes de abordar as questões foram utilizadas na primeira pesquisa eletrônica. Dezesseis questões mediram a resposta de acordo com uma faixa de resposta: “discordo totalmente”, “discordo”, “concordo”, “concordo totalmente” ou “incapaz de responder”. Consenso foi alcançado quando ≥ 75% dos participantes votaram “concordo” ou “concordo totalmente”. Para 11 questões, a resposta foi medida como “sim” ou “não” e foi selecionada uma explicação por escrito para a resposta. Consenso foi alcançado quando ≥ 75% dos participantes votaram em uma das respostas. As explicações foram analisadas pelo presidente, e questões relevantes foram apresentadas para discussão durante o primeiro webinário provisório.
Dois tópicos da pesquisa eletrônica não atingiram o nível mínimo de concordância de 75%. Esses temas foram discutidos durante a reunião virtual provisória, uma nova revisão da literatura foi realizada e uma nova votação foi realizada.
As pesquisas eletrônicas foram programadas e gerenciadas pela Sprim Brasil para garantir o caráter cego do processo.
No primeiro turno, 16 das 17 questões alcançaram consenso com ≥ 75% de votos “concordo” ou “concordo totalmente” (tabela 1). O resultado da votação na declaração de consenso é dado entre parênteses (p. ex., 7/8 votaram “concordo” ou “concordo totalmente”) após cada tópico discutido.
Declarações apresentando consenso durante a primeira pesquisa eletrônica com ≥ 75% de votos “concordo”, “concordo totalmente”
| 1 – Qualidade de vidaA acne é doença que afeta significantemente a qualidade de vida. As ferramentas disponíveis para avaliar seu impacto não são práticas para uso diário no consultório e demoram muito tempo para serem aplicadas e analisadas. | 100% |
| 2 – Mídia socialPesquisas anteriores analisando as principais redes sociais (Instagram®, Facebook®, Youtube® e TikTok®) comprovaram que a acne e seu tratamento são um dos temas médicos mais pesquisados, mas a maioria dos produtores de conteúdo não são dermatologistas. Portanto, muitas vezes é necessário desconstruir conceitos que foram absorvidos erroneamente para reiniciar um tratamento eficaz. | 100% |
| 3 – Investigação de uso de medicamentosPara encontrar fatores negativos que possam afetar a eficácia do tratamento da acne, deve‐se sempre realizar questionamentos ativos sobre o uso de compostos manipulados, medicamentos tópicos e sistêmicos, vitaminas, implantes hormonais e métodos contraceptivos. | 100% |
| 4 – Sinal de alerta: acne em crianças <7 anosA presença de acne inflamatória em crianças entre 1 e 7 anos não é comum. O paciente deve sempre ser encaminhado para avaliação endocrinológica para descartar puberdade precoce. | 100% |
| 5 – Cuidados com a pele I – dermocosméticosO uso de dermocosméticos específicos para o tratamento da acne é ferramenta viável. Em casos leves podem ser utilizados isoladamente, e em casos mais graves podem ser associados ao protocolo de tratamento proposto pelas diretrizes. | 100% |
| 6 – Cuidados com a pele IIProdutos de limpeza suaves e hidratantes não comedogênicos são recomendados para melhor tolerância aos medicamentos tópicos, aumentando o sucesso do tratamento. | 100% |
| 7 – Tratamento da acne ‐ tratamento tópico para mulheres >25 anosÉ crescente o número de casos de acne em mulheres com mais de 25 anos. A causa ainda não está totalmente elucidada. Ao iniciar o tratamento dessas pacientes, é importante considerar que sua pele está mais sensível em virtude da presença de acne concomitante ao processo de envelhecimento. | 87,5% |
| 8 – Tratamento da acne – isotretinoína IAtualmente, quando a isotretinoína oral é necessária, o tratamento deve ser baseado na avaliação clínica, em vez de apenas na dose cumulativa. Se necessário, o tratamento deve ser continuado, mesmo após 150 mg/kg. | 100% |
| 9 – Tratamento da acne – isotretinoína IIApós o uso de isotretinoína oral, tratamento tópico de manutenção de um ano deve ser recomendado para todos os pacientes, a fim de reduzir as taxas de recidiva. | 87,5% |
| 10 – Tratamento da acne ‐ isotretinoína em homens transexuaisTestes laboratoriais frequentes são importantes com o uso de isotretinoína oral em homens trans, pois o uso crônico de testosterona também pode estar associado a dislipidemia e hepatotoxicidade. | 87,5% |
| 11 – DietaEmbora sejam necessárias mais pesquisas sobre dieta e acne, é importante fornecer as informações mais atuais sobre o assunto, como a relação negativa com alimentos com alto índice/carga glicêmica, laticínios incluindo proteína de soro de leite e a necessidade de comer mais frutas e vegetais. | 100% |
| 12 – ProbióticosEmbora alguns estudos avaliem o uso de probióticos orais no tratamento da acne, sua prescrição ainda não deve ser rotineira para os pacientes até que melhores evidências estejam disponíveis. | 100% |
| 13 – Cicatrizes IA história familiar de cicatrizes de acne, bem como a intensidade da doença, o tempo sem tratamento e a manipulação das lesões influenciam a presença de cicatrizes atróficas de acne. Esses fatores devem ser discutidos com o paciente antes do tratamento. | 100% |
| 14 – Cicatrizes IITodos os casos de acne, mesmo os leves, devem ser tratados de maneira eficaz, pois podem deixar cicatrizes, em qualquer intensidade de acne. | 100% |
| 15 – HiperpigmentaçãoA hiperpigmentação induzida pela acne é problema comum. Seu tratamento é desafiador, e estudos anteriores associaram sua intensidade ao grau da acne, ao fototipo e à duração do processo inflamatório. Em virtude de fatores migratórios, da grande presença de mestiços e da localização geográfica da maioria dos países latino‐americanos, a maioria dos pacientes apresenta hiperpigmentação induzida por acne e deseja melhora rápida. | 100% |
| 16 – Procedimentos dermatológicosProcedimentos dermatológicos podem ser associados ao tratamento da acne e da pigmentação, como peelings e lasers, mas não são obrigatórios e aumentam significantemente o custo para os pacientes. | 100% |
Dez das 11 questões medidas por resposta “sim” ou “não” alcançaram consenso com ≥ 75% de respostas “sim” (tabela 2).
Declarações de consenso na primeira pesquisa eletrônica com ≥ 75% de respostas “sim”
| Mídia social ‐ presença médicaTer um dermatologista falando sobre acne nas redes sociais é importante. | 100% |
| Geração ZA Geração Z é composta por nativos digitais, com grande presença nas redes sociais, forte responsabilidade social e ambiental, e habituados a ter respostas rápidas e também a apresentar elevados índices de ansiedade e depressão. Linguagem específica associada ao uso de recursos digitais (mensagens de WhatsApp®/mensagem direta‐Instagram®) é importante para se conectar com a Geração Z, favorecendo o seguimento dos sintomas físicos, psicológicos e o tratamento. | 100% |
| Homens transgêneroAinda faltam estudos bem conduzidos para orientar o tratamento da acne em pacientes transgênero masculinos. | 100% |
| Acne feminina adulta – tratamento sistêmicoQuando for necessário o uso de medicamentos sistêmicos para o tratamento da acne, é preferível iniciar com espironolactona, uma vez que essas pacientes apresentam quadro clínico crônico e, em seu histórico, fizeram uso frequente de antibióticos sistêmicos. | 75% |
| Acne feminina adulta ‐ tratamento de manutençãoO tratamento de manutenção deve ser sempre indicado para essas pacientes. | 100% |
| MaquiagemMaquiagem não comedogênica pode ser recomendada para pacientes com acne para reduzir o impacto da presença de lesões no início do tratamento. | 100% |
| DermocosméticosOs dermocosméticos clareadores podem ser combinados ao tratamento da acne para acelerar a melhora da hiperpigmentação macular concomitantemente com a melhora da acne. | 100% |
| Dose intermitentea (isotretinoína)De acordo com estudos já publicados, é preferível evitar o regime de doses intermitentes de isotretinoína oral. | 87,5% |
| Consentimento informado relacionado à isotretinoínaÉ importante que um medicamento tão eficaz quanto a isotretinoína oral continue a ser prescrito com segurança, com consentimento e apenas por médicos experientes em seu monitoramento (dermatologistas). | 100% |
Durante a segunda pesquisa eletrônica, dois tópicos que não alcançaram consenso na primeira pesquisa eletrônica foram reavaliados. Na segunda pesquisa eletrônica, foi alcançado consenso sobre esses dois tópicos com 100% de respostas “concordo” e ≥ 75% de respostas “sim” em uma pergunta “sim/não” (tabelas 3 e 4).
A acne é condição que tem impacto negativo significante na qualidade de vida.9 Além disso, sequelas de longo prazo, como a presença de cicatrizes após a resolução da acne, causam preocupações emocionais, sociais e funcionais relevantes. A familiaridade com os aspectos psicológicos da acne é importante para o manejo holístico do paciente. Fatores psicológicos podem exacerbar a acne e diminuir a adesão do paciente.3
Muitas vezes, a percepção do paciente sobre o distúrbio pode diferir da avaliação do dermatologista, e a intensidade do distúrbio nem sempre está diretamente relacionada ao grau de impacto psicológico. Existem diversas ferramentas psicométricas para avaliar esse impacto, entre elas o Acne‐QoL e o Dermatology Life Quality Index (DLQI). Alguns deles foram traduzidos e publicados em português e espanhol. Porém, na prática cotidiana, essas ferramentas não são práticas e demoram muito para serem aplicadas e analisadas (8/8 ‐ 100% de concordância). Falta uma ferramenta prática com resultado rápido para avaliar e monitorar o impacto psicológico em pacientes com acne.
Mídia socialAs redes sociais tornaram‐se um meio de compartilhar informações sobre questões relacionadas à saúde.10 Atualmente, os pacientes estão cada vez mais expostos a conteúdos controversos em diversas plataformas de redes sociais, fato que está se tornando um problema de saúde pública que pode, em longo prazo, impedir os profissionais da saúde de prestar cuidados eficazes atrasando o tratamento.
Para melhorar essa situação, sugere‐se o desenvolvimento de campanhas educativas para ajudar os usuários a rejeitarem informações falsas ou enganosas, ao mesmo tempo que promovem a disseminação de conhecimento dermatológico rigoroso e baseado em evidências.
Os dermatologistas devem ser incentivados a aumentar sua presença nas diversas plataformas de mídia social, sempre considerando a privacidade e os princípios éticos de sua posição como médicos, ajudando a construir uma base mais sólida de orientações corretas dentro desses canais11 (8/8).
Geração ZOs indivíduos da Geração Z nasceram entre 1995 e 2010, portanto são a primeira geração a nascer com acesso total à internet (“nativos digitais”). Vários estudos analisaram como abordar a educação dessa geração e como usar as redes sociais como ferramenta educacional. Um estudo de 2020 com estudantes de enfermagem12 descobriu que os participantes usavam as redes sociais por uma média de 1,37 horas para aprendizagem clínica e cerca de duas vezes mais para fins pessoais. Portanto, usar as redes sociais para conectar, engajar e educar essa geração de pacientes é ferramenta útil e necessária.12–15 Esse painel de especialistas acredita que uma linguagem específica associada ao uso de recursos digitais (mensagens de WhatsApp®/mensagens no Instagram®) é importante para se conectar com a Geração Z, favorecendo o acompanhamento de sintomas físicos e psicológicos e o tratamento desses pacientes (8/8).
Paciente transgênero masculinoOs indivíduos transgênero não se identificam com o sexo biológico atribuído ao nascer, e alguns procuram assistência médica para intervenções destinadas a restaurar fenotipicamente sua identidade de gênero. Para manter os níveis fisiológicos, entre 320 e 1.000 ng/dL, os homens transgênero devem usar testosterona continuamente.16
Atualmente, ainda faltam estudos bem conduzidos para orientar o tratamento da acne em pacientes transgênero masculinos (8/8). Há também escassa literatura científica que analise os problemas induzidos pelas terapias hormonais em pacientes transgênero masculinos em curto e longo prazo. Um estudo retrospectivo realizado pela Clínica Mayo (EUA) de 1986 a 2018 analisou 222 pessoas transgênero, 36% das quais estavam fazendo a transição de mulher para homem, e 91,4% delas recebendo terapia hormonal. Acne foi o efeito colateral mais comumente diagnosticado, presente em 78,7%, com início médio de 11,5 meses após a introdução de terapia com testosterona.17
O impacto psicossocial da acne pode exacerbar a disforia de gênero e as já altas taxas de comorbidade psiquiátrica em pacientes transgênero.18
O número de casos relatados de acne grave ou resistente nos pacientes que respondem apenas à isotretinoína oral está aumentando, embora tenha sido sugerido que as alterações dermatológicas não estão relacionadas com os níveis plasmáticos de andrógenos.19–22 É importante observar que esses pacientes ainda podem engravidar. Portanto, a contracepção deve ser sempre utilizada. A interação entre o uso crônico de testosterona e a isotretinoína não foi amplamente estudada, portanto este grupo de estudo sugere acompanhamento laboratorial frequente nesses casos, especialmente analisando função hepática, lipídios e teste de gravidez (7/8).23
Acne pediátrica – quando alertarAcne infantil refere‐se a lesões sugestivas de acne em pacientes com idades entre 1 e 7 anos. É apresentação muito rara e sempre deve ser realizada avaliação clínica completa e minuciosa. Este grupo considera que qualquer paciente com acne inflamatória nessa faixa etária deva ser encaminhado ao endocrinologista para descartar ativamente outras doenças (8/8).24
Acne feminina adulta (AFA)Tratamento tópicoÉ importante considerar que a pele dessas mulheres está mais sensível devido à presença da acne e também pelo envelhecimento cutâneo ao iniciar o tratamento dessas pacientes (7/8). As terapias tópicas por si só são geralmente suficientes para o sucesso do tratamento de casos leves.25 Uma combinação de tratamento tópico e sistêmico é necessária para a maioria dos casos moderados e graves.25
A tabela 5 descreve detalhadamente as principais substâncias tópicas (retinoides,26 ácido azelaico,27–29 antibióticos tópicos,30 peróxido de benzoíla,31 dapsona,32 e combinações fixas)33 mais utilizadas para esses casos.
Tratamentos tópicos disponíveis para acne feminina adulta
| Substância | Recomendação |
|---|---|
| Retinoides | Retinoides tópicos de terceira geração (adapaleno 0,1%) são recomendados para o tratamento de acne comedonal leve e acne inflamatória leve a moderada.26 |
| Ácido azelaico | O gel de ácido azelaico a 15% é recomendado como monoterapia de primeira linha para acne não inflamatória e inflamatória em mulheres adultas.27 O ácido azelaico também é indicado para o tratamento da hiperpigmentação pós‐inflamatória.28 Essa opção é segura para uso durante a gravidez e amamentação.29 |
| Antibióticos tópicos | Seu uso isolado não deve ser prescrito.30 |
| Peróxido de benzoíla | Recomendado como monoterapia para acne leve a moderada em acne feminina adulta, em baixas concentrações.31 |
| Dapsona | O gel de dapsona a 5% mostra eficácia apenas modesta a moderada na redução de lesões inflamatórias de acne.32 |
| Combinação fixa | A terapia combinada tópica, retinoide‐peróxido de benzoíla, antibiótico‐peróxido de benzoíla e antibiótico‐retinoide, é recomendada para acne inflamatória em mulheres adultas.33 |
Na maioria dos casos, as pacientes com AFA apresentam gravidade leve a moderada, com poucos comedões, doença persistente e sem alterações hormonais. Em casos mais graves, terapia sistêmica pode ser necessária. O uso de antibióticos orais, preferencialmente com tetraciclina, é indicado pelas diretrizes, mas as taxas de recorrência são muito altas.34
De acordo com o presente grupo, caso seja necessário utilizar terapia sistêmica para tratar a acne adulta, iniciar com espironolactona pode ser preferível em virtude da condição clínica crônica dessas pacientes e do histórico de uso frequente de antibióticos sistêmicos (6/8).
Embora a espironolactona seja uma indicação off‐label para o tratamento da acne, ela é altamente eficaz. No entanto, é utilizada com muito menos frequência do que os antibióticos orais. As doses recomendadas para início do tratamento devem ser em torno de 100mg/dia, preferencialmente divididas em duas doses, após as refeições. O medicamento tem meia‐vida curta de 6 a 9 horas e depende de alimentos para perfeita absorção.35
A administração concomitante de diuréticos e tetraciclinas pode resultar na diminuição da função renal, manifestada por aumentos na creatinina sérica e no nitrogênio ureico no sangue, e deve ser acompanhada por análises laboratoriais.36
Tratamento de manutençãoA evolução habitual da AFA ocorre com recidivas frequentes, tornando essencial o tratamento de manutenção.37 Retinoides tópicos, como adapaleno 0,1% ou ácido azelaico 15% em gel, são recomendados como terapia de manutenção de primeira linha para mulheres adultas.27
Novas opções surgiram, como a clascoterona, mas ainda não existem estudos para a fase de manutenção. Em alguns casos, pode ser necessário o uso de doses baixas de espironolactona ou regimes especiais de tratamento com doses baixas de isotretinoína oral.38
Cuidados com a peleEste grupo recomenda que uma rotina de cuidados com a pele pode ser estratégia importante em geral e especificamente no tratamento da acne em termos de satisfação e adesão do paciente. Recomendações dermocosméticas adequadas são necessárias para reduzir os efeitos colaterais e melhorar a eficácia do tratamento. Isso inclui conselhos sobre proteção solar, produtos de limpeza e hidratação corretos, com ou sem ingredientes antiacne, e maquiagem (8/8).
Quase todos os pacientes em tratamento sistêmico, especialmente aqueles em uso de isotretinoína ou retinoides tópicos e peróxido de benzoíla, apresentam graus variados de efeitos colaterais, como irritação, queimação, pele seca, eritema e descamação, levando à má adesão e comprometendo a eficácia do tratamento. O risco global de má adesão ao tratamento da acne é de aproximadamente 50% a 60%.39
Recomenda‐se o uso de produtos de limpeza suaves (syndets) e hidratantes não comedogênicos associados para melhorar a tolerabilidade dos medicamentos tópicos e aumentar as chances de sucesso do tratamento.40
Hidratantes e produtos contendo protetor solar com fator de proteção solar (FPS) de pelo menos 30 são componentes importantes no manejo do paciente com acne para complementar o regime farmacológico.
Os pacientes com acne devem ser aconselhados a evitar filtros solares à base de óleo e produtos comedogênicos sempre que possível, pois esses produtos podem agravar a acne vulgar.
Dermocosméticos com ação clareadora podem ser combinados ao tratamento da acne para acelerar a melhora da hiperpigmentação pós‐inflamatória juntamente com a melhora da acne (8/8).
As tabelas 6 e 7 listam os ingredientes‐chave para a seleção adequada de hidratantes, produtos de limpeza suaves e dermocosméticos (DCs).
A acne é mais comum em mulheres do que em homens, e 58% das mulheres adultas sempre ou quase sempre usam maquiagem para melhorar sua aparência e autoconfiança.40 Dados da literatura mostram que a qualidade de vida pode ser melhorada com maquiagem corretiva. É importante observar que esses estudos geralmente envolveram poucos pacientes e utilizaram principalmente bases cosméticas.41,42 O presente painel de especialistas recomenda maquiagem não comedogênica para pacientes com acne a fim de reduzir o impacto da presença de lesões no início do tratamento (8/8).
Isotretinoína oralA isotretinoína é claramente indicada para acne grave ou refratária (cicatrizes nodulares, císticas ou ativas), mas também é indicada para acne moderada (papulopustular) que não responde à terapia convencional.43,44
A taxa de recidiva de pacientes que utilizam isotretinoína para o tratamento da acne é de cerca de 30%, mas foi descrita como chegando até 50% cinco anos após a descontinuação do medicamento, especialmente em acne grave no tronco, idade mais jovem de início do medicamento e em pacientes com macrocomedões, de acordo com diversos estudos.45–47O presente grupo recomenda que, quando houver necessidade de isotretinoína oral, o tratamento seja estabelecido com base na avaliação clínica e não mais apenas na dose cumulativa. Se necessário, o tratamento deve ser continuado, mesmo após chegar a 150mg/kg (8/8). Além disso, os autores concordam que após o uso de isotretinoína oral, deve‐se recomendar tratamento tópico de manutenção de um ano para todos os pacientes, a fim de reduzir as taxas de recidiva (7/8).48
A isotretinoína é teratógeno conhecido e tem potencial para causar outros eventos adversos.44,49–57 Por essas razões, quando a isotretinoína foi lançada, a recomendação era que ela fosse prescrita apenas por médicos (dermatologistas) treinados no manejo da dosagem e dos efeitos colaterais do medicamento.58 Com o passar do tempo e como a pesquisa farmacêutica (Roche®) perdeu a patente, em muitos países as regulamentações foram historicamente relaxadas, e muitas outras especialidades médicas, e até mesmo médicos de cuidados primários, estão prescrevendo o medicamento. O presente grupo considera que a isotretinoína oral deve continuar a ser prescrita com segurança mediante consentimento informado assinado pelos pacientes e apenas por médicos com experiência em seu monitoramento (dermatologistas; 8/8). Essa ainda é a regra na maioria dos países desenvolvidos e em vários países da América Latina, como Brasil e Chile, e tem sido recomendada na Colômbia e no Equador.44,48,52,59–61
Dieta e nutriçãoA região da América Latina e do Caribe (ALC) enfrenta atualmente um importante problema de saúde estreitamente ligado aos hábitos alimentares, com custos econômicos, de saúde e sociais significantes. As mudanças nos padrões alimentares foram profundas, com aumento acentuado no consumo de alimentos não saudáveis e pobres em nutrientes e bebidas açucaradas, mudança relacionada ao hábito de comer fora de casa e petiscar, e rápido aumento na prevalência de excesso de peso e obesidade em todas as faixas etárias.62
Essa dieta específica, caracterizada por elevada carga glicêmica e aumento da ingestão de produtos lácteos, resulta em níveis elevados de insulina e IGF‐1, que é um tipo de sinalização endócrina que pode contribuir para a acne. Essas alterações hormonais podem levar ao aumento na taxa de proliferação de sebócitos e na produção de sebo e, por fim, resultar em maior inflamação da pele.63
Em relação ao uso de probióticos, embora existam alguns estudos avaliando o uso de probióticos orais no tratamento da acne, sua prescrição ainda não deve ser rotineira para os pacientes até que melhores evidências estejam disponíveis (8/8).
O presente grupo concordou que, embora os dados sobre dieta e acne necessitem de mais estudos, é importante fornecer as informações mais atualizadas sobre o tema, como a relação negativa com alimentos com elevado índice/carga glicêmica, produtos lácteos, incluindo proteínas do soro de leite, e necessidade de consumir mais frutas e vegetais (8/8).
Hiperpigmentação induzida por acneA hiperpigmentação da acne é um problema comum. Sabe‐se hoje que a luz visível está envolvida no aumento da melanina, agravando condições como o melasma e a hiperpigmentação pós‐inflamatória, também comum na acne. Dados ainda mais recentes indicam efeito de pró‐pigmentação sinérgico entre UVA e luz visível, exigindo o bloqueio eficaz de ambos os comprimentos de onda para prevenir e otimizar o tratamento dessas condições.64
Por serem tropicais, a maioria dos países latino‐americanos recebe grandes quantidades de radiação solar ao longo do ano. Isso afeta o tratamento da hipercromia induzida pela acne.65
Além disso, em virtude de fatores migratórios e da expressiva miscigenação na América Latina, a maioria dos pacientes apresenta hiperpigmentação induzida por acne e deseja melhora rápida (8/8).
Hiperpigmentação induzida por acne/tratamento de hiperpigmentação pós‐inflamatóriaO uso diário de protetor solar também é importante para pacientes com fototipos mais altos, especialmente aqueles com hiperpigmentação pós‐inflamatória (HPI).66
O uso regular e isolado de protetor solar durante oito semanas durante os meses de verão resultou na melhora da HPI em mulheres afro‐americanas e hispânicas. Neste estudo, 81% dos pacientes notaram clareamento de máculas hiperpigmentadas preexistentes, enquanto 59% notaram diminuição no número de máculas.67
No tratamento da hipercromia acneica, é importante interromper o processo inflamatório de maneira precoce e eficaz. Agentes clareadores podem ser adicionados ao tratamento para acelerar o processo. É muito importante que os pacientes sejam alertados sobre os possíveis riscos e a duração do uso de cada tipo de creme clareador, principalmente quando se utiliza hidroquinona.68
Existem agora novas opções com excelentes perfis de segurança que podem ser utilizadas isoladamente ou em combinação com outros tratamentos, como dermocosméticos contendo thiamidol.69
CicatrizesFatores de riscoUm dos principais objetivos do tratamento da acne é prevenir cicatrizes. Os fatores de risco para cicatrizes são a gravidade da acne, o tempo entre o início da acne e o primeiro tratamento eficaz, acne recorrente e sexo masculino.
Além disso, história familiar de cicatrizes de acne, bem como a intensidade da doença, o tempo sem tratamento e a manipulação das lesões, influenciam na ocorrência de cicatrizes atróficas de acne e são questões que devem ser discutidas com o paciente antes do tratamento (8/8).
Um grande número de pacientes com acne leve a moderada desenvolve cicatrizes de acne. Em estudo realizado nos EUA, 43% de um total de 1.972 pacientes com acne avaliado apresentavam cicatrizes de acne e, desses, 69% apresentavam acne leve ou moderada no momento do estudo.70
A inflamação presente em todas as fases da acne seria fator importante no seu desenvolvimento. Portanto, tratamento precoce deve ser iniciado mesmo em pacientes com acne leve para reduzir o risco de cicatrizes.71,72
Tratamento precoceTodos os casos de acne, mesmo os leves, precisam ser tratados de maneira eficaz. A formação de cicatrizes pode ocorrer em acne de qualquer intensidade (8/8). Os retinoides tópicos são eficazes na prevenção de cicatrizes de acne em virtude de suas propriedades anti‐inflamatórias diretas e indiretas.72
ProcedimentosExistem muitos procedimentos médicos disponíveis para o tratamento de acne/cicatrizes, incluindo luz intensa pulsada, microdermoabrasão, peelings, corticosteroides intralesionais, crioterapia e extração de comedões. Para a maioria desses procedimentos, a evidência disponível é muito escassa e de qualidade muito baixa. Portanto, eles devem ser considerados adjuvantes do tratamento e seu verdadeiro benefício no tratamento da acne não pode ser determinado.73–77As terapias de luz, incluindo laser e terapia fotodinâmica, têm demonstrado resultados promissores, mas não há evidências suficientes para recomendá‐las para uso rotineiro. Também não existem diretrizes estabelecidas sobre a dose ideal, o dispositivo, o momento e a frequência de uso.78
Com base nos dados atualmente disponíveis, o presente painel de especialistas concordou que procedimentos dermatológicos, como peelings e lasers, podem ser associados ao tratamento da acne e da pigmentação, mas não são obrigatórios e aumentam significantemente os custos para os pacientes (8/8).
ConclusãoEstas recomendações, desenvolvidas por um consenso latino‐americano de especialistas, têm como objetivo auxiliar na tomada de decisões na prática diária do tratamento da acne e nos desafios enfrentados pelos dermatologistas e seus pacientes latino‐americanos com suas condições cutâneas peculiares.
A elevada porcentagem de concordância alcançada em todos os tópicos, com base nas evidências atuais disponíveis, fornece suporte para as melhores opções de tratamento da acne, tanto em tópicos estabelecidos quanto em novos tópicos que surgiram nos últimos anos, como redes sociais, Geração Z e pacientes transgênero masculinos.
Existem alguns pontos que ainda podem ser desenvolvidos/aprimorados para auxiliar a prática diária do médico, como uma ferramenta prática com resultados rápidos para avaliar e quantificar o impacto psicológico que a acne tem nos pacientes (o que está faltando), bem como maior presença de dermatologistas e representantes de sociedades científicas, em diferentes canais, necessária para fornecer informações de qualidade e apoiar a tomada de decisões.
LimitaçõesA principal limitação encontrada por este painel de especialistas foi o pequeno número de publicações relacionadas à acne e seu tratamento, realizadas exclusivamente para avaliar as características e os desafios locorregionais na América Latina.
Declaração de Isenção de ResponsabilidadeAs recomendações deste artigo baseiam‐se nos melhores dados disponíveis no momento em que a diretriz foi escrita. A decisão final de recomendar tratamento específico deve ser tomada pelo médico, levando em consideração as necessidades individuais do paciente, bem como a evolução da doença.
Suporte financeiroBeiersdorf AG.
Contribuição dos autoresMarco Rocha: Concepção e planejamento do estudo, obtenção dos dados, análise e interpretação dos dados, revisão crítica do conteúdo, redação do manuscrito, revisão crítica da literatura, aprovação da versão final do manuscrito.
Franz Barnes: Revisão crítica da literatura, redação do manuscrito, aprovação da versão final do manuscrito.
Jemena Calderón: Revisão crítica da literatura, redação do manuscrito, aprovação da versão final do manuscrito.
Leonel Fierro‐Arias: Revisão crítica da literatura, redação do manuscrito, aprovação da versão final do manuscrito.
Carlos Eduardo Montealegre Gomez: Revisão crítica da literatura, redação do manuscrito, aprovação da versão final do manuscrito.
Carla Munoz: Revisão crítica da literatura, redação do manuscrito, aprovação da versão final do manuscrito.
Obregón Jannell: Revisão crítica da literatura, redação do manuscrito, aprovação da versão final do manuscrito.
Patricia Troieli: Revisão crítica da literatura, redação do manuscrito, aprovação da versão final do manuscrito.
Conflito de interessesMarco Rocha: Beiersdorf/ Eucerin: Palestrante, consultor, pesquisador e membro do conselho consultivo. Natureza da remuneração: honorários.
Franz Barnes: Beiersdorf/ Eucerin: Palestrante, consultor, pesquisador e membro do conselho consultivo. Natureza da remuneração: honorários.
Jemena Calderón: Beiersdorf /Eucerin: Palestrante, consultora e pesquisadora. Natureza da remuneração: honorários.
Leonel Fierro‐Arias: Galderma México: Palestrante, consultor e pesquisador. Pierre‐Fabre México: Palestrante e consultor. Beiersdorf/ Eucerin México: Palestrante, consultor, pesquisador e membro do conselho consultivo. NAOS / Bioderma México: Consultor e membro do conselho consultivo. Natureza da remuneração: honorários.
Carlos Eduardo Montealegre Gomez: Beiersdorf/ Eucerin: Consultor. Natureza da remuneração: honorários.
Carla Munoz: Beiersdorf/ Eucerin: Palestrante, consultora e membro do conselho consultivo. Natureza da remuneração: honorários.
Obregón Jannell: Beiersdorf/ Eucerin: Palestrante, consultor, pesquisador e membro do conselho consultivo. Natureza da remuneração: honorários.
Patricia Troieli: Beiersdorf/ Eucerin, Galderma, La‐Roche Posay: Palestrante, pesquisadora e membro do conselho consultivo. Natureza da remuneração: honorários
Os autores agradecem a Marco Rocha, M.D., Ph.D., pela estruturação dos tópicos deste trabalho e pela revisão final. Gostaríamos também de agradecer a Cristina Stephan, M.D., M.Sc., da Step Medical Affairs Consulting, pelo apoio na redação médica, e a Iara Veiga e Carla Bartels, da Sprim Brasil, pela organização das reuniões e pela gestão do processo Delphi.
Como citar este artigo: Rocha M, Barnes F, Calderón J, Fierro‐Arias L, Gomez CE, Munoz C, et al. Acne treatment challenges – Recommendations of Latin American expert consensus. An Bras Dermatol. 2024;99:414–24.
Trabalho realizado na Universidade Federal de São Paulo, São Paulo, Brasil; Universidade de Buenos Aires, Argentina; Universidade de Antioquia, Medelín, Colômbia; Hospital General de Mexico e Centro Médico American British Cowdray, Cidade do México, México; Clínica Santa Maria, Santiago de Chile, Chile; Centro Dermatológico Clínico e Estético, Lima, Peru.