As doenças da vulva são comuns na população em geral e têm impacto negativo na qualidade de vida.
ObjetivosDescrever a experiência dos autores como dermatologistas na conduta de consultas de dermatose da vulva.
MétodosFoi realizado um estudo observacional retrospectivo com pacientes que compareceram a consultas para lesões na vulva durante um período de cinco anos. As informações clínicas foram obtidas dos prontuários dos pacientes.
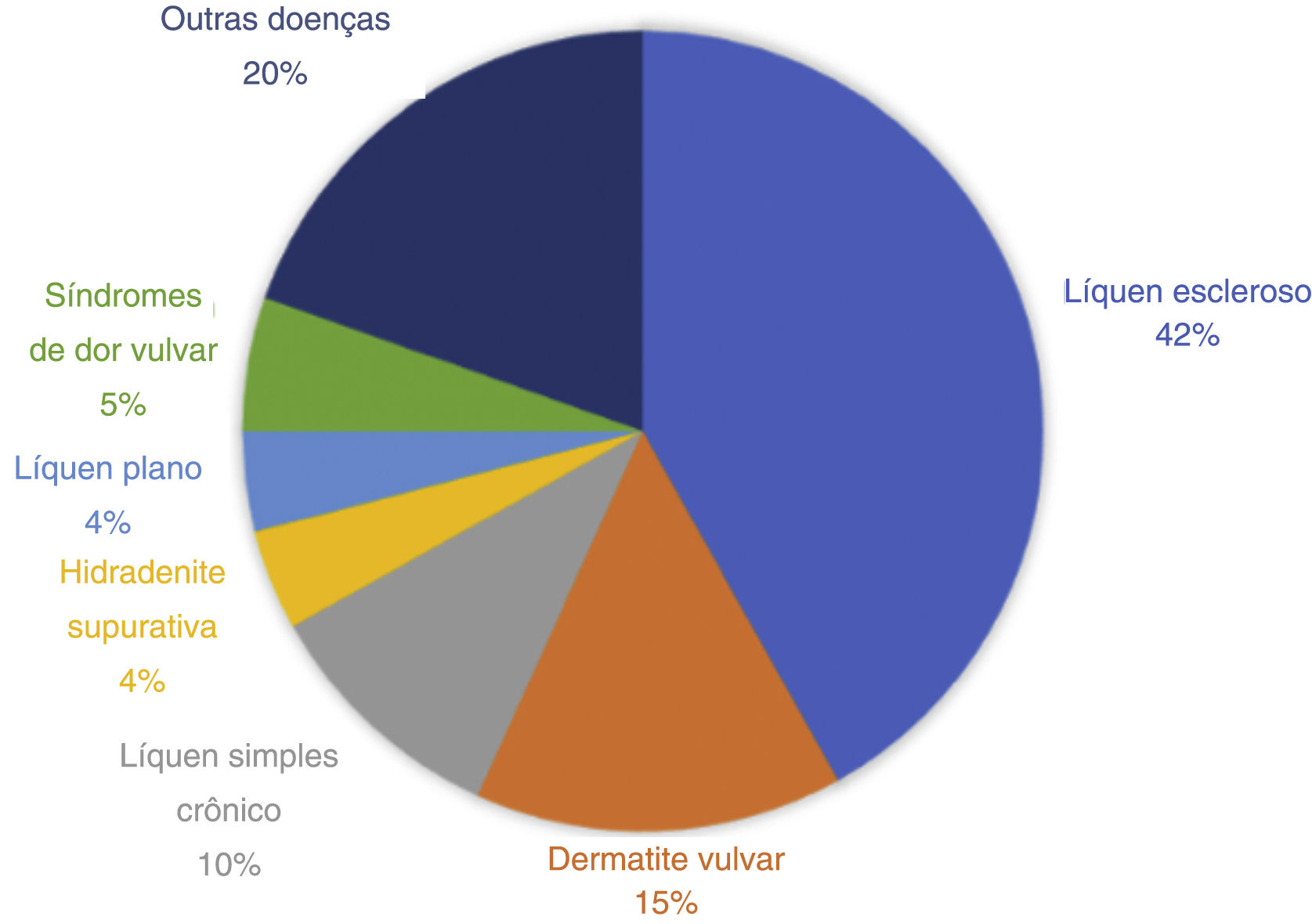
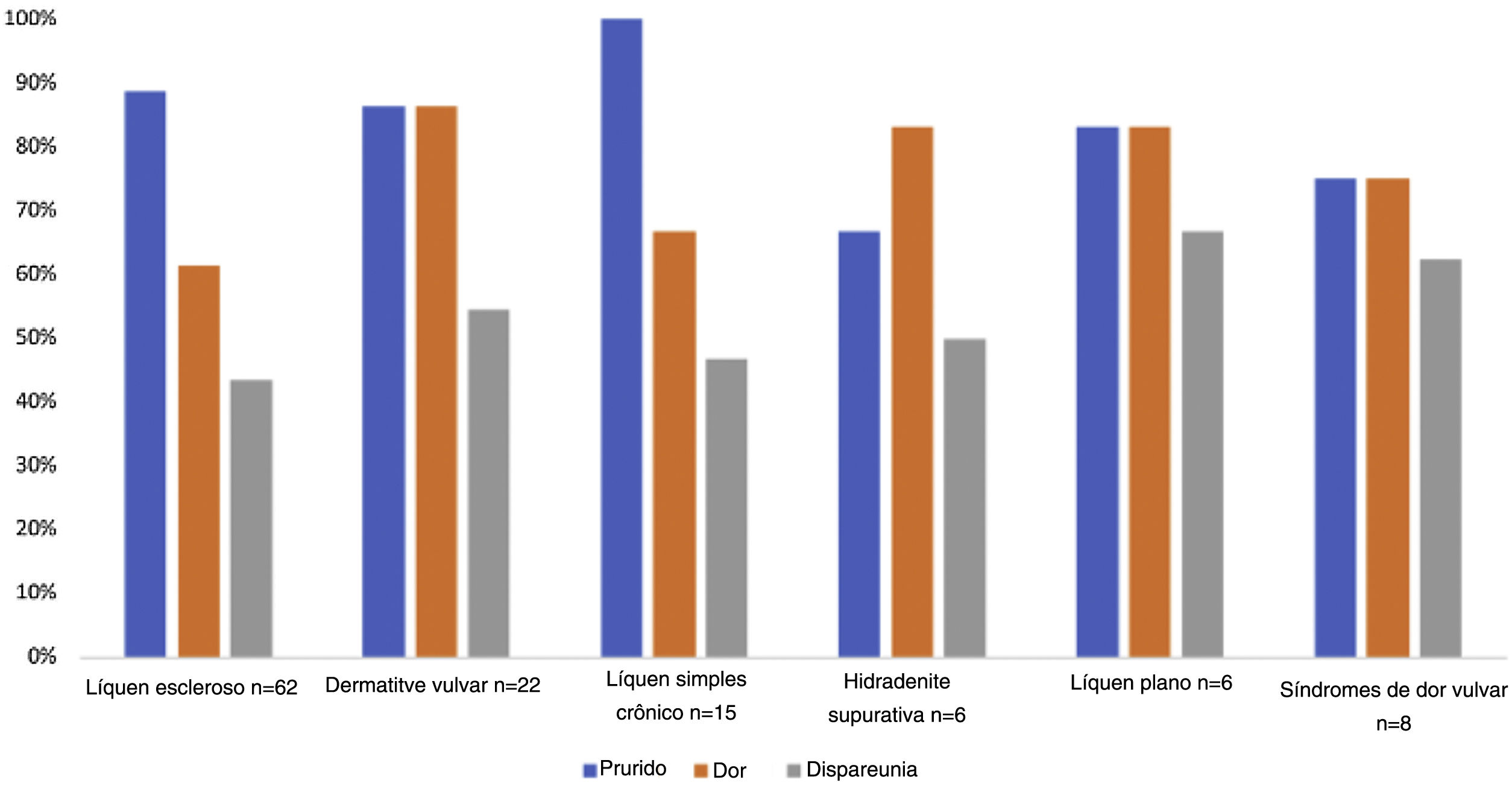
ResultadosForam estudadas 148 mulheres. A média de idade foi de 43,24 anos (desvio padrão: 15,15 anos), com idades variando de 4 meses a 80 anos; 53,4% das pacientes levaram entre dois e cinco anos para procurar atendimento médico pela primeira vez. Os diagnósticos mais frequentes foram líquen escleroso (41,9%), eczema irritativo da vulva (14,9%) e líquen simples crônico (10,1%). Além disso, 83,8% relataram prurido anogenital, 66,2% dor e 45,9% dispareunia. O tratamento mais prescrito foi o corticoide tópico ultrapotente (propionato de clobetasol; 41,2%). As pacientes com líquen escleroso eram significativamente mais velhas do que aquelas que apresentavam qualquer uma das outras doenças. Não foram encontradas diferenças em relação ao tempo de evolução da doença ou na apresentação dos sintomas.
Limitações do estudoEstudo retrospectivo. As doenças da vulva com causa infecciosa geralmente são tratadas na atenção primária e, portanto, não foram incluídas. Todas as pacientes foram recrutadas em um único hospital privado, o que limita as comparações com o sistema público de saúde.
ConclusõesAs doenças da vulva ocorrem com frequência e estão associadas a alta morbidade. É fundamental promover o desenvolvimento de consultas específicas para essas pacientes nos hospitais. Especialidades como dermatologia, ginecologia, urologia e fisioterapia devem fazer parte dessas unidades de atendimento.
As doenças da vulva são comuns na população em geral, embora sua verdadeira importância e frequência sejam frequentemente subestimadas.1 A maioria das doenças da vulva tem impacto acentuadamente negativo na qualidade de vida das pacientes.2,3 Seja por desconhecimento ou vergonha, a vulva é uma área do corpo geralmente negligenciada tanto por pacientes quanto por profissionais. Além disso, as doenças da vulva geralmente estão associadas a atrasos significativos no diagnóstico, pois pacientes com sintomas vulvares comumente levam muito tempo para consultar um médico.4
Embora em geral os ginecologistas sejam os primeiros especialistas a atender pacientes com sintomas vulvovaginais, eles geralmente recebem pouco treinamento no manejo de doenças dermatológicas da vulva.4 Os dermatologistas são especialistas na avaliação e tratamento da pele e das membranas mucosas, incluindo a região genital. No entanto, a vulva é uma área muitas vezes negligenciada pelos dermatologistas. Os motivos mais comuns para isso incluem falta de treinamento, desconforto durante a entrevista clínica e falta de conhecimento dos exames complementares comumente utilizados em doenças vulvares.4 Em pesquisa realizada nos Estados Unidos da América do Norte que objetivou avaliar competências no manejo de doenças da vulva entre estudantes de medicina e residentes de dermatologia e ginecologia, apenas 19% dos estudantes avaliados relataram ter recebido treinamento específico durante a residência.5
Embora tenha havido interesse crescente entre os dermatologistas no estudo da vulva nos últimos anos6,7 – particularmente entre os dermatologistas do Reino Unido, um dos principais países a desenvolver unidades específicas dedicadas ao tratamento de doenças da vulva –, há atualmente poucos estudos científicos sobre o assunto. Assim, o objetivo deste estudo é descrever a experiência dos autores como dermatologistas no manejo de consultas de dermatoses da vulva.
Materiais e métodosEstudo observacional retrospectivo foi realizado durante um período de cinco anos no hospital Viamed Santa Angela de la Cruz, em Sevilha, sul da Espanha. Entre maio de 2015 e maio de 2020; todas as pacientes que visitaram a unidade vulvar foram incluídas no estudo. A coleta de dados foi realizada por especialista em dermatologia. Os dados foram obtidos da história clínica de cada paciente. As seguintes variáveis foram coletadas para análise: idade das pacientes, sintomas, tempo de evolução, diagnósticos principais e secundários, exames complementares e tratamentos utilizados. O estudo foi aprovado pelo comitê de ética do hospital, e um documento de informações sobre o estudo foi fornecido às pacientes interessadas em participar do mesmo.
Foi realizada análise descritiva utilizando medidas de tendência central e dispersão para variáveis quantitativas e distribuição de frequência para variáveis qualitativas. Para a análise estatística, utilizou‐se o teste estatístico de qui‐quadrado, ou teste exato de Fisher, se as frequências esperadas fossem<5, para comparar as variáveis qualitativas. O teste U de Mann‐Whitney foi utilizado para comparar as variáveis quantitativas. O nível de significância estatística foi estabelecido em α=0,05. As análises estatísticas foram realizadas com o software SPSS versão 25.0 para Apple macOS (IBM Corporation, Armonk, NY, EUA).
ResultadosCento e quarenta e oito mulheres foram estudadas na clínica da vulva durante período de cinco anos. A idade média± desvio padrão (DP) era de 43,24± 15,15 anos, com as idades das pacientes variando de 4 meses a 80 anos. As pacientes foram divididas por idade com a seguinte distribuição: <18 anos (n=10; 6,8%), entre 18 e 40 anos (n=50; 33,8%), entre 40 e 60 anos (n=68; 45,9%), e> 60 anos (n=20; 13,5%).
O diagnóstico primário mais frequente foi líquen escleroso (n=62; 41,9%), seguido de eczema irritativo da vulva (n=22; 14,9%) e líquen simples crônico (n=15; 10,1%). Quatorze (9,5%) pacientes também apresentavam outra dermatose concomitante no momento da consulta. A evolução das diferentes doenças primárias foi a seguinte: menos de um ano (n=41; 27,7%), entre dois e cinco anos (n=79; 53,4%) e mais de cinco anos (n=28; 18,9%). Cento e vinte e quatro pacientes (83,8%) relataram prurido anogenital, 98 (66,2%) dor e 68 (45,9%) dispareunia. Alguns exames complementares foram realizados em 36 (22,3%) casos, dos quais 14 (9,5%) tiveram amostra microbiológica coletada, e em 22 (14,9%) foi realizada biópsia de pele.
O tratamento mais prescrito foi o corticoide tópico ultrapotente (propionato de clobetasol; n=61; 41,2%), e o tratamento adjuvante mais prescrito foi o gel tópico de cetoconazol (n=42; 28,4%). Em 34 (23%) mulheres foi indicada fisioterapia do assoalho pélvico para desconforto vulvar; em 23, (15,5%) anti‐histamínicos; e em 15, (10,1%) fórmula com 0,5% de triancinolona. Em oito casos (5,4%) foram prescritos inibidores de calcineurina. Outros tratamentos prescritos foram crioterapia (n=4; 2,7%), antifúngicos tópicos (n=15; 10,1%), antibióticos tópicos e/ou orais (n=7; 4,7%), dilatadores vaginais (n=1; 0,7%), imiquimod tópico (n=2; 1,4%), gabapentina tópica (n=1; 0,7%), diltiazem tópico (n=1; 0,7%), antivirais (n=4; 2,7%) e cirurgia (n=2; 1,4%).
A análise detalhada dos diferentes diagnósticos observados está mostrada na tabela 1 e na figura 1. As diferentes características das doenças mais relevantes identificadas durante este estudo são mostradas nas tabelas 2 e 3. A figura 2 mostra a proporção de dor, prurido e dispareunia que representam as principais doenças identificadas neste trabalho.
Lista de diagnósticos primários e secundários observados durante o período do estudo
| Diagnóstico primário | n (%) |
|---|---|
| Líquen escleroso | 62 (41,9) |
| Eczema irritativo | 22 (14,9) |
| Líquen simples crônico | 15 (10,1) |
| Hidradenite supurativa | 6 (4,1) |
| Líquen plano | 6 (4,1) |
| Vestibulodínia provocada secundária | 6 (4,1) |
| Candidíase vulvovaginal recorrente | 4 (2,7) |
| Intertrigo por Candida | 3 (2) |
| Fissura vulvar | 3 (2) |
| Condilomas | 3 (2) |
| Melanose vulvar | 2 (1,4) |
| Vulvodínia | 2 (1,4) |
| Espículas vestibulares | 2 (1,4) |
| Doença de Paget da vulva | 1 (0,7) |
| Glândulas de Fordyce | 1 (0,7) |
| Leucoplasia | 1 (0,7) |
| Deiscência de episiotomia | 1 (0,7) |
| Síndrome geniturinária | 1 (0,7) |
| Vulva normal | 1 (0,7) |
| Sebocistomas | 1 (0,7) |
| Fissura anal | 1 (0,7) |
| Hiperestesia do clitóris | 1 (0,7) |
| NIV comum | 1 (0,7) |
| Esclerodermia | 1 (0,7) |
| Herpes genital | 1 (0,7) |
| TOTAL | 148 (100) |
| Diagnósticos secundários | n (%) |
|---|---|
| Nenhum | 134 (90,5) |
| Candidíase secundária | 2 (1,4) |
| Intertrigo por Candida | 2 (1,4) |
| Condilomas | 1 (0,7) |
| Eczema irritativo | 1 (0,7) |
| Eczema perianal | 1 (0,7) |
| Fissura vulvar | 1 (0,7) |
| Líquen escleroso | 1 (0,7) |
| Líquen plano | 1 (0,7) |
| Molusco | 1 (0,7) |
| NIV diferenciado | 1 (0,7) |
| Vitiligo | 1 (0,7) |
| TOTAL | 148 (100) |
NIV, neoplasia intraepitelial vulvar.
Características demográficas, evolução, sintomas, exames complementares e tratamentos de pacientes com líquen escleroso comparados com o restante das dermatoses da vulva observadas no estudo
| Líquen escleroso (n=62) | Outras dermatoses (n=86) | p | |
|---|---|---|---|
| Idade (anos) | 46,33±2,33 | 41,01±1,29 | 0,002 |
| n (%) | n (%) | ||
| Evolução (anos) | |||
| <1 | 13 (21) | 28 (32,6) | 0,186 |
| 2–5 | 34 (54,8) | 45 (52,3) | |
| > 5 | 15 (24,2) | 13 (15,1) | |
| Sintomas | |||
| Prurido | 55 (88,7) | 69 (80,2) | 0,167 |
| Dor | 38 (61,3) | 60 (69,8) | 0,282 |
| Dispareunia | 27 (43,5) | 41 (47,7) | 0,619 |
| Testes suplementares | |||
| Microbiologia | 4 (6,5) | 10 (11,6) | 0,288 |
| Biópsia de pele | 13 (15,1) | 9 (14,5) | 0,919 |
| Tratamentos | |||
| Corticosteroide tópico ultrapotente | 45 (72,6) | 16 (18,6) | <0,001 |
| Inibidores tópicos da calcineurina | 6 (9,7) | 0 (0) | 0,005 |
| Fisioterapia do assoalho pélvico | 9 (14,5) | 25 (29,1) | 0,038 |
| Triancinolona 0,5% gel | 8 (12,9) | 7 (8,1) | 0,412 |
| Tratamentos adjuvantes | |||
| Gel tópico de cetoconazol | 25 (40,3) | 17 (19,8) | 0,006 |
| Anti‐histamínicos | 9 (14,5) | 14 (16,3) | 0,770 |
Características demográficas, evolução, sintomas, testes complementares e tratamento de alguns dos diagnósticos mais frequentemente identificados no estudo
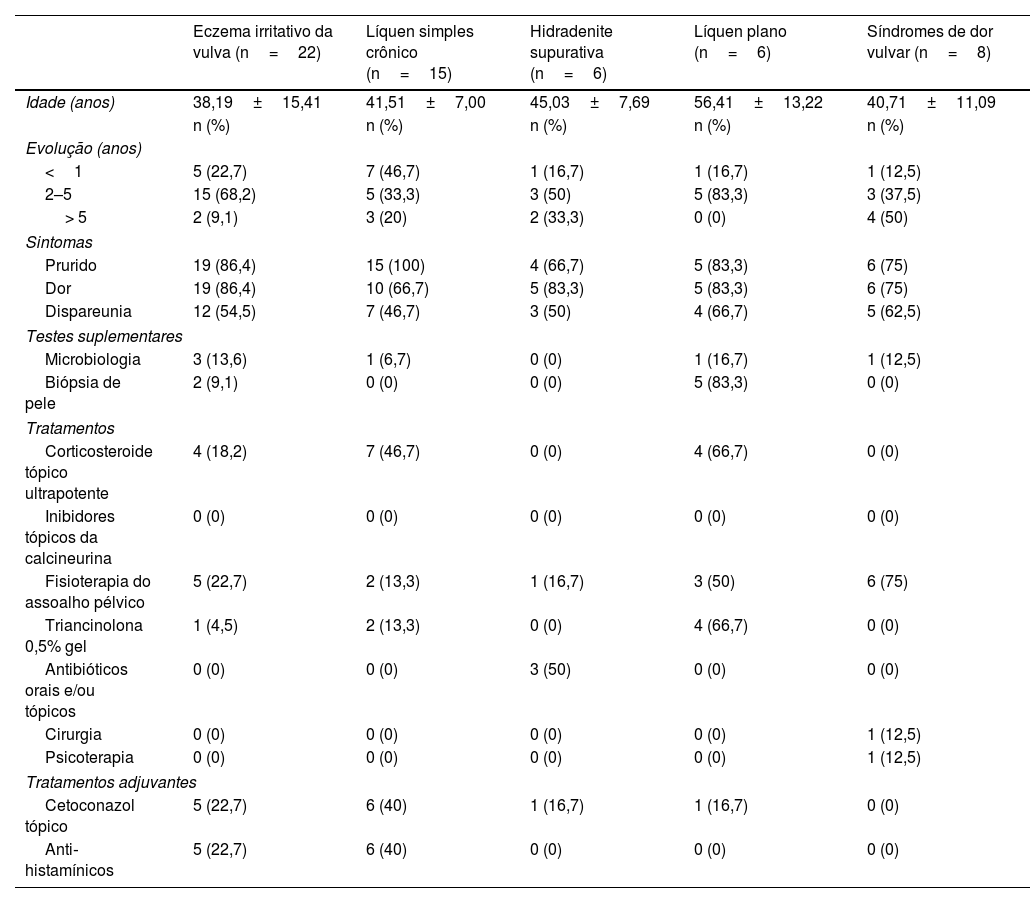
| Eczema irritativo da vulva (n=22) | Líquen simples crônico (n=15) | Hidradenite supurativa (n=6) | Líquen plano (n=6) | Síndromes de dor vulvar (n=8) | |
|---|---|---|---|---|---|
| Idade (anos) | 38,19±15,41 | 41,51±7,00 | 45,03±7,69 | 56,41±13,22 | 40,71±11,09 |
| n (%) | n (%) | n (%) | n (%) | n (%) | |
| Evolução (anos) | |||||
| <1 | 5 (22,7) | 7 (46,7) | 1 (16,7) | 1 (16,7) | 1 (12,5) |
| 2–5 | 15 (68,2) | 5 (33,3) | 3 (50) | 5 (83,3) | 3 (37,5) |
| > 5 | 2 (9,1) | 3 (20) | 2 (33,3) | 0 (0) | 4 (50) |
| Sintomas | |||||
| Prurido | 19 (86,4) | 15 (100) | 4 (66,7) | 5 (83,3) | 6 (75) |
| Dor | 19 (86,4) | 10 (66,7) | 5 (83,3) | 5 (83,3) | 6 (75) |
| Dispareunia | 12 (54,5) | 7 (46,7) | 3 (50) | 4 (66,7) | 5 (62,5) |
| Testes suplementares | |||||
| Microbiologia | 3 (13,6) | 1 (6,7) | 0 (0) | 1 (16,7) | 1 (12,5) |
| Biópsia de pele | 2 (9,1) | 0 (0) | 0 (0) | 5 (83,3) | 0 (0) |
| Tratamentos | |||||
| Corticosteroide tópico ultrapotente | 4 (18,2) | 7 (46,7) | 0 (0) | 4 (66,7) | 0 (0) |
| Inibidores tópicos da calcineurina | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) |
| Fisioterapia do assoalho pélvico | 5 (22,7) | 2 (13,3) | 1 (16,7) | 3 (50) | 6 (75) |
| Triancinolona 0,5% gel | 1 (4,5) | 2 (13,3) | 0 (0) | 4 (66,7) | 0 (0) |
| Antibióticos orais e/ou tópicos | 0 (0) | 0 (0) | 3 (50) | 0 (0) | 0 (0) |
| Cirurgia | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 1 (12,5) |
| Psicoterapia | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 1 (12,5) |
| Tratamentos adjuvantes | |||||
| Cetoconazol tópico | 5 (22,7) | 6 (40) | 1 (16,7) | 1 (16,7) | 0 (0) |
| Anti‐histamínicos | 5 (22,7) | 6 (40) | 0 (0) | 0 (0) | 0 (0) |
As características das pacientes são descritas com base nos diagnósticos mais relevantes. Foi realizada uma análise comparativa entre as pacientes que apresentavam líquen escleroso versus as que apresentavam outras dermatoses da vulva.
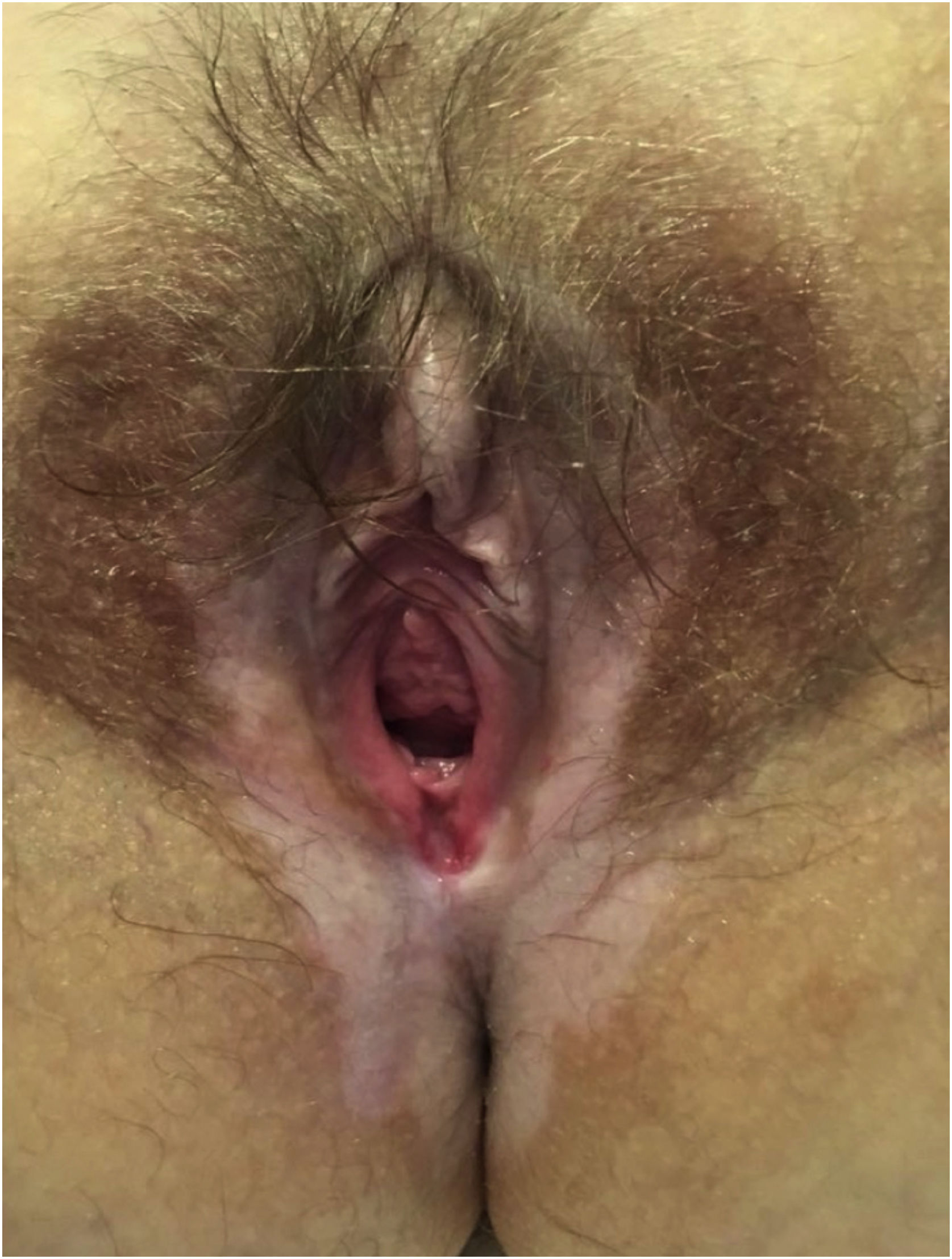
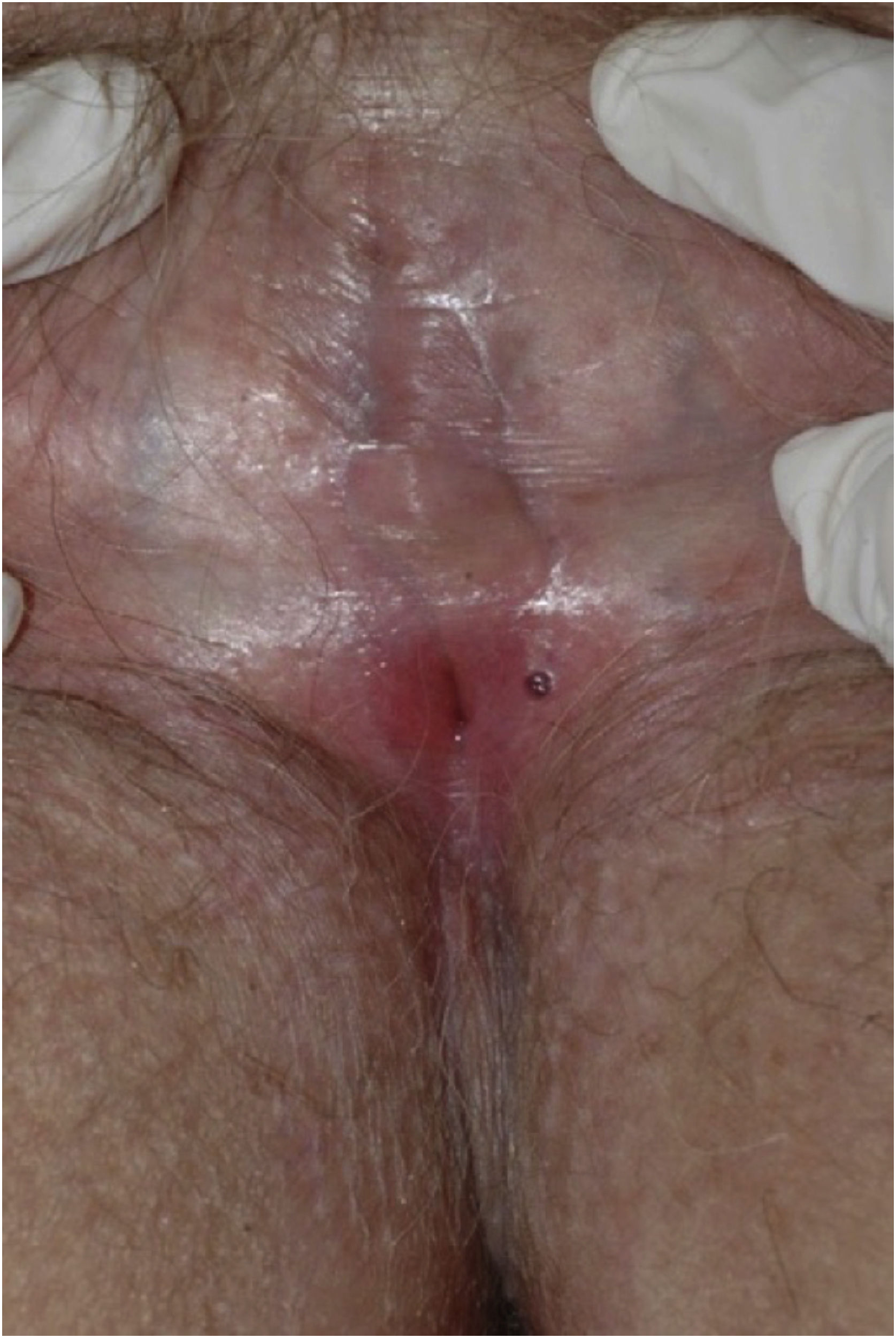
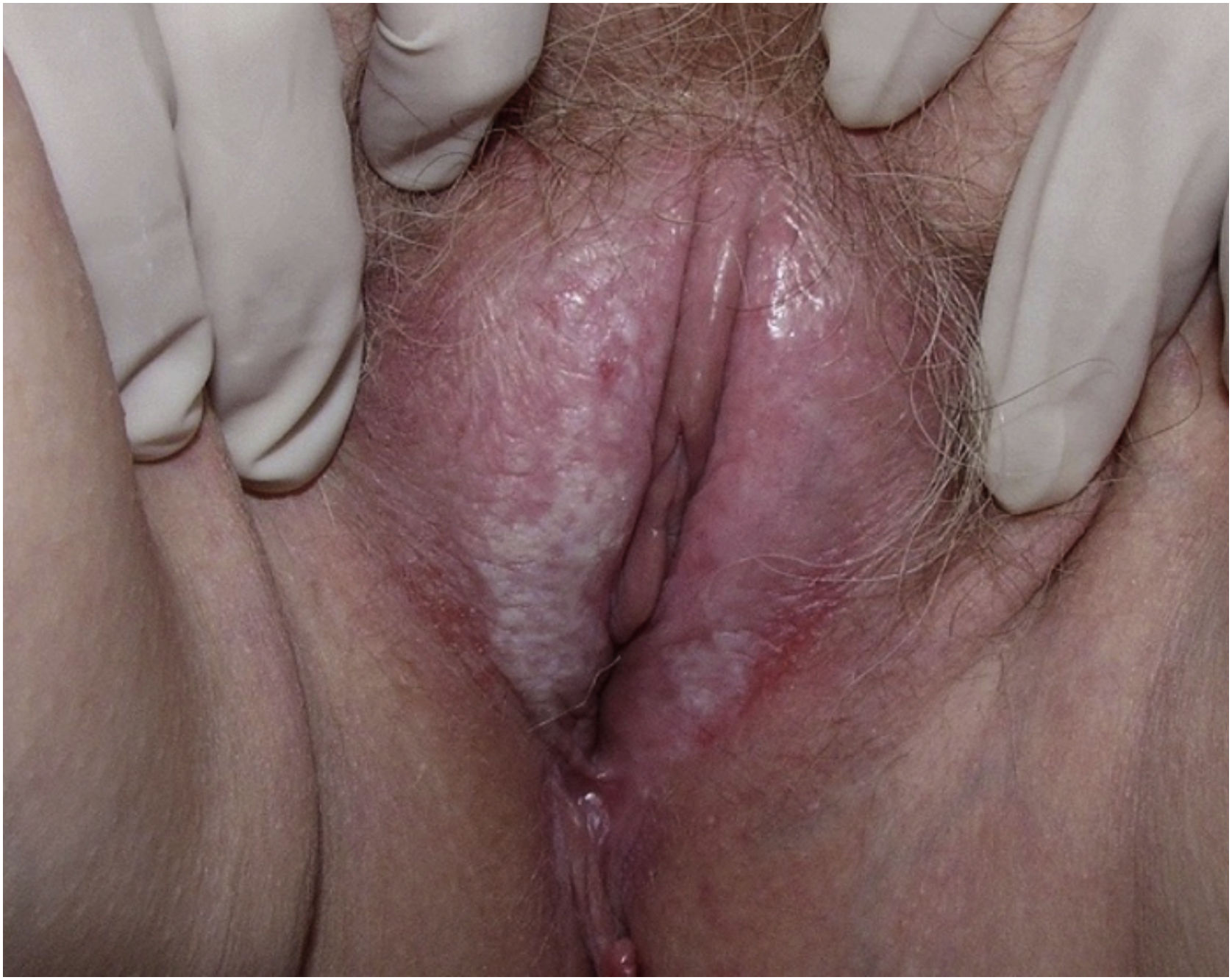
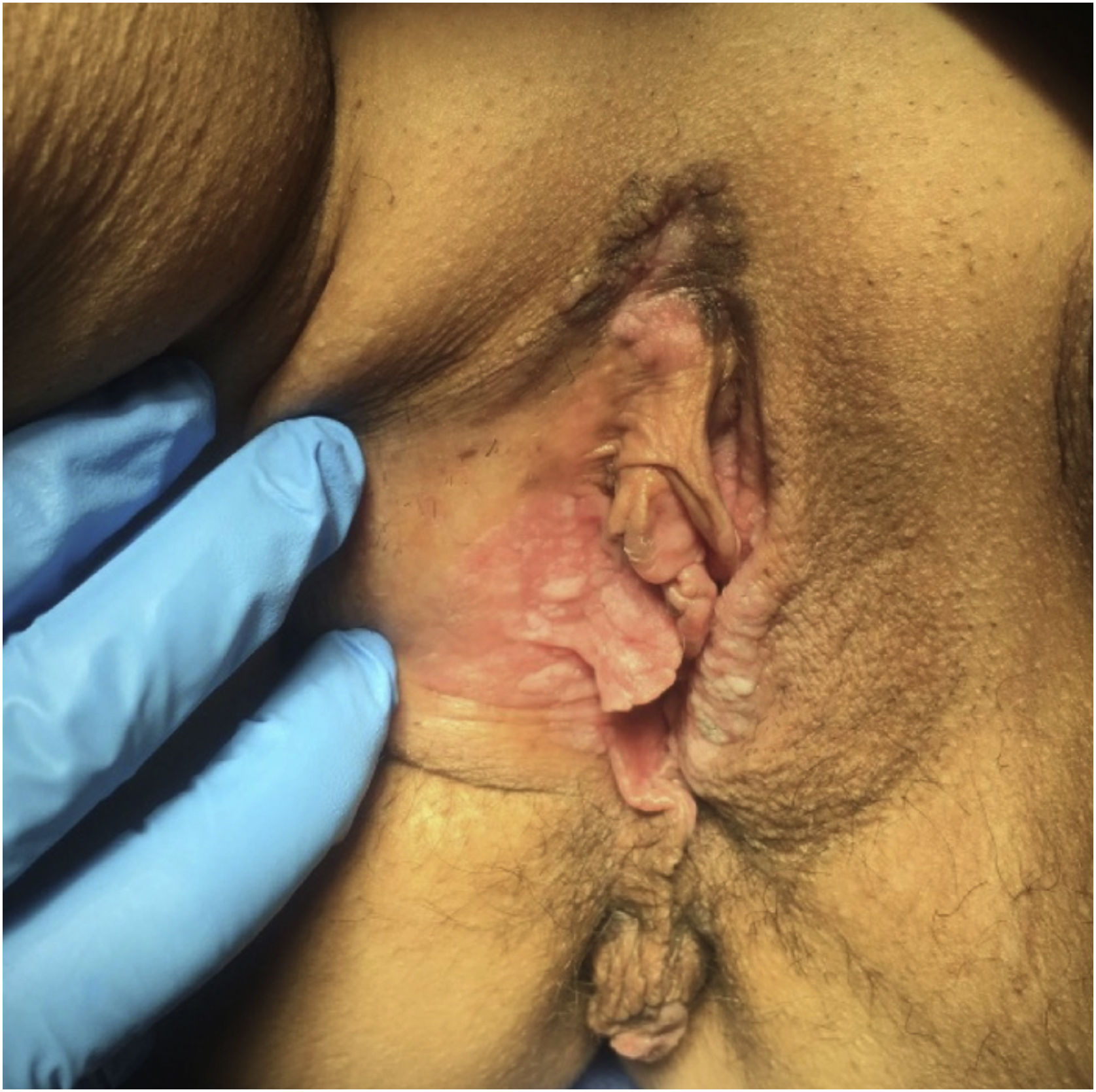
Líquen esclerosoAo todo, 62 pacientes com líquen escleroso foram estudadas; as pacientes tinham média± DP de idade de 46,33±18,35 anos (fig. 3). A evolução foi menos de um ano em 13 (21%) pacientes, entre dois e cinco anos em 34 (54,8%) e mais de cinco anos em 15 (24,2%). Uma segunda dermatose concomitante foi registrada em sete pacientes; o vitiligo foi a mais frequente (n=2; 3,2%). Em geral, 55 (88,7%) pacientes apresentavam prurido, 38 (61,3%) dor e 27 (43,5%) dispareunia. A biópsia de pele foi realizada em nove (14,5%) casos, e amostras microbiológicas foram obtidas em quatro (6,5%). Biópsias de pele foram realizadas para confirmar o diagnóstico de líquen escleroso em casos clinicamente duvidosos, em casos resistentes a esteroides (fig. 4) e em lesões ulceradas ou hiperceratóticas para descartar neoplasia maligna (figs. 5 e 6).
O tratamento mais frequente foi corticoide tópico ultrapotente (propionato de clobetasol; n=45; 72,6%), com gel tópico de cetoconazol a 2% servindo como terapia adjuvante em 25 (40,3%) casos. Em oito (12,95%) pacientes foi utilizada fórmula com 0,5% de triancinolona gel. Em nove (14,5%) mulheres, os anti‐histamínicos também foram indicados para o prurido.
Foi realizada uma análise comparativa entre as pacientes com líquen escleroso e o restante das pacientes incluídas no estudo. Foram encontradas diferenças estatisticamente significativas em relação a idade e alguns dos tratamentos prescritos (corticosteroides tópicos ultrapotentes, inibidores de calcineurina, fisioterapia do assoalho pélvico e gel tópico de cetoconazol). Não foram encontradas diferenças no tempo de evolução da doença ou nos sintomas. A tabela 2 mostra as características das pacientes com líquen escleroso e apresenta uma análise comparativa com os demais casos.
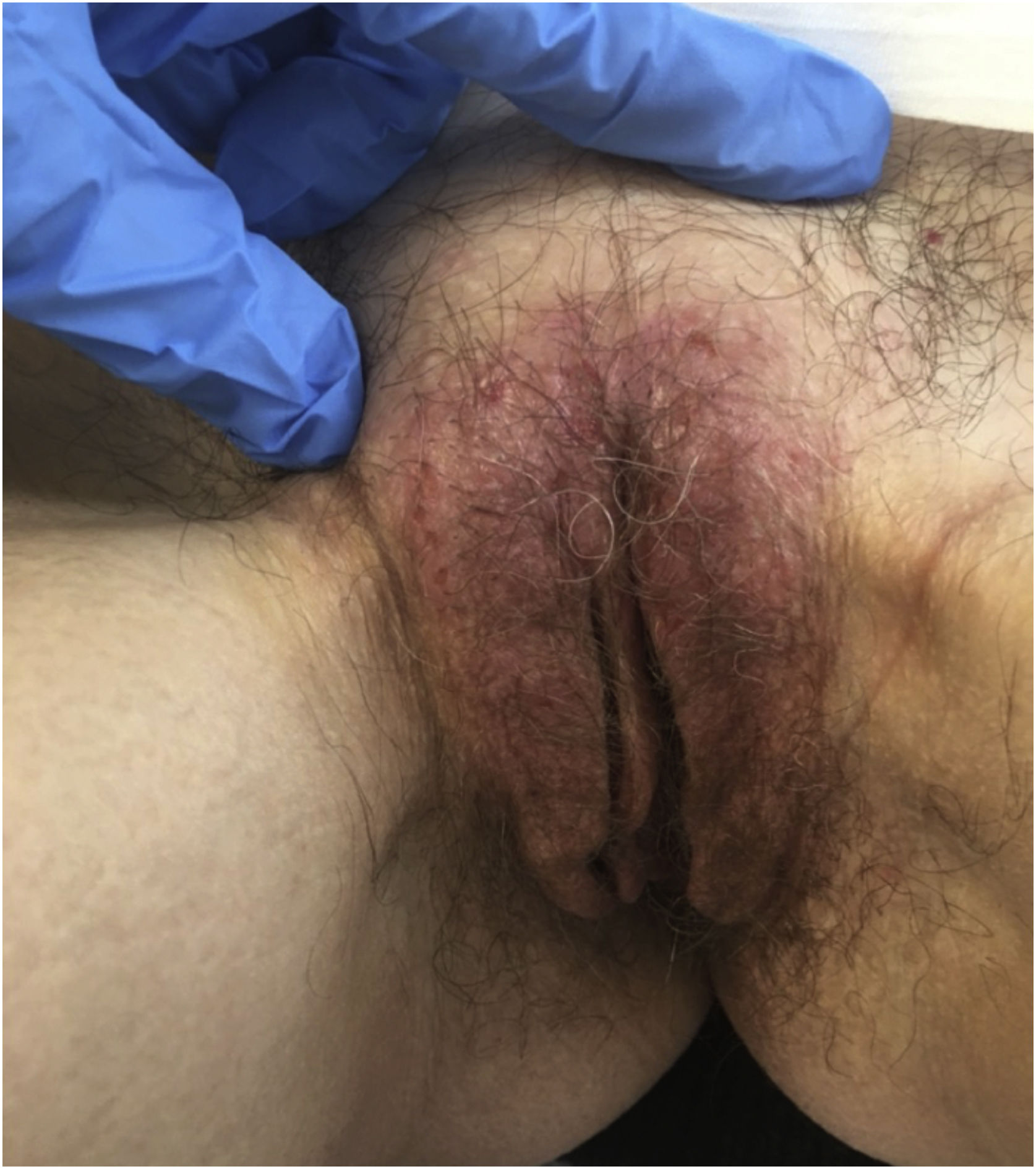
Eczema irritativo da vulvaVinte e duas pacientes com eczema irritativo da vulva foram avaliadas (fig. 7); tinham média±DP de idade de 38,19±15,41 anos – a mais nova era uma criança de 4 meses. A evolução era menos de um ano em cinco (22,7%) pacientes, de dois a cinco anos em 15 (68,2%) e mais de cinco anos em duas pacientes (9,1%). Em uma única paciente (a referida paciente de 4 meses de idade) foi registrada uma dermatose concomitante: intertrigo por cândida. Ao todo, 19 (86,4%) pacientes apresentavam prurido, 19 (86,4%) dor e 12 (54,5%) dispareunia. Biópsia de pele foi realizada em apenas dois (9,1%) casos, e amostras microbiológicas foram coletadas em três (13,6%); corticoide tópico ultrapotente foi indicado para quatro (18,2) pacientes, fisioterapia do assoalho pélvico para cinco (22,7%) e formulação com triancinolona 0,5% para uma paciente (4,5%); como terapia adjuvante, anti‐histamínicos foram indicados em cinco (22,7%) casos, e gel tópico de cetoconazol a 2% em cinco (22,7%).
Entre os produtos para uso nas dermatoses, foi observada grande variedade de cremes para uso íntimo e geral; os mais frequentes foram blastoestimulina e uso de lenços íntimos para higiene. Em um caso, a dermatose foi relacionada ao uso de tintura de cabelo em paciente com diagnóstico prévio de alergia à p‐fenilenodiamina; esse representa o único caso de dermatite alérgica de contato em toda a presente série.
Líquen simples crônicoQuinze pacientes com líquen simples crônico foram estudadas; tinham média±DP de idade de 41,51±7,00 anos. A evolução mais frequente foi menos de um ano em sete (46,7%) pacientes. Dermatose concomitante, intertrigo por cândida, foi registrada em uma única paciente. Todas as pacientes apresentavam prurido (100,0%), bem como dor (n=10; 66,7%) e dispareunia (n=7; 46,7%). Em nenhum caso foi realizada biópsia de pele, e amostras microbiológicas foram obtidas em um único caso. O uso de corticoide tópico ultrapotente foi indicado em sete (46,7%) pacientes, fisioterapia do assoalho pélvico em duas (13,3%) e fórmula contendo 0,5% de triancinolona em dois casos (13,3%). Como terapia adjuvante, anti‐histamínicos foram indicados em seis (40%) casos e gel tópico de cetoconazol em seis (40%).
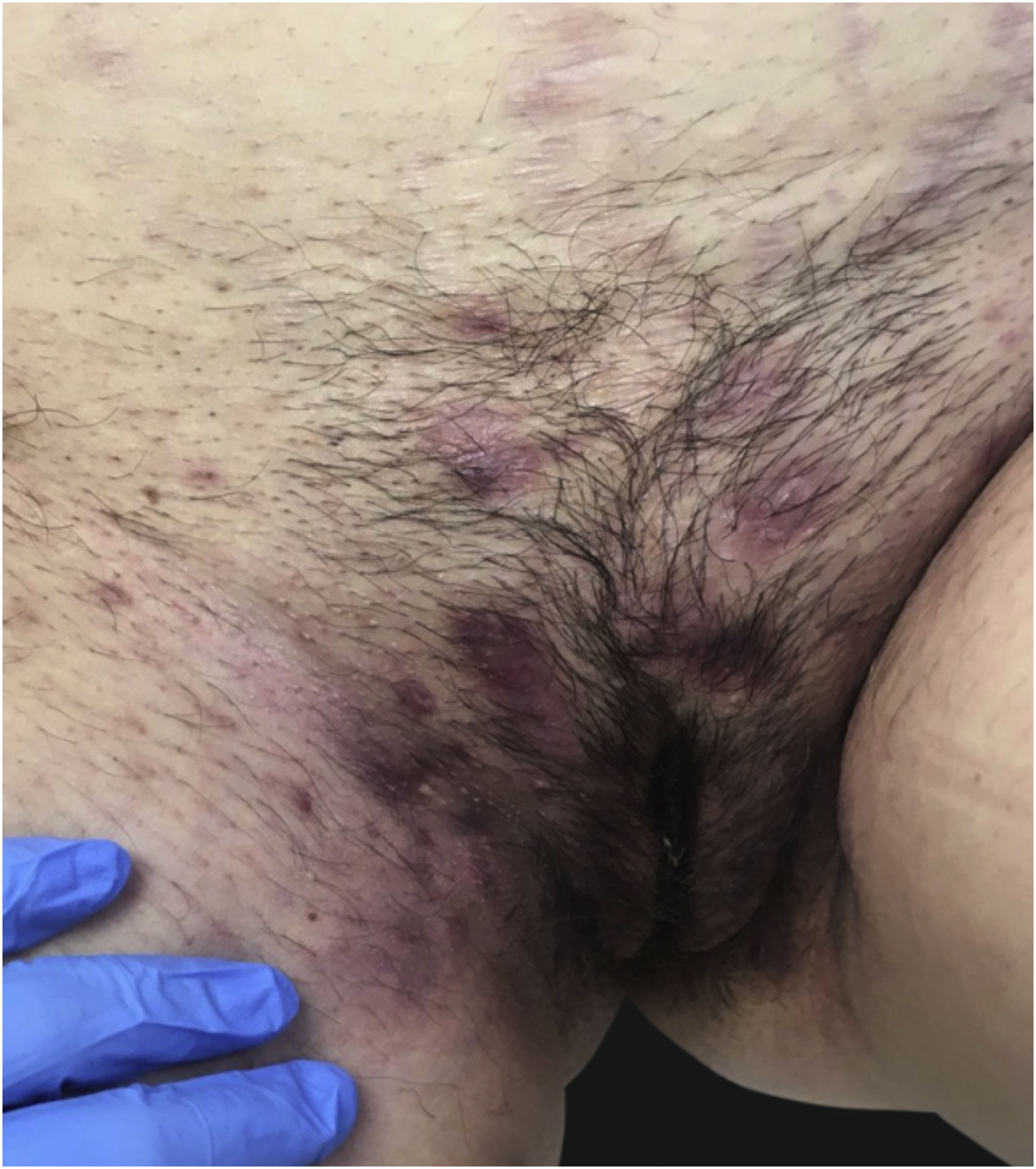
Hidradenite supurativaForam observadas seis mulheres com hidradenite supurativa, com média±DP de idade de 45,03±7,69 anos (fig. 8). A evolução foi menos de um ano em uma (16,7%) paciente, entre dois e cinco anos em três (50%) e mais de cinco anos em duas pacientes (33,3%). Quatro (66,7%) pacientes apresentavam prurido, cinco (83,3%) apresentavam dor e sete dispareunia (50%). Em nenhum caso foram realizadas biópsias de pele ou coletadas amostras microbiológicas. Antibióticos tópicos e/ou orais foram prescritos para três pacientes. A fisioterapia do assoalho pélvico foi indicada para uma paciente. Como terapia adjuvante, gel tópico de cetoconazol a 2% foi indicado em um caso.
Líquen planoForam avaliadas seis pacientes com líquen plano vulvar, com média±DP de idade de 56,41±13,22 anos. O tempo de evolução mais frequente foi de dois a cinco anos em cinco (83,3%) pacientes. Cinco (83,3%) pacientes apresentavam prurido, cinco (83,3%) dor e quatro (66,7%) dispareunia. A biópsia de pele foi realizada em cinco (83,3%) casos, e amostras microbiológicas foram obtidas de uma única paciente. Corticoide tópico ultrapotente foi indicado em quatro (66,7%) pacientes; triancinolona 0,5% foi prescrita para quatro (66,7%) pacientes, e fisioterapia do assoalho pélvico foi indicada em três pacientes (50%). Como terapia adjuvante, gel tópico de cetoconazol a 2% foi indicado para uma única paciente.
Síndromes de dor vulvarVestibulodinia provocada secundáriaOito pacientes compareceram às consultas por dor vulvar inespecífica, seis das quais foram diagnosticadas com vestibulodinia provocada secundária, com média±DP de idade de 44,06±10,48 anos. A evolução era de menos de um ano em uma (16,7%) paciente, entre dois e cinco anos em três (50%) e mais de cinco anos em duas pacientes (33,3%). A candidíase vulvovaginal, como concomitante, foi registrada em uma única paciente. Cinco (83,3%) pacientes apresentavam prurido, cinco (83,3%) dor e quatro dispareunia (66,7%); as outras duas pacientes não tinham relações sexuais, de modo que não foi possível avaliar a presença ou ausência de dispareunia. Em nenhum caso foi realizada biópsia de pele, e amostras microbiológicas foram obtidas em apenas um caso. Dentre os tratamentos, a fisioterapia do assoalho pélvico foi indicada em cinco casos, gabapentina tópica em um caso e cirurgia em um caso.
VulvodíniaDuas pacientes foram à consulta por vulvodínia com média±DP de idade de 30,66±6,5 anos. Ambas as pacientes apresentavam tempo de evolução da doença maior que cinco anos. Em nenhum caso foram realizadas biópsias de pele ou coletadas amostras microbiológicas. Quanto ao tratamento, foi indicada fisioterapia do assoalho pélvico em uma paciente e psicoterapia em outra.
DiscussãoO presente estudo mostra a experiência de cinco anos dos autores como dermatologistas no manejo de consultas específicas relacionadas a doenças da vulva. Em todos os momentos, essas consultas foram organizadas em estreita colaboração e com constante comunicação entre os vários membros da equipe do serviço de ginecologia do hospital. Ao todo, 148 mulheres foram avaliadas; as que compareceram à consulta tinham maior probabilidade de ter entre 40 e 60 anos, e o diagnóstico mais frequente foi o de líquen escleroso. Esse diagnóstico foi seguido por eczema irritativo e líquen simples crônico, como em outras séries.8–10 A prática clínica dos autores tem verificado aumento no número de pacientes atendidas a cada ano, especialmente nos últimos dois anos. De fato, no período de 2018 a 2020, 89,2% das mulheres desta série compareceram à consulta pela primeira vez. Por um lado, esses dados refletem o aumento do conhecimento e das preocupações das pacientes em relação à vulva e suas diferentes alterações; por outro lado, os dados também representam um aumento na procura por um especialista em dermatologia que possa atuar como médico de referência no diagnóstico e tratamento de doenças da vulva. Essa necessidade provavelmente surgiu também pelo contato direto e próximo com outros especialistas como ginecologistas, urologistas e médicos generalistas no hospital, o que é alcançado por meio de reuniões e sessões clínicas bimestrais.
Pacientes com doenças da vulva costumam demorar muito para procurar atendimento médico, principalmente por causa da ansiedade e do constrangimento. Além disso, essa demora em ir ao médico faz com que muitas pacientes utilizem remédios caseiros como tratamento, o que está frequentemente associado ao agravamento dos sintomas.4 Mais da metade das pacientes no presente estudo (54,8%) levaram entre dois e cinco anos para buscar consulta médica. Considerando que muitas das doenças têm impacto muito negativo na qualidade de vida das pacientes, e que algumas dessas doenças são pré‐neoplásicas, é essencial evitar esse atraso no diagnóstico, promovendo o atendimento médico precoce às pacientes com sintomas na região da vulva, facilitando assim o diagnóstico precoce. Estima‐se que aproximadamente uma em cada seis mulheres experimentará desconforto vulvovaginal não diagnosticado ou não tratado durante a vida.11
A doença mais frequentemente identificada em nossa série foi o líquen escleroso, doença inflamatória crônica que acomete principalmente a região anogenital. Ela afeta mais frequentemente as mulheres na pré‐puberdade e na pós‐menopausa, e sua etiologia é influenciada por fatores genéticos e autoimunes.11 Sua verdadeira prevalência é desconhecida e varia dependendo se a mesma é avaliada por especialistas em ginecologia ou dermatologia.8 Entretanto, sua incidência parece estar aumentando, e é um dos diagnósticos mais frequentes nas consultas relacionadas a doenças vulvares,12 embora isso também possa ser resultado do aumento das consultas e do número de diagnósticos.
No presente estudo, o líquen escleroso representou 41,9% do total de doenças identificadas, tornando‐se a doença mais frequentemente identificada, similar ao relatado em outros estudos.8–10 Eczema irritativo e líquen simples crônico são dermatoses comuns que frequentemente afetam a vulva na população geral. Entre as causas de ambas as dermatoses, é importante investigar todos os produtos que foram aplicados topicamente na vulva; os médicos também devem perguntar sobre hábitos de higiene íntima e perguntar se a paciente está apresentando algum tipo de incontinência.11 Nos casos em que não houver melhora, seria conveniente realizar testes epicutâneos para descartar etiologia alérgica.11 Assim como o líquen escleroso, essas dermatoses representam importante causa de consulta.9 Foi detectado um único caso de dermatite alérgica de contato em paciente já diagnosticada com alergia de contato a p‐fenilenodiamina. A demora no diagnóstico dessa paciente foi de quase seis meses, pois ela não associou o uso de tintura nos pelos da região genital com o desconforto que apresentava e não comentou sobre isso durante a consulta. Com esse caso específico, os autores querem destacar a importância de obter histórico médico exaustivo, essencial para o diagnóstico de doenças cutâneas da vulva.
Em conjunto, as doenças inflamatórias, incluindo líquen escleroso, eczema vulvar, líquen simples crônico e líquen plano, representaram 71% do total da série. Por outro lado, oito pacientes da série (5,4%) procuraram a consulta por síndromes de dor vulvar, incluindo vulvodínia e vestibulodínia. Atualmente, a prevalência dessa condição é desconhecida na Espanha, tanto pela falta de consultas específicas das pacientes quanto pela falta de treinamento dos especialistas que as atendem. Vulvodínia é um distúrbio de dor vulvar que ocorre frequentemente, mas raramente é reconhecido e é definido como dor espontânea ou provocada na área vulvar com duração maior que três meses de evolução, sem causa estabelecida.11,13 Embora sua etiologia seja multifatorial, parece que a disfunção muscular do assoalho pélvico é fator chave.14 Quando a dor vulvar é limitada ao vestíbulo e geralmente é desencadeada por fricção, ela é chamada de vestibulodinia provocada secundária.15 Na presente série, seis das oito pacientes com dor vulvar foram diagnosticadas com vestibulodínia.
Onze pacientes (7,4%) buscaram consulta por causa infecciosa. Ao contrário do presente estudo, outros autores afirmaram que as doenças da vulva mais frequentes em consultas médicas são infecções fúngicas e bacterianas.16 Embora seja possível que as causas mais frequentes de doenças da vulva sejam infecções, a maioria é tratada por médicos da atenção primária ou encaminhadas a ginecologistas, e esses geralmente não realizam consultas específicas da vulva. De fato, outros estudos semelhantes ao presente trabalho, realizados por dermatologistas, relataram percentual semelhante de infecções.8,9 Da mesma maneira, as várias doenças inflamatórias que afetam a vulva – e que foram tão prevalentes nas consultas – incluíram dermatite atópica, psoríase ou hidradenite supurativa (fig. 8). Essas doenças geralmente não são observadas durante as consultas, pois os dermatologistas ou outros especialistas estão familiarizados com seu tratamento e geralmente não encaminham as pacientes para outros especialistas. Isso explicaria por que o líquen escleroso, doença específica da vulva, é a mais frequentemente diagnosticada.
Em decorrência de características anatômicas particulares da vulva, as doenças dessa região são tratadas de modo diferente de outras áreas da pele. Em doenças inflamatórias, o uso de corticosteroides tópicos ultrapotentes é essencial.7 Esses agentes são conhecidos por melhorar muito os sintomas e, além disso, em algumas doenças, como o líquen escleroso, parecem reduzir o risco de progressão para carcinoma de células escamosas da vulva.11,17 De fato, foi o tratamento mais frequentemente prescrito na presente série. Uma segunda opção comum para tratar doenças inflamatórias da vulva, e também de acordo com as diretrizes atuais, inclui os inibidores de calcineurina.18,19 É de opinião dos autores que sua eficácia é um pouco limitada por seus efeitos colaterais frequentes de dor e ardência após a aplicação. Por essa razão, no presente estudo, esses agentes foram prescritos apenas para 5,4% das pacientes. Em muitas ocasiões, as pacientes não toleravam os cremes ou preparações comerciais que são distribuídos na farmácia em razão de sua intolerância à fórmula ou a seus excipientes. Portanto, a formulação de corticosteroides ultrapotentes e potentes, como a triancinolona, é essencial em função de sua tolerância para aplicação na área genital.
Deve‐se destacar o trabalho multidisciplinar na presente prática, pois os autores não trabalharam apenas com a ginecologia, mas integraram uma unidade específica do assoalho pélvico, contaram com a colaboração de especialistas em psicología e sexologia. Quase 100% das pacientes atendidas relataram dor vulvar relacionada aos surtos de sua doença específica, ou mesmo nos períodos entre surtos, representando parte das síndromes de dor vulvar secundária. Em geral, a dor vulvar pode afetar até 20% das mulheres em algum momento de suas vidas, e sabe‐se que a maioria dos casos está associada a distúrbios do assoalho pélvico.14
A fisioterapia do assoalho pélvico é uma disciplina relativamente nova que vem ganhando relevância na última década, não apenas por sua eficácia como tratamento para mulheres com dor vulvar primária ou secundária, mas também por auxiliar na prevenção e manutenção da saúde do assoalho pélvico durante a gravidez, pós‐parto e climatério.14,20
A grande maioria das pacientes atendidas no serviço dos autores relatou dor ou desconforto vulvar. A fisioterapia do assoalho pélvico possibilita a avaliação desses processos e o diagnóstico precoce e tratamento de possíveis vulvodínias secundárias e disfunções musculares pélvicas.
Infelizmente, na Espanha, nem o sistema público de saúde nem as seguradoras de saúde normalmente cobrem esse tipo de assistência. Assim, embora seja recomendado que uma grande porcentagem de pacientes compareça para avaliação, as limitações econômicas e a falta de informação sobre essa especialidade fazem com que apenas uma pequena porcentagem compareça (23% do total), com melhoras evidentes em todos elas. Algo semelhante ocorreu com a psicoterapia e a sexologia. Uma grande porcentagem de mulheres (45,9%) relatou dor ou desconforto na relação sexual, mas apenas duas pacientes foram às consultas com especialistas em psicologia e sexologia. Motivos financeiros, vergonha e o fato de que a consulta com psicólogo/sexólogo é considerada tabu social foram os principais motivos citados para que as pacientes se abstivessem da consulta. Os autores consideram que a partir de estudos de base como esse, estudos futuros possam avaliar como a fisioterapia e a psicoterapia do assoalho pélvico influenciam a qualidade de vida de pacientes com doenças da vulva.
O presente estudo tem algumas limitações. Por um lado, apresentou as várias limitações associadas aos estudos retrospectivos. Por outro lado, o número limitado de pacientes, bem como o fato de que determinadas doenças como as de causa infecciosa, costumam ser atendidas na atenção primária; portanto, esses casos não foram incluídos no presente estudo. Além disso, não foram coletados dados sobre a resposta e/ou satisfação das pacientes aos diferentes tratamentos. Por fim, o fato de todas as pacientes serem oriundas de um único hospital privado limitou a possibilidade de obter‐se conclusões relevantes, pois, quando comparado ao sistema público de saúde, é acentuadamente mais fácil consultar um dermatologista e outras especialidades médicas e serviços de saúde relacionados. Por outro lado, há diferentes limitações socioeconômicas associadas ao acesso à saúde privada e às diferentes coberturas de seguros de saúde.
ConclusãoApresentamos a experiência dos autores após cinco anos de realização de consultas específicas de vulva. As doenças da vulva são frequentes e comumente associadas a alta morbidade. Assim, é fundamental que essas pacientes sejam avaliadas em unidades específicas que garantam assistência integral. Também é necessário que essas unidades incluam outros especialistas com experiência na área, como ginecologistas, urologistas, fisioterapeutas e psicólogos, que possam garantir abordagem multidisciplinar no atendimento às pacientes com sintomas vulvovaginais.
Suporte financeiroNenhum.
Contribuição dos autoresFernando García‐Souto: Elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; análise estatística; revisão crítica da literatura.
Ana Isabel Lorente‐Lavirgen: Concepção e planeamento do estudo; elaboração e redação do manuscrito; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação da versão final do manuscrito.
Francisco Manuel Ildefonso Mendonça: Participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; aprovação da versão final do manuscrito.
Manuel García‐de‐Lomas: Participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura.
Mariana Viktoria Hoffner‐Zuchelli: Participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura.
Desiree Rodriguez‐Ojeda: Participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados.
Elena Pozo: Participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura.
José Bernabéu‐Wittel: Participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação da versão final do manuscrito.
Conflito de interessesNenhum.
A edição em inglês deste manuscrito foi realizada pela Journal Prep Services.
Como citar este artigo: García‐Souto F, Lorente‐Lavirgen AI, Mendonça FM, García‐de‐Lomas M, Hoffner‐Zuchelli MV, Rodriguez‐Ojeda D, et al. Vulvar dermatoses: a cross‐sectional 5‐year study. Experience in a specialized vulvar unit. An Bras Dermatol. 2022;97:747–56.
Trabalho realizado no Hospital Viamed Santa Angela de la Cruz, Sevilha, Espanha, em colaboração com Fisinergia Fisioterapia Pélvico‐Perineal, Mairena Del Aljarafe, Sevilha, Espanha.