Treponema pallidum, subespécie pallidum, é o agente causador da sífilis. A sífilis pode ser transmitida por contato sexual, transfusão de sangue, transplante de órgãos sólidos e de mãe para filho.1,2 A incidência crescente da doença é problema de saúde pública global.3 Apesar do grande número de pessoas submetidas a transplante renal (TRx), os dados sobre sífilis nessa população são escassos.4–9
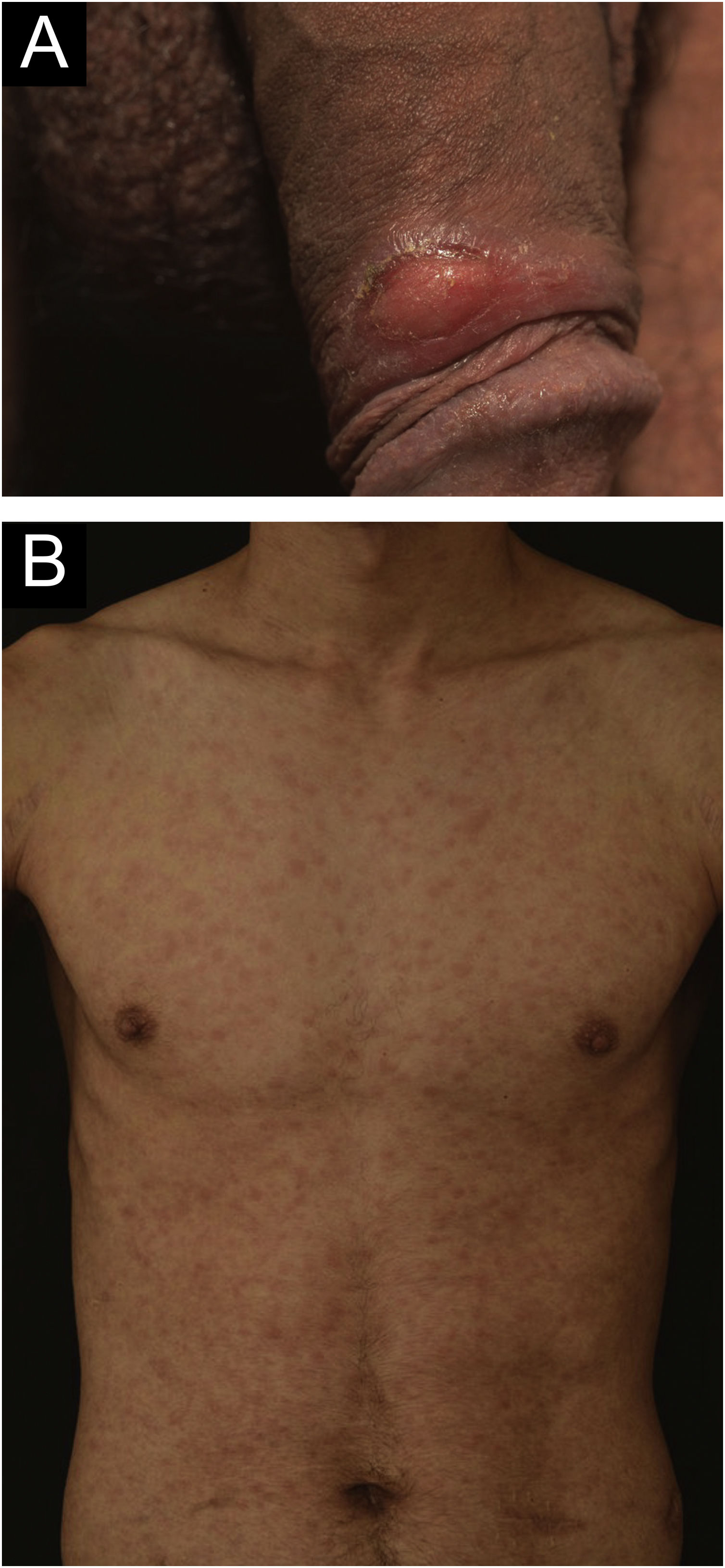
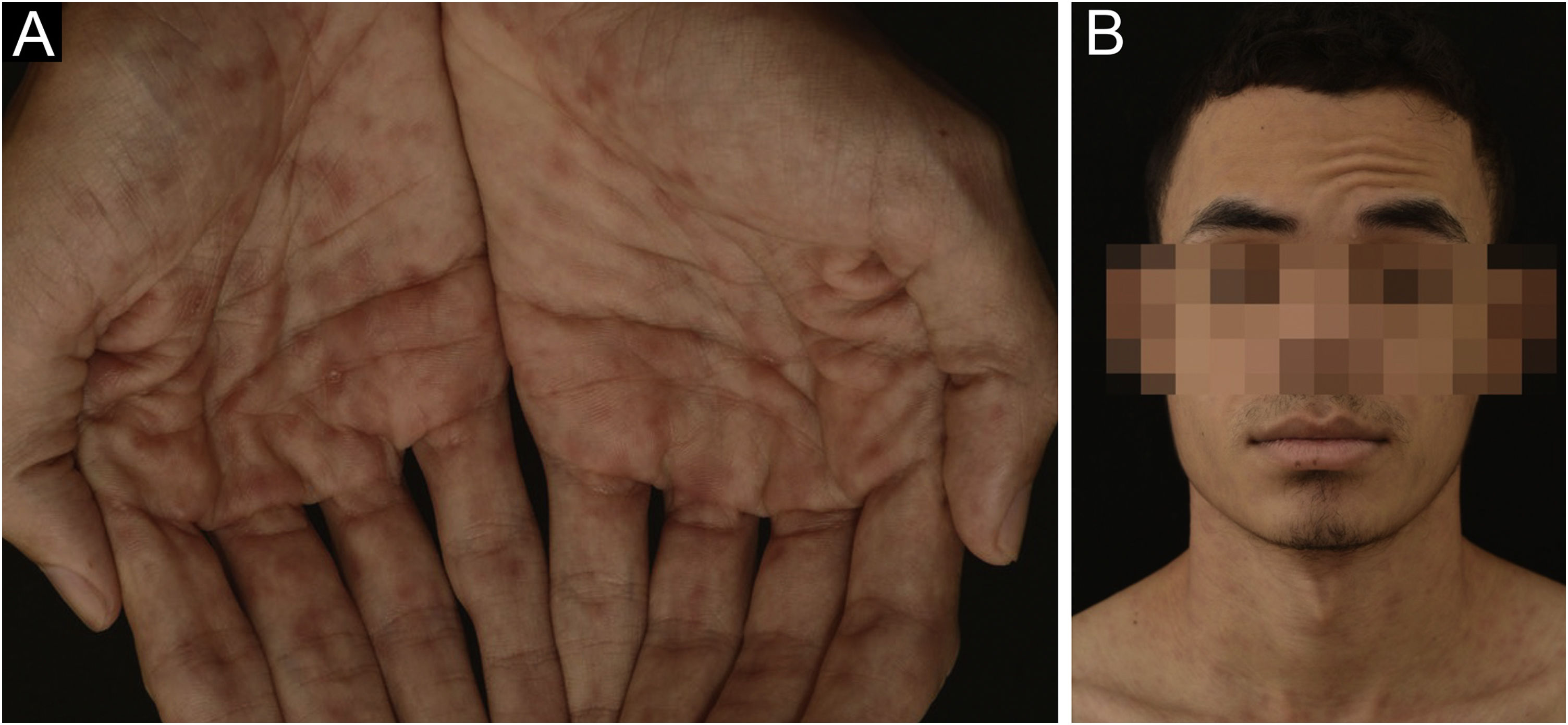
Paciente do sexo masculino, de 24 anos, deu entrada no pronto‐socorro em julho de 2020 com úlcera genital indolor havia 20 dias (fig. 1A). Posteriormente, surgiram múltiplas pápulas eritematosas não pruriginosas e indolores com descamação periférica. Essas pápulas tinham distribuição simétrica no tronco (fig. 1B), membros superiores e regiões palmoplantares (fig. 2A). O paciente apresentava, ainda, odinofagia e paralisia facial periférica direita (fig. 2B). Havia sido submetido a TRx 18 meses antes da apresentação. A imunossupressão incluiu tacrolimus, micofenolato de sódio e prednisona. Referia ser heterossexual, negava relações sexuais nos três meses anteriores à apresentação ou qualquer episódio anterior de sífilis. O teste de imunoensaio por quimioluminescência (CLIA, do inglês chemiluminescence immunoassay) do receptor antes do TRx era não reagente (tabela 1), assim como o teste sérico do VDRL (do inglês, Venereal Disease Research Laboratory) do doador falecido.
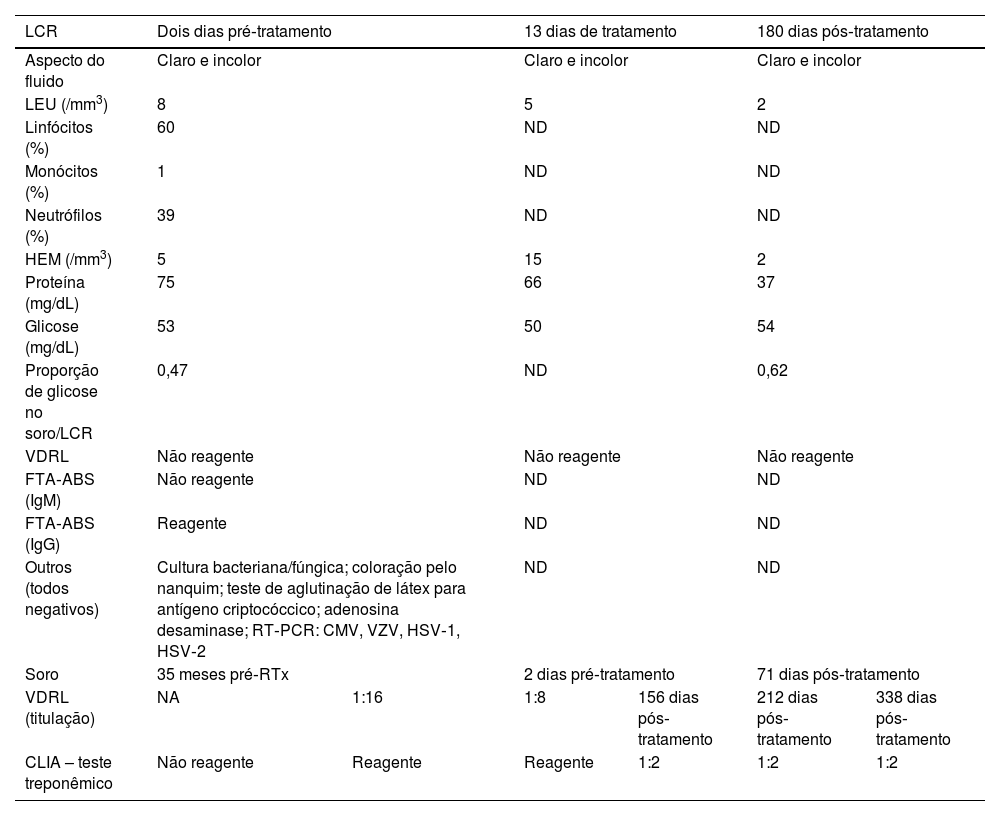
Características do líquido cefalorraquidiano e dados sorológicos do receptor de transplante renal
| LCR | Dois dias pré‐tratamento | 13 dias de tratamento | 180 dias pós‐tratamento | |||
|---|---|---|---|---|---|---|
| Aspecto do fluido | Claro e incolor | Claro e incolor | Claro e incolor | |||
| LEU (/mm3) | 8 | 5 | 2 | |||
| Linfócitos (%) | 60 | ND | ND | |||
| Monócitos (%) | 1 | ND | ND | |||
| Neutrófilos (%) | 39 | ND | ND | |||
| HEM (/mm3) | 5 | 15 | 2 | |||
| Proteína (mg/dL) | 75 | 66 | 37 | |||
| Glicose (mg/dL) | 53 | 50 | 54 | |||
| Proporção de glicose no soro/LCR | 0,47 | ND | 0,62 | |||
| VDRL | Não reagente | Não reagente | Não reagente | |||
| FTA‐ABS (IgM) | Não reagente | ND | ND | |||
| FTA‐ABS (IgG) | Reagente | ND | ND | |||
| Outros (todos negativos) | Cultura bacteriana/fúngica; coloração pelo nanquim; teste de aglutinação de látex para antígeno criptocóccico; adenosina desaminase; RT‐PCR: CMV, VZV, HSV‐1, HSV‐2 | ND | ND | |||
| Soro | 35 meses pré‐RTx | 2 dias pré‐tratamento | 71 dias pós‐tratamento | |||
| VDRL (titulação) | NA | 1:16 | 1:8 | 156 dias pós‐tratamento | 212 dias pós‐tratamento | 338 dias pós‐tratamento |
| CLIA – teste treponêmico | Não reagente | Reagente | Reagente | 1:2 | 1:2 | 1:2 |
CLIA, imunoensaio quimioluminescente; CMV, citomegalovírus; FTA‐ABS, teste de absorção de anticorpos treponêmicos fluorescentes; HEM, hemácias; HSV, vírus herpes simples; IgG, imunoglobulina G; IgM, imunoglobulina M; LCR, líquido cefalorraquidiano; LEU, leucócitos; ND, não disponível; RT‐PCR, reação em cadeia da polimerase em tempo real; TRx, transplante renal; VDRL, teste de laboratório de pesquisa de doenças venéreas; VZV, vírus varicela‐zóster.
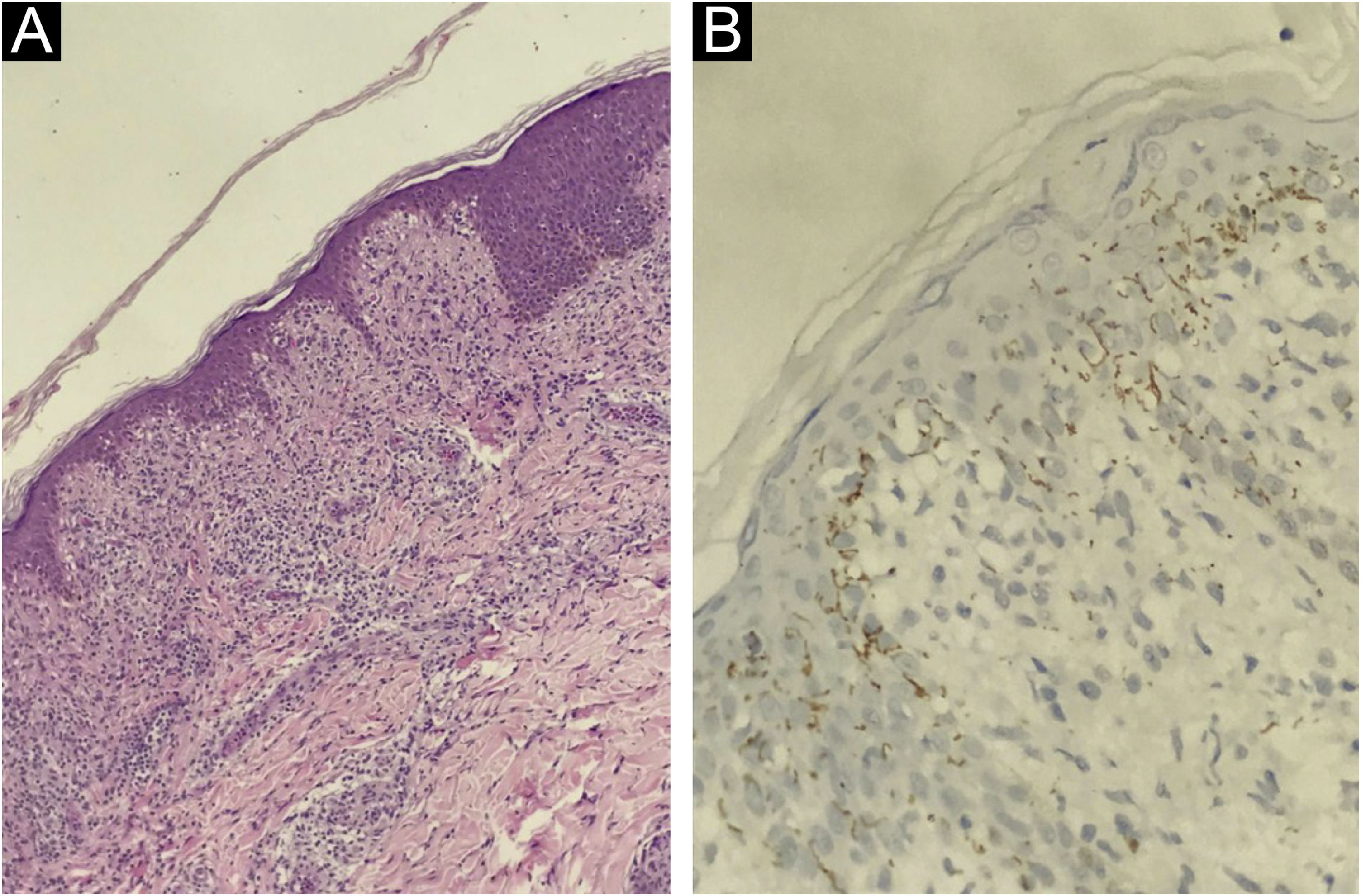
Na apresentação, a investigação sorológica mostrou VDRL (1:16) e CLIA reagentes (tabela 1). Foram identificadas linfopenia (880 linfócitos/mm3) e alterações discretas de enzimas hepáticas (alanina aminotransferase, 59 U/L; fosfatase alcalina, 136 U/L; gamaglutamil transferase, 174 U/L). A taxa de filtração glomerular estimada havia diminuído 12% em relação à linha basal (93mL/min/1,73 m2). Os testes sorológicos para HIV 1/2, HTLV I/II e hepatites B e C, assim como a carga viral plasmática do HIV‐1 e RT‐PCR para COVID‐19, foram negativos. A tomografia computadorizada cerebral não revelou anormalidades. A análise do líquido cefalorraquidiano (LCR) mostrou leve pleocitose linfocítica, níveis elevados de proteínas e hipoglicorraquia. O VDRL do LCR mostrou ser não reagente; entretanto, o teste de absorção de anticorpos treponêmicos fluorescentes (FTA‐ABS, do inglês fluorescent treponemal antibody absorption) IgG foi reagente (tabela 1). A avaliação oftalmológica revelou papiledema no olho direito. A histopatologia de biopsia de pele do tronco mostrou padrão de dermatite de interface associada a infiltrado linfocítico perivascular e perianexial, com raros plasmócitos (fig. 3A). A análise imuno‐histoquímica para T. pallidum foi positiva (fig. 3B).
O paciente foi diagnosticado com sífilis secundária concomitante com lesão primária e neurossífilis inicial, e recebeu penicilina G potássica intravenosa (4 milhões UI de 4 em 4 horas por 14 dias). Após o término do tratamento de 14 dias, a lesão peniana estava curada, e notou‐se melhora evidente nas outras lesões dermatológicas e na paralisia facial, com normalização dos níveis de enzimas hepáticas e da função renal. Subsequentemente, o esquema imunossupressor não foi modificado. Um mês após o tratamento de 14 dias, o paciente estava completamente assintomático. Três meses após o tratamento, o papiledema ainda estava em regressão. No seguimento de 15 meses, não houve recidiva da sífilis e o exame oftalmológico não mostrou mais papiledema. A tabela 1 apresenta as respostas sorológicas ao tratamento da sífilis.
O diagnóstico foi de sífilis primária‐secundária (sífilis inicial), mesmo com o relato do paciente de ausência de atividade sexual nos últimos três meses, pois o paciente poderia ter omitido tal informação, e o quadro clínico era típico de lesões nas fases primária e secundária. Pode‐se questionar se a lesão peniana era manifestação da sífilis primária ou da sífilis secundária. Entretanto, a lesão peniana foi a primeira a aparecer, clinicamente compatível com cancro primário, e as lesões no corpo e nas palmas das mãos e plantas dos pés, típicas da sífilis secundária, apareceram apenas alguns dias depois.
O curso natural da sífilis sexualmente adquirida tem fases bem definidas, caracterizadas sequencialmente pela sífilis primária, secundária, latente e estágio terciário (em até 40%).1 No entanto, a apresentação clínica costuma ser atípica em populações imunocomprometidas. Em pessoas que vivem com HIV/AIDS, há coincidência entre as fases primária e secundária, rápida evolução para a fase terciária (secundo‐terciarismo), ocorrência de múltiplas lesões primárias, sífilis secundária maligna, envolvimento neurológico e oftalmológico inicial, envolvimento de nervos cranianos, além de sífilis gástrica, hepática e pulmonar.10
Foram identificados apenas seis relatos de sífilis adquirida após TRx, prevalecendo casos graves e disseminados.4–9 Este caso corroborou o envolvimento hepático, neurológico e oftálmico anteriormente descrito.4–9 No entanto, apresentou‐se com os seguintes sintomas incomuns: envolvimento primário e secundário simultâneo, paralisia facial periférica e VDRL falso‐negativo no LCR.
Deve‐se prestar atenção a essas apresentações atípicas em pacientes submetidos a TRx, pois a sífilis demonstrou ser um mimetizador ainda melhor em pacientes imunocomprometidos do que em pacientes imunocompetentes.1
Suporte financeiroNenhum.
Contribuição dos autoresAna Claudia Athanasio Shwetz: Elaboração do texto, participação efetiva na propedêutica, revisão de literatura, revisão crítica e aprovação do manuscrito.
Gabriel Berg de Almeida: Elaboração do texto, participação efetiva na orientação, participação efetiva na propedêutica, revisão de literatura, revisão crítica e aprovação do manuscrito.
Ricardo de Souza Cavalcante: Elaboração do texto, participação efetiva na orientação, participação efetiva na propedêutica, revisão de literatura, revisão crítica e aprovação do manuscrito.
Juliano Vilaverde Schmitt: Elaboração do texto, participação efetiva na orientação, participação efetiva na propedêutica, revisão de literatura, revisão crítica, e aprovação do manuscrito.
Luciana Patrícia Fernandes Abbade: Elaboração do texto, participação efetiva na orientação, participação efetiva na propedêutica, revisão de literatura, revisão crítica e aprovação do manuscrito.
Ricardo Augusto Monteiro de Barros Almeida: Elaboração do texto, participação efetiva na orientação, participação efetiva na propedêutica, revisão de literatura, revisão crítica e aprovação do manuscrito.
Conflito de interessesNenhum.
Agradecemos à fotógrafa Eliete Correia Soares pelas fotos dos pacientes.
Como citar este artigo: Shwetz AC, Almeida GB, Cavalcante RS, Schmitt JV, Abbade LP, Almeida RA. Secondary syphilis concomitant with primary lesion and early neurosyphilis in a kidney transplant recipient. An Bras Dermatol. 2023;98:725–9.
Trabalho realizado no Departamento de Infectologia, Dermatologia, Diagnóstico por Imagem e Radioterapia, Faculdade de Medicina, Universidade Estadual Paulista, Botucatu, SP, Brasil.