A dermatite atópica predispõe a infecções cutâneas e, por outro lado, algumas terapias utilizadas para a dermatite atópica podem agravar infecções virais cujas lesões podem ser mais difusas e resistentes ao tratamento. Este relato de caso descreve uma paciente com dermatite atópica grave e infecção disseminada por molusco contagioso. O tratamento tópico do molusco contagioso não teve efeito e piorou ainda mais a dermatite atópica da paciente, então o tratamento com dupilumabe foi iniciado. Após dois meses, a dermatite entrou em remissão clínica e houve resolução da infecção sem apresentar recorrência em 12 meses de seguimento. Dupilumabe é atualmente um tratamento promissor para a dermatite atópica grave. Que seja de nosso conhecimento, apenas quatro relatos de molusco contagioso durante a terapia com dupilumabe foram relatados na literatura, com efeitos contrastantes. De acordo com a presente experiência, o tratamento com dupilumabe parece ser uma alternativa segura para pacientes com dermatite atópica grave também infectados por molusco contagioso, em oposição a outros tratamentos, como corticosteroides sistêmicos ou ciclosporina.
A dermatite atópica (DA) predispõe a infecções cutâneas como Staphylococcus aureus, herpes‐vírus simplex e infecção por molusco contagioso (MC). O MC é frequentemente uma infecção viral autolimitada com patogênese pouco compreendida. Sabe‐se que algumas terapias utilizadas para DA pioram a infecção por MC, que pode apresentar lesões difusas, resistentes ao tratamento e persistentes ao longo do tempo. Este relato de caso descreve uma paciente com DA com lesões generalizadas de MC, que apresentou eliminação da infecção logo após o tratamento da DA com dupilumabe.
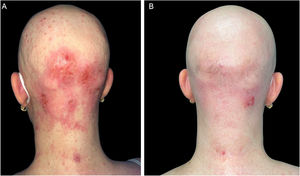
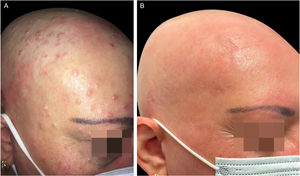
Relato do casoUma paciente de 47 anos veio ao ambulatório com DA grave desde a infância e história de alopecia areata há 16 anos, para iniciar tratamento com dupilumabe – anticorpo monoclonal que inibe tanto a interleucina (IL)‐4 quanto a IL‐13. Ela vinha sendo tratada há vários anos com corticosteroides tópicos e sistêmicos, fototerapia e ciclosporina, sem apresentar melhora. No exame físico, apresentou DA grave com escore EASI (Eczema Area and Severity Index) de 24,7, SCORAD (Scoring Atopic Dermatitis) de 60,26 e BSA (Body Surface Area) de 30. Inesperadamente, ela também tinha pápulas cupuliformes com umbilicação central consistente com MC disseminado em todo o corpo, mas especialmente na face e couro cabeludo, que haviam aparecido dois meses antes (figs. 1‐3). Os estudos laboratoriais não revelaram qualquer anormalidade, exceto altos níveis de IgE. Infecção por HIV e síndrome de hiper IgE foram descartadas. Foi iniciado tratamento tópico com solução de hidróxido de potássio a 10% e imiquimode creme a 5%, com piora tanto da DA (escores EASI 38,5; SCORAD 76,82; BSA 70) quanto do MC. Assim, foi iniciado o tratamento para DA com dupilumabe e continuação do tratamento tópico para MC associando curetagem nas áreas com mais lesões. Após dois meses, a DA entrou em remissão clínica (escores EASI 1; BSA 1), com resolução também do MC (figs. 1‐3), incluindo as lesões que não receberam nenhum tratamento tópico ou curetagem. A alopecia areata não melhorou durante o tratamento. A paciente continuou com o tratamento com dupilumabe, sem recorrência após 12 meses de seguimento.
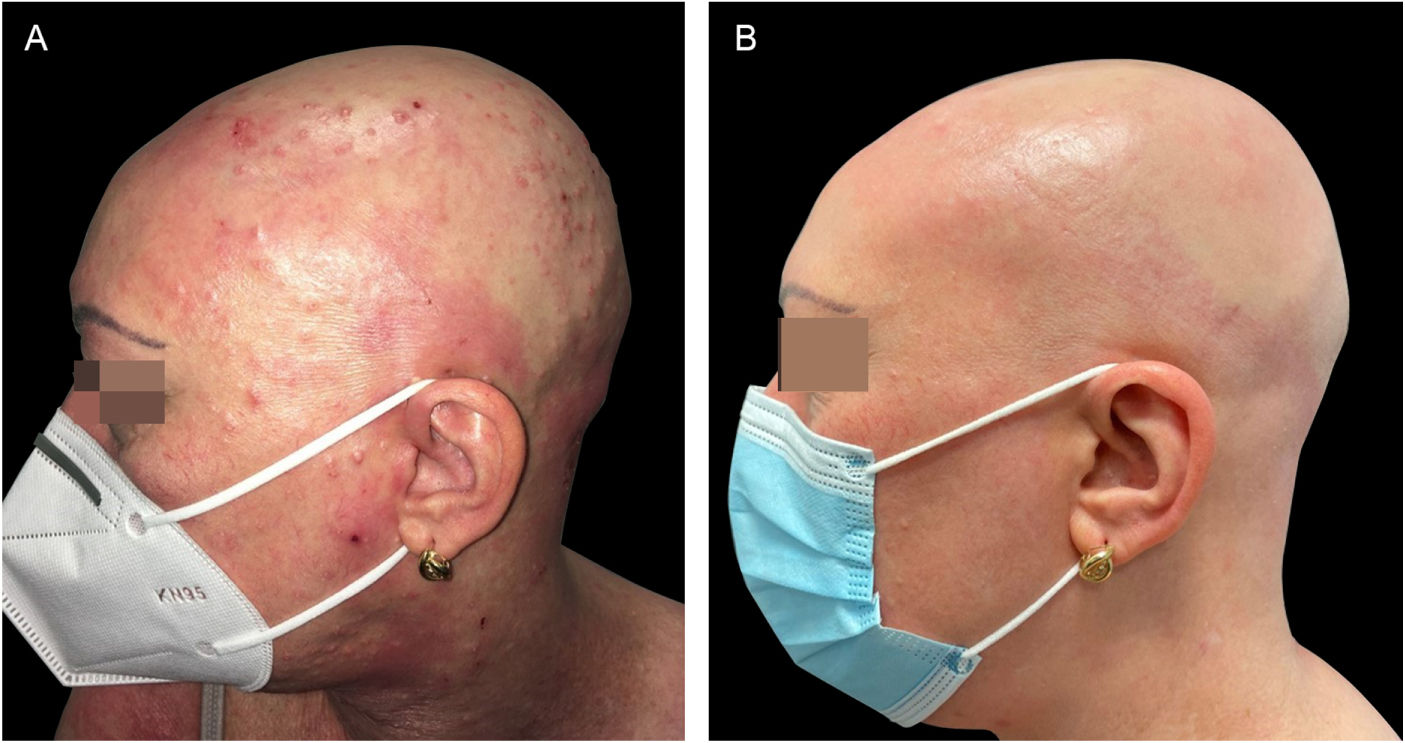
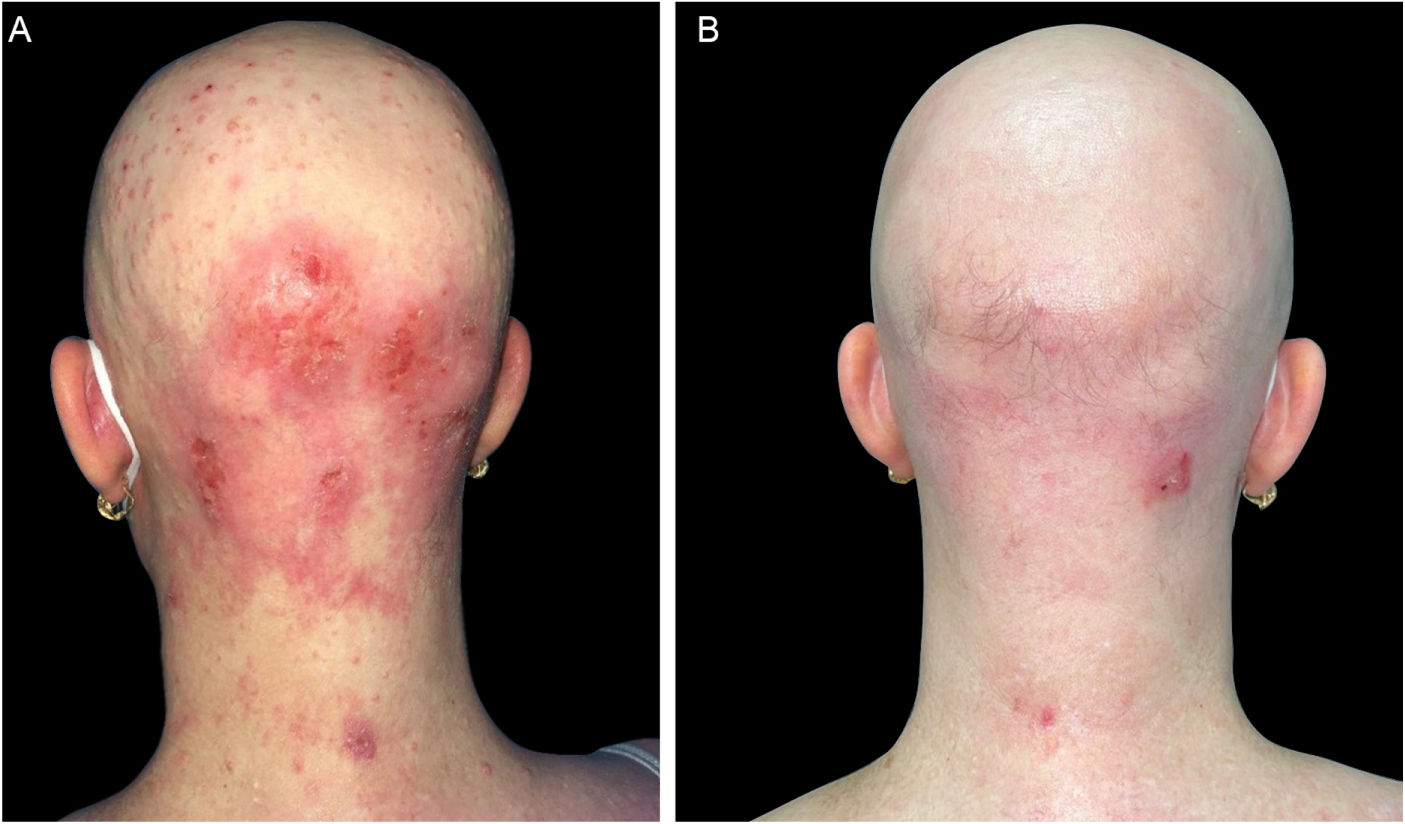
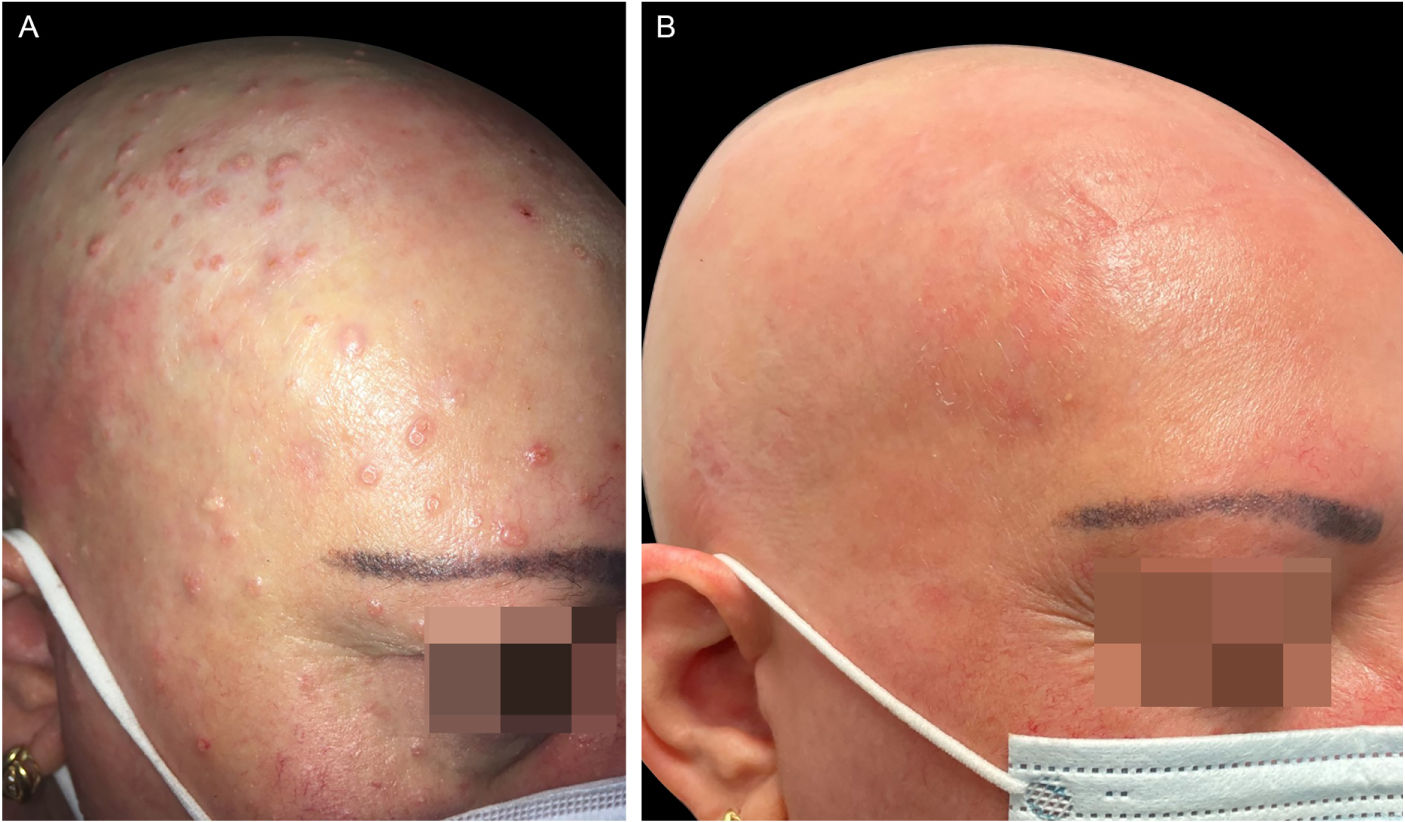
(A), Paciente com DA grave, alopecia areata e infecção por molusco contagioso antes do tratamento com dupilumabe. Escoriações, lesões eczematosas e pápulas cupuliformes com umbilicação central espalhadas por todo o corpo, mas principalmente na face e no couro cabeludo. (B), Dois meses após o início do tratamento com dupilumabe. Remissão clínica da dermatite atópica e resolução da infecção por molusco contagioso.
(A), Paciente com DA grave, alopecia areata e infecção por molusco contagioso antes do tratamento com dupilumabe. Escoriações, lesões eczematosas e pápulas cupuliformes com umbilicação central espalhadas por todo o corpo, mas principalmente na face e couro cabeludo. (B), Dois meses após o início do tratamento com dupilumabe. Remissão clínica da dermatite atópica e resolução da infecção por molusco contagioso.
(A), Paciente com DA grave, alopecia areata e infecção por molusco contagioso antes do tratamento com dupilumabe. Escoriações, lesões eczematosas e pápulas cupuliformes com umbilicação central espalhadas por todo o corpo, mas principalmente na face e couro cabeludo. (B), Dois meses após o início do tratamento com dupilumabe. Remissão clínica da dermatite atópica e resolução da infecção por molusco contagioso.
Pacientes com DA têm risco aumentado de MC disseminado, provavelmente causado pela imunidade mediada por células localmente comprometidas em virtude de resposta imune mediada por células T helper 2 (Th2) dominantes na pele, função de barreira epidérmica comprometida, alterações no microbioma da pele, autoinoculação associada ao ato de coçar‐se e ao uso de terapias imunossupressoras.1,2
Que seja de nosso conhecimento, apenas quatro relatos de MC disseminados durante a terapia com dupilumabe foram relatados com efeitos contrastantes. Três deles1‐3 descrevem um total de seis pacientes com DA e infecção concomitante por MC que iniciaram o tratamento com dupilumabe. Em todos, a resolução completa do MC foi alcançada durante o tratamento com dupilumabe, embora alguns casos tenham apresentado inflamação inicial ou até mesmo disseminação do MC. Entretanto, Sevray et al.4 relataram o caso de um paciente de 47 anos com DA e alopecia areata que melhorou após oito semanas de tratamento com dupilumabe, mas demonstrou piora de sua infecção anterior por MC. Na sequência, o tratamento com dupilumabe foi interrompido e o MC regrediu parcialmente após seis meses. Em relação a esse caso, Di Lernia et al.3 propõem que a interrupção do tratamento com dupilumabe possa ter impedido a observação da eliminação subsequente do MC. Consideram também que a regressão parcial do MC seis meses após a interrupção do dupilumabe não pode ser considerada prova de causalidade do medicamento, como sugerido pelos autores, em virtude da natureza da própria infecção, com resolução espontânea em meses.
O dupilumabe inibe a IL‐4 e a IL‐13, inibindo assim a resposta imune de Th2 que desempenha um papel fundamental nas doenças atópicas.4 Pode afetar as respostas do hospedeiro a infecções por helmintos, mas infecções adicionais não foram identificadas.3 Por outro lado, as citocinas Th2 são capazes de inibir a imunidade anti‐infecciosa, e o aumento de sua expressão pode ser uma vantagem seletiva para o vírus.3 Portanto, a inibição seletiva da via Th2 induz um equilíbrio Th1/Th2, uma “normalização” da barreira cutânea e torna possível mecanismos eficazes inatos e mediados por células para resolver o MC.1
Na paciente aqui descrita, já havia disseminação inicial de MC sem resposta ao tratamento tópico. Em razão do agravamento da DA, foi iniciado o tratamento com dupilumabe, obtendo‐se pronta remissão tanto da DA quanto da infecção, sem qualquer inflamação aguda das lesões de MC. Em resumo, de acordo com a literatura e com nossa experiência, o tratamento com dupilumabe parece ser uma alternativa segura na DA com infecção extensa por MC.
Suporte financeiroNenhum.
Contribuição dos autoresMarta Elosua‐González: Teve acesso total a todos os dados do estudo e assumiu a responsabilidade pela integridade dos dados e pela precisão da análise dos dados; elaboração e redação do manuscrito; revisão crítica da literatura; revisão crítica do manuscrito.
Ángel Rosell‐Díaz: Obtenção, análise e interpretação dos dados; revisão crítica da literatura; concepção e planejamento do estudo.
Fernando Alfageme‐Roldán: Obtenção, análise e interpretação dos dados.
Mercedes Sigüenza‐Sanz: Elaboração e redação do manuscrito; revisão crítica do manuscrito; aprovação da versão final do manuscrito.
Gaston Roustan‐Gullón: Obtenção, análise e interpretação dos dados; revisão crítica da literatura.
Conflito de interessesNenhum.
Como citar este artigo: Elosua‐González M, Rosell‐Díaz A, Alfageme‐Roldán F, Sigüenza‐Sanz M, Roustan‐Gullón G. Clinical remission of disseminated molluscum contagiosum infection in a patient with atopic dermatitis treated with dupilumab. An Bras Dermatol. 2022;97:358–61.
Trabalho realizado no Hospital Universitario Puerta De Hierro, Majadahonda, Madri, Espanha.