Um paciente do sexo masculino, natural do Brasil, com 28 anos e sem antecedentes pessoais de relevância, recorreu à consulta de Dermatologia em virtude do surgimento de lesão assintomática na mão direita. Da história clínica apurou‐se o aparecimento de pápula rosada, dois meses antes, com crescimento progressivo e posterior ulceração, não existindo história de traumatismo local ou de lesões semelhantes no passado.
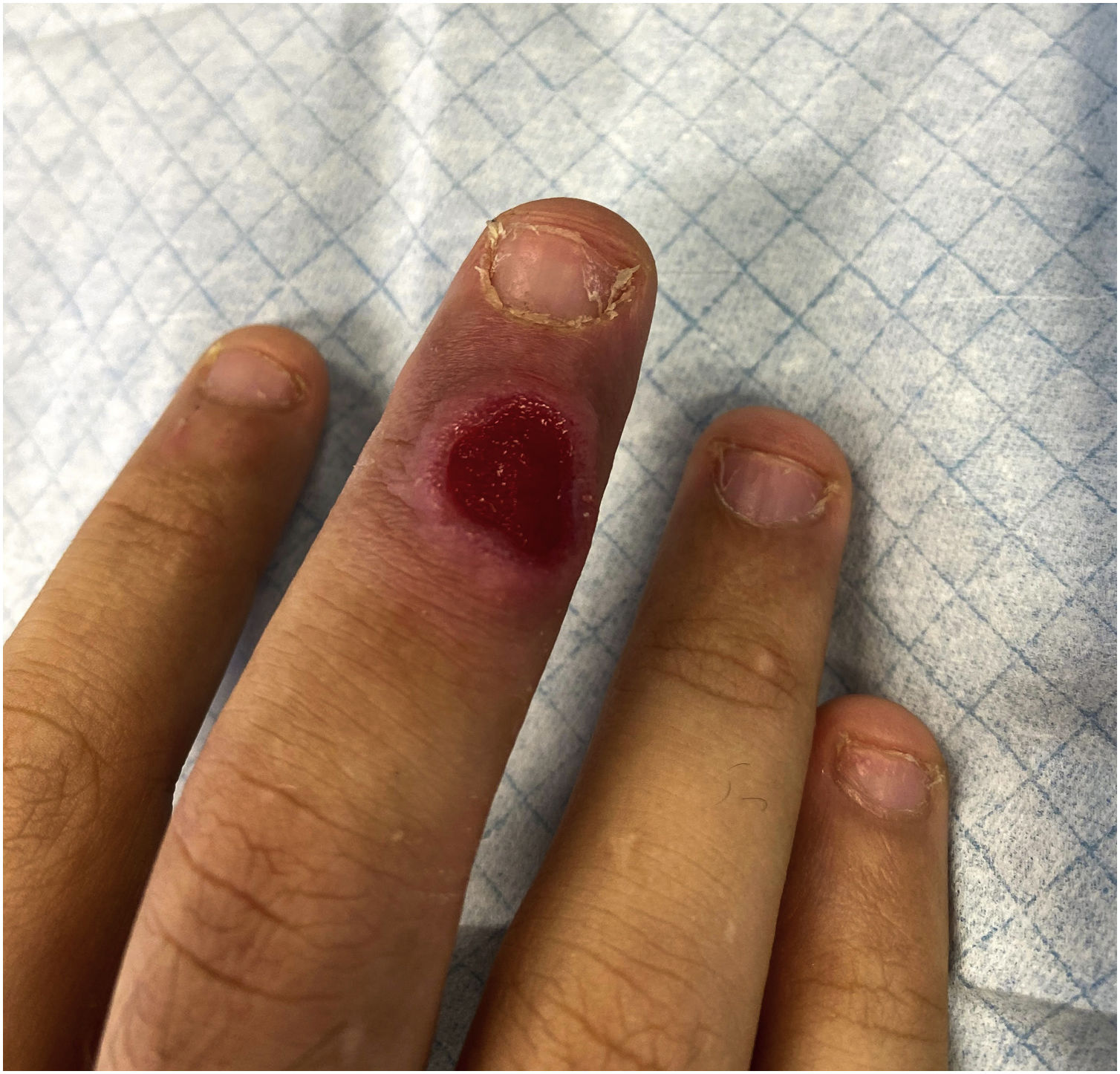
O exame físico permitiu identificar úlcera indolor, com 5 ×5mm, na face dorsal do terceiro dedo da mão direita, com fundo vermelho‐vivo e bordos elevados e infiltrados rosados (fig. 1). Não se identificavam adenopatias locais e o restante exame clínico não apresentava alterações.
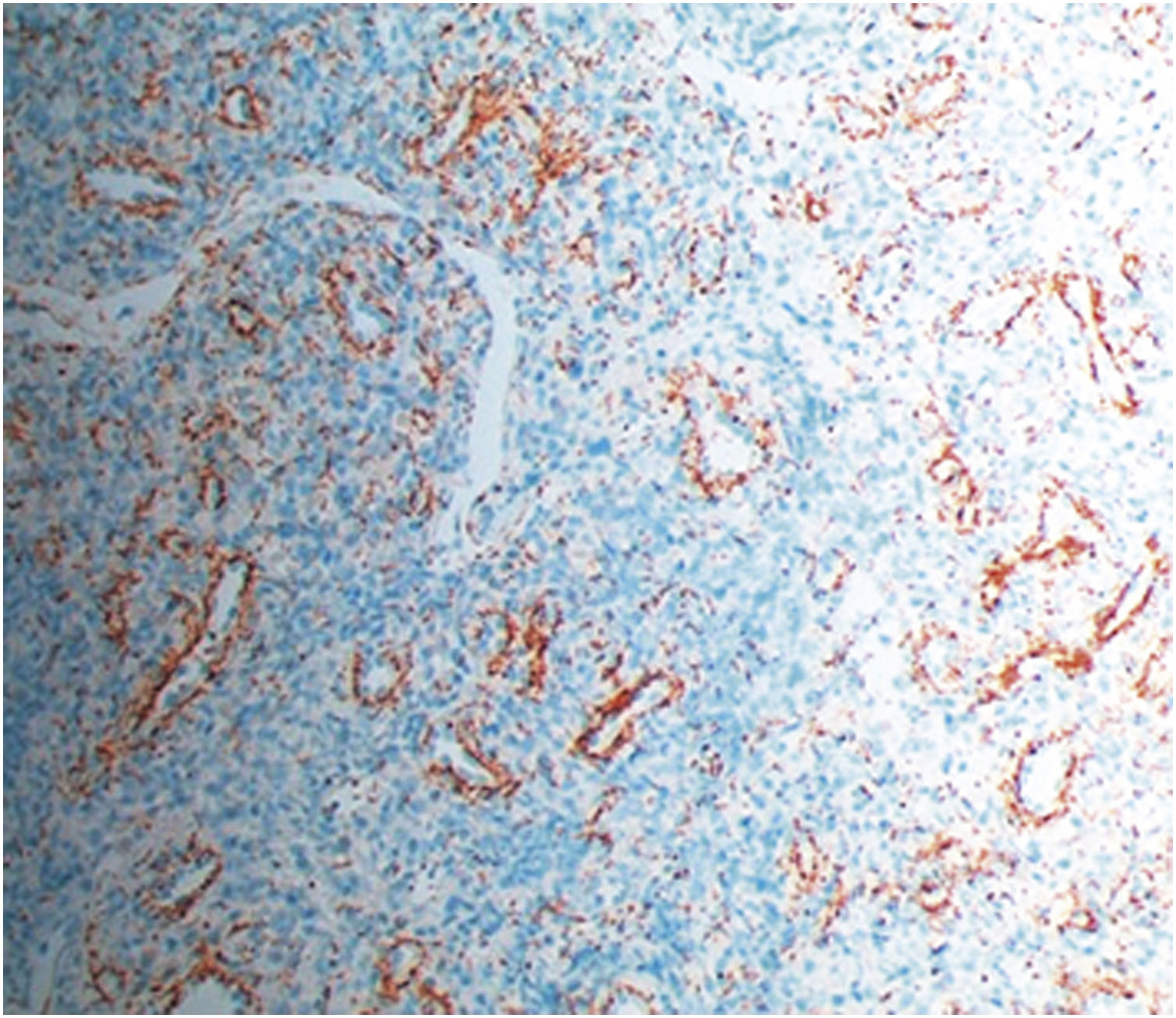
Foi realizada biopsia puncional do bordo da lesão, que revelou infiltrado linfoplasmocítico denso perivascular e intersticial. A avaliação imuno‐histoquímica com marcação antitreponema demonstrou infiltração massiva epidérmica, anexial e vascular com espiroquetas (fig. 2). Da avaliação laboratorial, destacou‐se FTA‐ABS positivo e VDRL com título de 1/64. As serologias das demais infecções sexualmente transmissíveis (HIV, hepatite B e hepatite C) foram negativas.
Foi estabelecido diagnóstico de sífilis primária extragenital, e o paciente foi medicado com penicilina G benzatínica intramuscular (2,4 milhões UI), em dose única, com resolução completa da lesão nas semanas seguintes.
DiscussãoA sífilis é infeção causada pela espiroqueta Treponema pallidum sp. pallidum. O principal método de transmissão envolve o contato da pele ou mucosas com uma lesão infeciosa, geralmente por via sexual. Os demais casos correspondem majoritariamente à transmissão vertical da doença.1
A sífilis primária manifesta‐se por meio de uma ou mais úlceras assintomáticas no local de inoculação, com características semelhantes às descritas no caso clínico, geralmente acompanhadas por adenopatias locais. A lesão surge após um período médio de incubação de três semanas (10–90 dias) e o local mais comum para seu desenvolvimento é a região anogenital.2 Na ausência de tratamento, ocorre cicatrização após algumas semanas e, posteriormente, cerca de 1/3 dos pacientes desenvolve manifestações de sífilis secundária.2
A sífilis primária extragenital é evento raro, correspondente a 2%–7% dos casos reportados.3 A cavidade oral é a área mais frequentemente afetada.2,4 A história natural, o tratamento e prognóstico das lesões primárias são independentes de sua localização.
O diagnóstico diferencial clínico das lesões extragenitais é extenso e deve ser guiado pela história clínica. As micobacterioses cutâneas, infecções herpéticas, leishmaniose cutânea e o carcinoma espinocelular são entidades a serem consideradas.
O diagnóstico é realizado frequentemente por meio da conjugação da história clínica, do exame físico e testes serológicos treponêmicos e não treponêmicos. Neste caso, a biopsia cutânea foi realizada em virtude da localização atípica da lesão e com o objetivo de excluir outras etiologias. As avaliações por exame direto em campo escuro e pesquisas por reação em cadeia da polimerase (PCR) são outros métodos de diagnóstico por vezes utilizados.2
Este caso clínico ilustra uma apresentação rara de sífilis primária e demonstra a importância desse diagnóstico diferencial em lesões com as características referidas, independentemente de sua localização.
Suporte financeiroNenhum.
Contribuição dos autoresMiguel Santos Coelho: Levantamento dos dados, análise e interpretação dos dados; redação do artigo; obtenção, análise e interpretação dos dados; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; aprovação final da versão final do manuscrito.
Joana Alves Barbosa: Levantamento dos dados, análise e interpretação dos dados; redação do artigo; obtenção, análise e interpretação dos dados; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; aprovação final da versão final do manuscrito.
Margarida Moura Valejo Coelho: Revisão crítica da literatura; aprovação final da versão final do manuscrito.
Alexandre João: Levantamento dos dados, análise e interpretação dos dados; obtenção, análise e interpretação dos dados; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação final da versão final do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Santos‐Coelho M, Barbosa JA, Coelho MMV, João A. An unusual case of extragenital primary syphilis. An Bras Dermatol. 2024;99:289–90.
Trabalho realizado no Serviço de Dermatovenereologia do Hospital de Santo António dos Capuchos – Centro Hospitalar Universitário de Lisboa Central, Lisboa, Portugal.