As manifestações cutâneas da doença do coronavírus‐2019 (COVID‐19) ainda não foram totalmente descritas em pacientes pediátricos hospitalizados.
ObjetivosEste estudo prospectivo tem como objetivo demonstrar os achados da pele, mucosas e unhas de crianças hospitalizadas com COVID‐19.
MétodosForam incluídos pacientes pediátricos hospitalizados. Dois dermatologistas examinaram pele, cabelos, unhas e mucosas. Pacientes com erupções medicamentosas foram excluídos com anamnese, resultado de exames clínicos e laboratoriais.
ResultadosDos 46 pacientes incluídos, 19 (41,3%) apresentavam achados na pele, mucosas ou unhas. Achados cutâneos foram observados em 14 (30,4%) pacientes. Dez (22%) pacientes apresentaram achados cutâneos correspondentes aos padrões conhecidos. Metade dos pacientes com erupções cutâneas padrão apresentava erupção cutânea eritematosa/maculopapular/morbiliforme confluente. Onze dos 46 (23,9%) pacientes desenvolveram eritema e edema periorbital. Dez (22%) pacientes apresentaram pelo menos um achado de mucosa oral. Um eflúvio telógeno, um caso de unha azulada e um caso de unha com “sinal da bandeira” foram notados. Nove (19,5%) pacientes desenvolveram síndrome inflamatória multissistêmica em crianças (SIM‐C). Os pacientes com SIM‐C apresentaram manifestação mucocutâneas, exceto um (88,8%).
Limitações do estudoDetectamos taxa maior de manifestações mucocutâneas em comparação com pacientes ambulatoriais com COVID‐19 leve porque o estudo foi realizado com base apenas em pacientes hospitalizados.
ConclusõesPacientes pediátricos com COVID‐19 são mais suscetíveis ao desenvolvimento de manifestações mucocutâneas em comparação aos adultos. Propõe‐se que a COVID‐19 seja reconhecida como uma das erupções exantemáticas de origem viral da infância. Observou‐se que o achado mais comum foi eritema e edema periorbital. A erupção cutânea eritematosa/maculopapular/morbiliforme confluente parece ser o padrão mais comum associado à COVID‐19 grave.
Um novo coronavírus denominado SARS‐CoV‐2 desencadeou uma pandemia em 31 de dezembro de 2019, que levou a 5,4 milhões de mortos, de acordo com as estatísticas da Organização Mundial da Saúde (OMS) em 2 de janeiro de 2022. Inicialmente, a doença foi identificada por achados respiratórios, mas relatos subsequentes declararam que a doença do coronavírus‐2019 (COVID‐19) poderia afetar qualquer sistema, como o cardiovascular, tegumentar, imunológico e neurológico.1 Os primeiros relatos declaravam que os pacientes pediátricos teriam curso mais leve da doença em comparação com os adultos.2 A definição de uma nova síndrome chamada síndrome inflamatória multissistêmica em crianças (SIM‐C) desafiou essa teoria. Na literatura, muitas revisões e estudos definiram os achados cutâneos da COVID‐19 por meio de pacientes que foram consultados por teledermatologia e plataformas de mídia social. Entretanto, não foi encontrado estudo prospectivo em que cabelos, unhas, pele e mucosas de pacientes pediátricos com COVID‐19 internados tenham sido minuciosamente documentados por dermatologista. O presente estudo tem como objetivo esclarecer os achados da pele, mucosas e unhas de crianças hospitalizadas com COVID‐19.
MétodosDesenho e participantes do estudoFoi realizado estudo prospectivo de janeiro a abril de 2021. A aprovação ética foi obtida do comitê de ética local (data: 13/01/2021, número: 2021.0022). O consentimento informado foi obtido de todos os participantes. O grupo de estudo foi composto por pacientes com idade inferior a 18 anos, que estavam internados no Serviço de Infectologia Pediátrica. Pacientes com suspeita de erupções medicamentosas adversas foram excluídos utilizando os três critérios seguintes: (i) apresentação clínica típica; (ii) eosinofilia sanguínea e tecidual e/ou correlação clínico‐patológica; e (iii) histórico de uso de medicamentos suspeitos. Dois dermatologistas examinaram a pele, a mucosa oral e as unhas de 46 pacientes com SIM‐C ou COVID‐19 duas vezes por semana. Durante cada visita, um formulário, que descrevia detalhes sobre a erupção mucocutânea do paciente, era preenchido e os achados mucocutâneos eram fotografados. Teste de PCR para COVID‐19, radiografia de tórax ou teste de anticorpos para COVID‐19 foram realizados pelo departamento de infecções pediátricas para o diagnóstico de COVID‐19. Foram realizadas duas biópsias por punch no decorrer da pesquisa. A razão é que esses dois pacientes com diagnóstico de SIM‐C manifestaram erupção cutânea grave. O consentimento informado foi obtido do responsável pelas crianças. Utilizando a definição de caso de SIM‐C do Centers for Disease Control and Prevention, os pacientes eram incluídos se atendessem aos seguintes critérios: (1) idade igual ou inferior a 21 anos apresentando febre, evidência laboratorial de inflamação e doença grave que exigisse internação; (2) envolvimento de pelo menos dois sistemas orgânicos; e (3) ausência de diagnóstico alternativo plausível.3 Os achados cutâneos foram categorizados em padrões clínicos, previamente definidos por Giovanni Genovese et al.4 Os padrões clínicos abrangem (i) erupção urticariforme; (ii) erupção cutânea eritematosa/maculopapular/morbiliforme confluente;,(iii) exantema papulovesicular; (iv) padrão acral semelhante a perniose; (v) padrão livedo reticular/racemoso; e (vi) padrão purpúrico “vasculítico”.4 A erupção cutânea eritematosa, maculopapular e morbiliforme confluente foi dividida em grupos separados.
DesfechosO desfecho do presente estudo foi identificar os achados de pele, mucosas, unhas e cabelos induzidos por COVID‐19 e determinar suas taxas.
Análise estatísticaEstatísticas descritivas foram apresentadas como números e porcentagens para variáveis categóricas e média para variáveis numéricas.
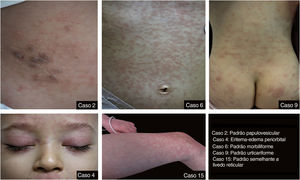
ResultadosO grupo de estudo incluiu 46 pacientes, dos quais 21 (45,6%) eram do sexo feminino e 25 (54,6%) do sexo masculino (média de idade de 8,5 anos e faixa etária de 2 meses a 17 anos). Dos 46 incluídos, 19 (41,3%) pacientes apresentaram achados cutâneos, de mucosas ou ungueais. Dos 19 pacientes com achados mucocutâneos, 13 eram do sexo feminino e seis do sexo masculino (média de idade de 5,2 e faixa etária de 3 meses a 17 anos). As médias de idades dos pacientes do sexo feminino e masculino com achados mucocutâneos foram 5 e 5,6 anos, respectivamente. Achados cutâneos foram observados em 14 (30,4%) pacientes. Dez (22%) pacientes apresentaram achados cutâneos compatíveis com os padrões descritos anteriormente – três casos de erupção maculopapular, uma erupção morbiliforme, uma erupção eritematosa confluente, dois casos de erupção urticariforme, dois de erupção papulovesicular e um padrão livedo reticular/racemoso. Metade dos pacientes com erupções padrão apresentavam erupção eritematosa/maculopapular/morbiliforme confluente, que parece ser o padrão mais comum. Outros achados cutâneos são 11 casos de eritema e edema periorbital, um eritema acral e um caso de descamação periungueal. Um total de 23,9% do grupo de estudo desenvolveu eritema e edema periorbital, que foi o achado cutâneo mais marcante. Em oito pacientes, erupções cutâneas padrão foram acompanhadas de eritema e edema periorbital, e desses oito pacientes, um apresentou eritema acral concomitante. Apenas três pacientes apresentaram eritema e edema periorbital sem qualquer outro achado cutâneo concomitante. As características dos padrões de erupções cutâneas e outros achados cutâneos do grupo de estudo são apresentados na tabela 1. Alguns dos padrões de erupções cutâneas no grupo de estudo são vistos na figura 1.
Padrões de erupção cutânea e outros achados cutâneos no grupo de estudo
| Características clínicas n(%) | Masculino(n=25) | Feminino(n=21) | Grupo de estudo(n=46) |
|---|---|---|---|
| Erupções em padrões | 6 (13%) | 4 (19%) | 10 (21,7%) |
| Maculopapular | 2 (4,3%) | 1 (2,1%) | 3 (6,5%) |
| Morbiliforme | 1 (2,1%) | ‐ | 1 (2,1%) |
| Eritema confluente | ‐ | 1 (2,1%) | 1 (2,1%) |
| Semelhante a livedo reticular | 1 (2,1%) | ‐ | 1 (2,1%) |
| Urticariforme | ‐ | 2 (4,3%) | 2 (4,3%) |
| Papulovesicular | 2 (4,3%) | ‐ | 2 (4,3%) |
| Semelhante a eritema pérnio | ‐ | ‐ | ‐ |
| “Vasculítica” purpúrica | ‐ | ‐ | ‐ |
| Outros achados cutâneos | |||
| Eritema e edema periorbital | 6 (13%) | 5 (10,8%) | 23,9%) |
| *Concomitante com erupção cutânea | 5 (10,8%) | 3 (6,5%) | 8 (17,3%) |
| * Não concomitante com erupção cutânea | 1 (2,1%) | 2 (4,3%) | 3 (6,5%) |
| Eritema acral a | ‐ | 1 (2,1%) | 1 (2,1%) |
| Descamação periungueal | ‐ | 1 (2,1%) | 1 (2,1%) |
a Eritema acral acompanhando uma erupção maculopapular.
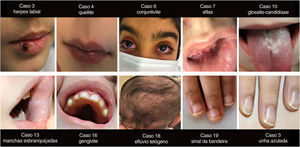
O exame das mucosas revelou seis casos de queilite, cinco conjuntivites, dois casos de glossite (língua em morango), dois casos de aftas orais, duas placas esbranquiçadas na mucosa bucal, dois casos de candidíase da mucosa oral, um caso de herpes labial e um caso de gengivite. Dez (22%) pacientes apresentaram pelo menos um achado em mucosa oral. Durante o exame de cabelos e unhas foi notado um eflúvio telógeno, um caso de unha azulada e um “sinal da bandeira” nas unhas. Os achados de mucosas, unhas e cabelos no grupo de estudo são mostrados na tabela 2. Alguns dos achados de mucosas, unhas e cabelos do grupo de estudo são vistos na figura 2.
Achados em mucosas, unhas e cabelos no grupo de estudo
| Características clínicas, n (%) | Masculino(n=25) | Feminino(n=21) | Grupo de estudo(n=46) |
|---|---|---|---|
| Achados em mucosas | 3 (6,5%) | 7 (15,2%) | 10 (21,7%) |
| Conjuntivite | 3 (4,3%) | 2 (2,1%) | 5 (10,8%) |
| Queilite | 3 (6,5%) | 3 (6,5%) | 6 (13%) |
| Glossite | 1 (2,1%) | 1 (2,1%) | 2 (4,3%) |
| Aftas orais | ‐ | 2 (4,3%) | 2 (4,3%) |
| Manchas esbranquiçadas na mucosa bucal | ‐ | 2 (4,3%) | 2 (4,3%) |
| Candidíase na mucosa oral | 2 (4,3%) | ‐ | 2 (4,3%) |
| Gengivite | ‐ | 1 (2,1%) | 1 (2,1%) |
| Herpes labial | 1 (2,1%) | ‐ | 1 (2,1%) |
| Achados em unhas | 1 (2,1%) | 1 (2,1%) | 2 (4,3%) |
| Unha azulada | 1 (2,1%) | ‐ | 1 (2,1%) |
| “Sinal da bandeira” | ‐ | 1 (2,1%) | 1 (2,1%) |
| Achados em cabelos | 1 (2,1%) | ‐ | 1 (2,1%) |
| Eflúvio telógeno | 1 (2,1%) | ‐ | 1 (2,1%) |
Nove (19,5%) pacientes de 46 desenvolveram SIM‐C. Cada um deles apresentou comprometimento pulmonar com envolvimento sistêmico de órgãos‐alvo, como sistemas cardiovascular e renal. Os pacientes com SIM‐C apresentaram manifestação mucocutâneas, exceto um (88,8%). Eles exibiram substancialmente mais achados de pele e mucosas do que pacientes sem a síndrome. As manifestações mais marcantes de nove pacientes com SIM‐C foram sete casos de eritema e edema periorbital, cinco conjuntivites e/ou cinco casos de queilite. Os padrões mais frequentes encontrados nesse grupo foram duas erupções maculopapulares, uma erupção morbiliforme e um eritema confluente. Idade, sexo, manifestações sistêmicas iniciais, padrões das lesões, presença de SIM‐C, resultado do teste de PCR e tratamentos dos casos com COVID‐19 com achados de pele, cabelos e unhas são mostrados na tabela 3. Três pacientes desenvolveram manifestações de pele de maneira simultânea com os sintomas da COVID‐19, como febre, astenia, mialgia, artralgia e sintomas respiratórios. Em 14 pacientes, o início dos achados mucocutâneos foi seguido pelo início dos sintomas de COVID‐19. Dois pacientes apresentaram manifestações cutâneas antes dos sintomas de COVID‐19.
Características dos casos da doença pelo coronavírus‐19 com achados de pele, unhas, cabelos e mucosas
| Número do caso | Sexo/ Idade | Manifestações sistêmicas iniciais | Padrões das lesões cutâneas | Lesões nas mucosas | SIM‐C | PCR | Tratamento |
|---|---|---|---|---|---|---|---|
| 1 | F/3M | Febre, mialgia, artralgia, sintomas respiratórios, astenia | Erupção papulovesicular | Nenhuma | Não | + | Unguento de mupirocina 2%, tratamento sintomático |
| 2 | F/8 | Astenia | Erupção papulovesicular | Nenhuma | Não | N/A | Pomada de extrato de Hamamelis virginiana |
| 3a | M/8 | Febre, mialgia, artralgia, sintomas respiratórios, astenia | Erupção maculopapular, eritema e edema periorbital | Conjuntivite, glossite (língua em morango), herpes labial, queilite, candidíase na língua | SIM‐C | ‐ | Metilprednisolona (30 mg/kg/dia), IgIV (1 g/kg/dia), aspirina |
| 4 | M/2 | Febre, mialgia, artralgia, sintomas respiratórios, astenia | Erupção maculopapular, eritema acral, eritema e edema periorbital | Conjuntivite, queilite | SIM‐C | + | Metilprednisolona (10 mg/kg/dia), IgIV (1 g/kg/dia, 3 dias) |
| 5 | M/1 | Febre, mialgia, artralgia sintomas respiratórios, astenia, disgeusia | Erupção maculopapular, eritema e edema periorbital | Não | Não | + | Metilprednisolona (10 mg/kg/dia), IgIV (1 g/kg/dia, 3 dias) |
| 6 | F/4 | Febre, mialgia, artralgia sintomas respiratórios astenia, disgeusia | Erupção morbiliforme, eritema e edema periorbital | Conjuntivite, queilite | SIM‐C | + | Metilprednisolona (30 mg/kg/dia), IgIV (1 g/kg/dia, 5 dias) |
| 7 | F/4 | Febre, mialgia, artralgia, sintomas respiratórios astenia | Eritema confluente, eritema e edema periorbital | Conjuntivite, aftas orais | SIM‐C | + | Metilprednisolona (30 mg/kg/dia), IgIV (1 g/kg/dia, 3 dias) |
| 8 | M/8 | Febre, artralgia, mialgia, sintomas respiratórios astenia | Erupção urticariforme, eritema e edema periorbital | Nenhuma | Não | + | Metilprednisolona (30 mg/kg/dia), IgIV (1 g/kg/dia, 5 dias) |
| 9 | F/3 | Febre, artralgia, mialgia, sintomas respiratórios, astenia | Erupção urticariforme, eritema e edema periorbital | Queilite | SIM‐C | N/A | Metilprednisolona (30 mg/kg/dia) |
| 10 | M/5 | Febre, artralgia, mialgia, sintomas respiratórios, astenia | Eritema e edema periorbital | Conjuntivite, queilite, glossite (língua em morango), candidíase na língua | SIM‐C | + | Metilprednisolona (30 mg/kg/dia) |
| 11 | F/8 | Sintomas respiratórios | Descamação periungueal | Nenhuma | Não | + | Pomada tópica de vaselina |
| 12 | F/3 | Febre, sintomas respiratórios | Eritema e edema periorbital | Nenhuma | Não | + | Tratamento sintomático |
| 13 | F/6 | Febre, artralgia, mialgia, sintomas respiratórios, disgeusia | Eritema e edema periorbital | Manchas esbranquiçadas na mucosa bucal | SIM‐C | + | Metilprednisolona (30 mg/kg/dia) |
| 14 | F/17 | Sintomas respiratórios | Nenhum | Manchas esbranquiçadas na mucosa bucal | Não | + | Digluconato de clorexidina 0,2% tópico |
| 15 | M/10 | Febre, artralgia, mialgia, sintomas respiratórios | Padrão semelhante a livedo reticular, eritema e edema periorbital | Nenhuma | SIM‐C | + | Metilprednisolona (30 mg/kg/dia), IgIV (1 g/kg/dia, 3 dias) |
| 16 | F/3 | Febre, artralgia, mialgia, sintomas respiratórios | Nenhum | Gengivite, queilite | Não | + | Pomada tópica de extrato de Hamamelis virginiana |
| 17 | F/4 | Astenia | Nenhum | Aftas orais | Não | N/A | Enxaguante bucal com nistatina |
| 18b | F/4M | Febre, sintomas respiratórios | Nenhum | Nenhuma | Não | + | Tratamento sintomático |
| 19c | F/4 | Febre, sintomas respiratórios | Nenhum | Não | Não | + | Tratamento sintomático |
F, sexo feminino; M, sexo masculino; SIM‐C, síndrome inflamatória multissistêmica em crianças; PCR, reação em cadeia de polimerase; IgIV, imunoglobulina intravenosa; M, meses.
Dois dos pacientes com SIM‐C foram submetidos a biópsia de pele. A primeira mostrou ondulação da epiderme, neutrófilos e escassos eosinófilos. A segunda revelou proliferação proeminente do endotélio dos capilares dérmicos, poucos linfócitos, plasmócitos escassos e vasculopatia com extravasamento esporádico de eritrócitos.
DiscussãoAs manifestações cutâneas de pacientes adultos com COVID‐19 já foram claramente definidas. Dados iniciais da pandemia revelaram que 0,2%5 a 20,4%6 dos pacientes adultos com COVID‐19 desenvolveram manifestações cutâneas. Um estudo posterior mostrou que 24% dos pacientes adultos hospitalizados apresentaram manifestações cutâneas.7 Os dados atuais sobre a relação entre a COVID‐19 e as manifestações cutâneas revelam que erupções medicamentosas foram diagnosticadas erroneamente como achados cutâneos da COVID‐19.8 Estudos que investigam a associação entre COVID‐19 e manifestações cutâneas são escassos na população pediátrica. O presente estudo demonstrou que uma porcentagem substancialmente alta de pacientes pediátricos com COVID‐19 apresentou manifestações mucocutâneas (41,3%). Que seja do conhecimento dos autores, esse é o primeiro estudo prospectivo em que cabelos, unhas, pele e mucosas de pacientes pediátricos com COVID‐19 são amplamente documentados. Não foi encontrada nenhuma pesquisa analisando padrões de erupções cutâneas para fornecer detalhes estatísticos. Portanto, a discussão foi moldada comparando os achados do presente estudo com os achados cutâneos de pacientes adultos com COVID‐19.
Observou‐se que o achado mais comum foi eritema e edema periorbital em 23,9% dos casos, que até então havia sido pouco identificado entre os achados cutâneos de pacientes pediátricos com COVID‐19. No presente estudo, sete de 11 (63,6%) pacientes apresentaram eritema e edema periorbital, que são associados a COVID‐19 grave. No estudo de Young et al., 20% dos pacientes com SIM‐C apresentaram eritema e edema periorbital, também em correlação com COVID‐19 grave. O significado do eritema e edema periorbital também é mencionado por Terzi et al.9
No presente estudo, 10,7% da população de pacientes apresentaram erupção cutânea categorizada no grupo combinado de erupção cutânea eritematosa/maculopapular/morbiliforme confluente, e o grupo combinado foi o padrão mais frequente entre as erupções cutâneas padronizadas. Se forem examinados os padrões em pacientes adultos, estudos mostraram que o grupo combinado de erupção eritematosa/maculopapular/morbiliforme confluente compreendia o mais significativo entre os padrões, com 23% a 70%.7–10 Outro estudo revelou que o exantema maculopapular foi identificado em 47% dos pacientes adultos, 78% dos quais tinham histórico de uso de um ou mais medicamentos.6 Essa circunstância pode ser esclarecida pelo fato de que as reações adversas a medicamentos podem ser diagnosticadas erroneamente como exantema maculopapular da COVID‐19. Um estudo recente revelou que a erupção cutânea eritematosa/maculopapular/morbiliforme confluente estava associada a COVID‐19 mais grave.11 No presente estudo, essas erupções são frequentemente concomitantes com danos sistêmicos em órgãos‐alvo e SIM‐C. A patogênese das manifestações cutâneas induzidas por COVID‐19 consiste na resposta imune contra nucleotídeos virais, diátese trombótica e reações medicamentosas. Presume‐se que a aparência clínica semelhante ao exantema viral seja desencadeada por resposta imune aos nucleotídeos virais.12
Erupção urticariforme foi relatada em 10% a 20%10,13,14 dos pacientes adultos com COVID‐19. No presente estudo, 4,3% dos pacientes apresentaram erupção urticariforme. Infecções virais podem desencadear urticária por degranulação de mastócitos via ativação do complemento ou vasculite, que é precipitada pela ligação do vírus da COVID‐19 aos receptores da enzima conversora de angiotensina (ECA)‐2 nos vasos sanguíneos. Subsequentemente, os anticorpos se acumulam nas paredes vasculares com a consequente reação imune. Além disso, a urticária pode estar associada à bradicinina no sistema cinina‐calicreína em conjunto com a ECA‐2.15
Não há consenso sobre a definição da erupção vesicular da COVID‐19. Relatos de diferentes países relatam que 4% a 15%16,17 dos pacientes adultos apresentam erupção vesicular relacionada à COVID‐19. Na população de pacientes pediátricos do presente estudo, essa estatística foi de 4,3%. A patogênese do exantema vesicular permanece desconhecida, mas coincidência com o vírus do herpes foi observada.
No presente estudo, não foram encontradas lesões semelhantes à eritema pérnio em pacientes com COVID‐19. No início da pandemia, lesões semelhantes a eritema pérnio em sítios acrais foram sugeridas como o principal achado cutâneo da infecção em pacientes ambulatoriais que não necessitaram de internação. Portanto, presumiu‐se que lesões semelhantes a eritema pérnio indicam de COVID‐19 leve.13,18 Essa conclusão pode explicar a ausência de lesões semelhantes a eritema pérnio no presente estudo, considerando que este grupo de estudo era composto por pacientes com COVID‐19 grave que necessitaram de hospitalização. Interferonopatia tipo I induzida por vírus, trombose/coagulopatia, vasculite causada por dano endotelial são propostos como os principais fatores na patogênese das lesões semelhantes a eritema pérnio. Pormenorizando, foi postulado que pacientes com lesões semelhantes a eritema pérnio apresentam resposta mais forte de interferon tipo I ao SARS‐CoV2, que atenua a replicação viral enquanto causa danos microangiopáticos vasculares. A resposta imune inata, especificamente a produção de interferons do tipo I, compreende a defesa inicial contra o vírus. O fato de pacientes com COVID‐19 mais leve desenvolverem lesões semelhantes a eritema pérnio prova que seus níveis elevados de interferon tipo I os impede de ter a forma grave da doença. Os pacientes com COVID‐19 têm predisposição para tromboembolismo, que é demonstrado por níveis séricos elevados de dímero‐D e a presença de trombos de fibrina nos capilares do pulmão e do coração, e ocorrência de lesões isquêmicas semelhantes a eritema pérnio. Microtrombos também foram documentados nas lesões semelhantes a eritema pérnio. Embora a vasculite na COVID‐19 possa ocorrer por hipoperfusão dos tecidos, foi proposto que o SARS‐CoV‐2 possa causar vasculite diretamente. Foi sugerido que ECA‐2 seja o receptor de membrana do SARS‐CoV‐2, o que pode explicar a imunomarcação positiva para SARS‐CoV‐2 em células epiteliais de glândulas écrinas.15
A SIM‐C é doença causada pelo vírus SARS‐CoV2 e caracterizada por febre persistente, elevação de marcadores inflamatórios e falência de órgão único ou de múltiplos órgãos. Eritema conjuntival e mucoso, edema de mãos e pés e dilatação da artéria coronária podem ser observados durante o curso da doença, assemelhando a síndrome de Kawasaki.19 O presente estudo mostrou que pacientes com SIM‐C tendem a desenvolver achados mucocutâneos (88,8%). No grupo SIM‐C, a erupção cutânea eritematosa/maculopapular/morbiliforme parece ser o padrão mais comum.
Para resumir a relação entre COVID‐19 pediátrica e manifestações cutâneas: pacientes pediátricos com COVID‐19 são mais suscetíveis a desenvolver manifestações mucocutâneas em comparação com adultos. Durante a pandemia, os médicos devem estar cientes de que a presença de febre alta persistente e eritema e edema periorbital são preditivos de SIM‐C. Quando uma criança tem febre alta e persistente, sintomas respiratórios e erupção cutânea, a COVID‐19 deve ser excluída e a SIM‐C deve ser lembrada.
ConclusõesEm decorrência da alta porcentagem de achados mucocutâneos, os autores propõem que a COVID‐19 seja reconhecida como um dos exantemas virais da infância, devido à ocorrência frequente de achados mucocutâneos.
Suporte financeiroNenhum.
Contribuição dos autoresTunç Özen: Examinou a pele, cabelos, unhas, e mucosas dos pacientes internados; documentou e fotografou os casos; redação do manuscrito.
Filiz Cebeci Kahraman: Examinou a pele, cabelos, unhas, e mucosas dos pacientes internados; documentou e fotografou os casos; redação do manuscrito.
Sevliya Öcal: Diagnóstico e tratamento dos pacientes internados com COVID‐19.
Hüsnü Fahri Ovalı: Diagnóstico e tratamento dos pacientes internados com COVID‐19.
Conflito de interessesNenhum.
Como citar este artigo: Özen T, Kahraman FC, Öcal S, Ovalı HF. Skin, mucosa and nail findings in hospitalized pediatric patients with Coronavirus Disease‐2019 (COVID‐19). An Bras Dermatol. 2023;98:209–16.
Trabalho realizado no Departamento de Dermatologia, İstanbul Medeniyet University, Göztepe Prof. Dr. Süleyman Yalçın City Hospital, Istambul, Turquia.