O poliomavírus de células de Merkel (MCPyV), um poliomavírus humano que está inequivocamente ligado ao carcinoma de células de Merkel (CCM), foi encontrado em associação com carcinomas de queratinócitos (CQ), especialmente carcinoma basocelular (CBC) e carcinoma espinocelular cutâneo (CECc). Entretanto, há pouca informação sobre o possível envolvimento do MCPyV no desenvolvimento do CQ.
ObjetivosAvaliar a presença de DNA de MCPyV e antígeno T‐large (LT‐Ag) via reação em cadeia da polimerase (PCR) e imuno‐histoquímica (IHQ) nos casos de CQ e correlacionar sua presença com os marcadores imuno‐histoquímicos p16, p53 e ki67, tipo e subtipo do tumor, localização em pele exposta e dados epidemiológicos.
MétodosA prevalência de DNA de MCPyV, LT‐Ag e os marcadores imuno‐histoquímicos p16, p53 e ki67 foram avaliados por PCR e IHQ em 127 casos de CQ, e esses resultados foram correlacionados com o tipo e o subtipo do tumor, localização em pele exposta ou não e dados epidemiológicos.
ResultadosO DNA do MCPyV foi detectado em 42,57% (43/101) dos casos por PCR, o LT‐Ag foi detectado em 16,4% (20/122) dos casos, p16 em 81,5% (97/119), p53 em 66,4% (83/125) e ki67 em 89% (73/82) dos casos. Nenhuma correlação foi encontrada entre DNA do MCPyV e LT‐Ag com o tipo e o subtipo do tumor, localização e marcadores imuno‐histoquímicos. Foi observada uma única correlação entre CECc e MCPyV e LT‐Ag e células linfocitárias peritumorais.
Limitações do estudoMais dados são necessários para avaliar melhor a influência do MCPyV e seu possível papel na carcinogênese de CQ, como a avaliação do estado do genoma do vírus, a sequência do gene que codifica o LT‐Ag nas células tumorais do CQ e hibridização in situ para DNA ou RNA viral nessas células.
ConclusõesApesar da frequente detecção de MCPyV em CQ, os dados disponíveis até o momento não apoiam a hipótese de relação causal entre eles.
O poliomavírus de células de Merkel (MCPyV, do inglês Merkel cell polyomavirus), descoberto por Feng et al.,1 é poliomavírus humano (HPyV) inequivocamente ligado a um tipo raro e agressivo de carcinoma neuroendócrino da pele, o carcinoma de células de Merkel (CCM).2
Os carcinomas de queratinócitos (CQ), principalmente o carcinoma basocelular (CBC) e o carcinoma espinocelular cutâneo (CECc), são as neoplasias malignas mais comuns em todo o mundo e apresentam diversos fatores de risco ambientais e genéticos, como radiação UV e imunossupressão.3 É plausível acreditar que alguns vírus, como o papilomavírus humano (HPV) do gênero beta, poderiam promover carcinogênese cutânea, mantendo a proliferação celular e permitindo a persistência desses queratinócitos, levando à progressão pela malignidade em alguns casos de CECc.3,4
Desde a sua descrição, o MCPyV tem sido investigado em diversas lesões cutâneas benignas e malignas, e sua influência e possível participação na gênese dessas lesões ainda estão em debate.5 A correlação entre a proliferação viral e presença de marcadores carcinogênicos, como p16, p53 e ki67, pode esclarecer as vias e o papel geral de vírus em algumas doenças cutâneas. Contudo, mais estudos são necessários para uma melhor compreensão da relação entre HPyV e neoplasias malignas.6,7
Portanto, o presente estudo se propõe a investigar a presença do MCPyV no CQ e correlacionar sua presença com os marcadores imuno‐histoquímicos p16, p53 e ki67, a fim de esclarecer e aprofundar a possível relação etiológica entre o MCPyV e essas neoplasias cutâneas.
MétodosO Comitê de Ética em Pesquisa da Universidade aprovou este estudo e os participantes assinaram o consentimento informado.
Amostra e coleta de dadosEste estudo transversal utilizou amostras congeladas, não fixadas, de tumores que foram coletados entre janeiro de 2014 e 2020. Dados sobre gênero, idade e etnia dos pacientes, localização do tumor, tipo e subtipo histopatológico foram coletados por meio de entrevistas com os pacientes e acesso aos prontuários médicos. O procedimento cirúrgico foi realizado de acordo com padrões internacionais equivalentes, fornecendo material tecidual para diagnóstico histopatológico e técnicas moleculares. As amostras destinadas à análise molecular foram imediatamente congeladas em solução de estabilização RNAlater (Thermo Fisher Scientific Inc., Waltham, MA, EUA) a −80°C.
Histopatologia e imuno‐histoquímicaFragmentos de pele foram enviados para processamento histológico de rotina na Divisão de Anatomia Patológica do Hospital Universitário. Os diagnósticos das neoplasias foram previamente definidos, com posterior revisão por dermatopatologista experiente (MCR). Foi feita a subdivisão em subtipos histológicos de alto e baixo risco; o CBC de baixo risco foi representado pelos subtipos superficial e nodular, e o CBC de alto risco foi representado pelos subtipos infiltrativo ou esclerosante, micronodular e metatípico. O CECc de baixo risco foi representado pelo subtipo bem diferenciado, e o CECc de alto risco pelos subtipos mal e moderadamente diferenciados.
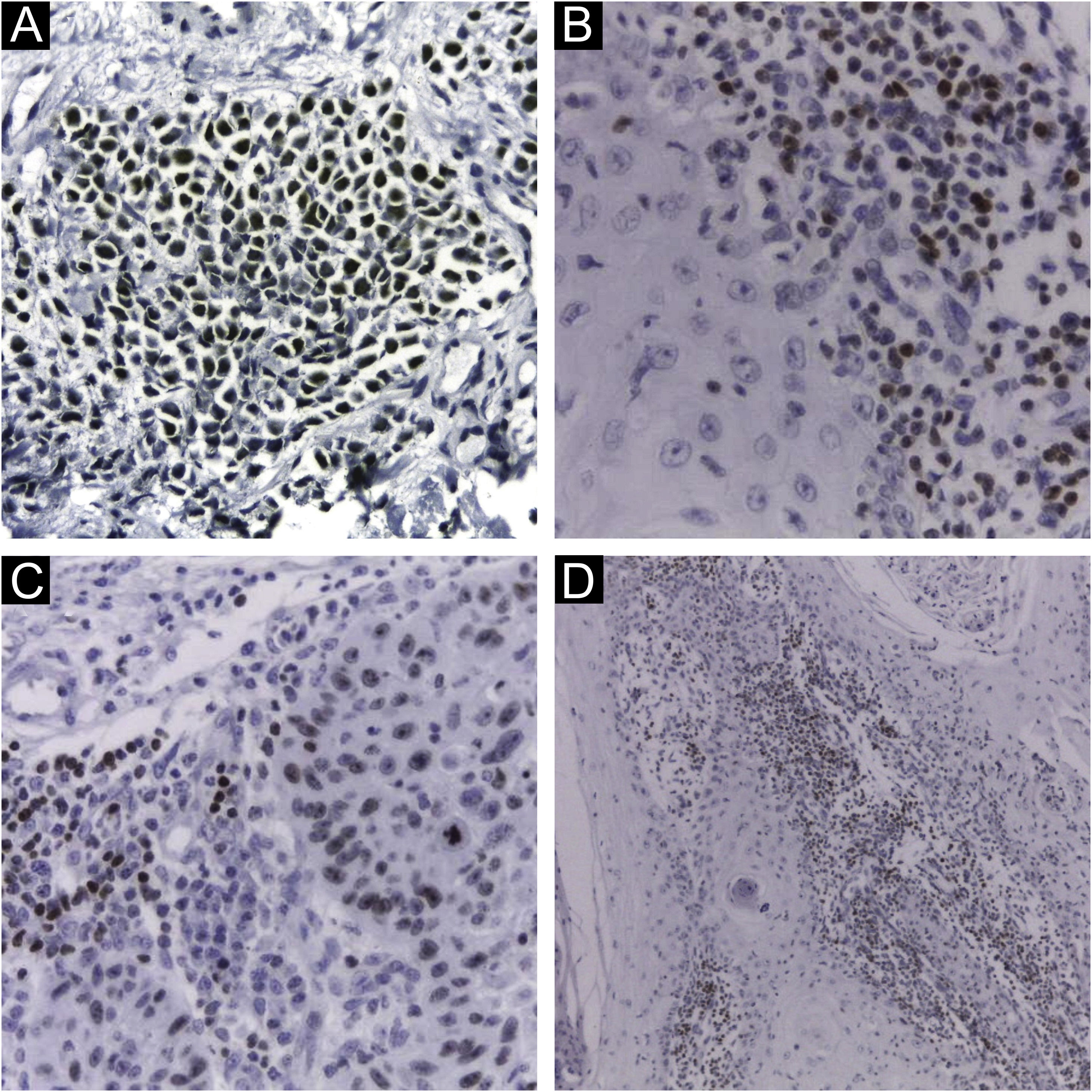
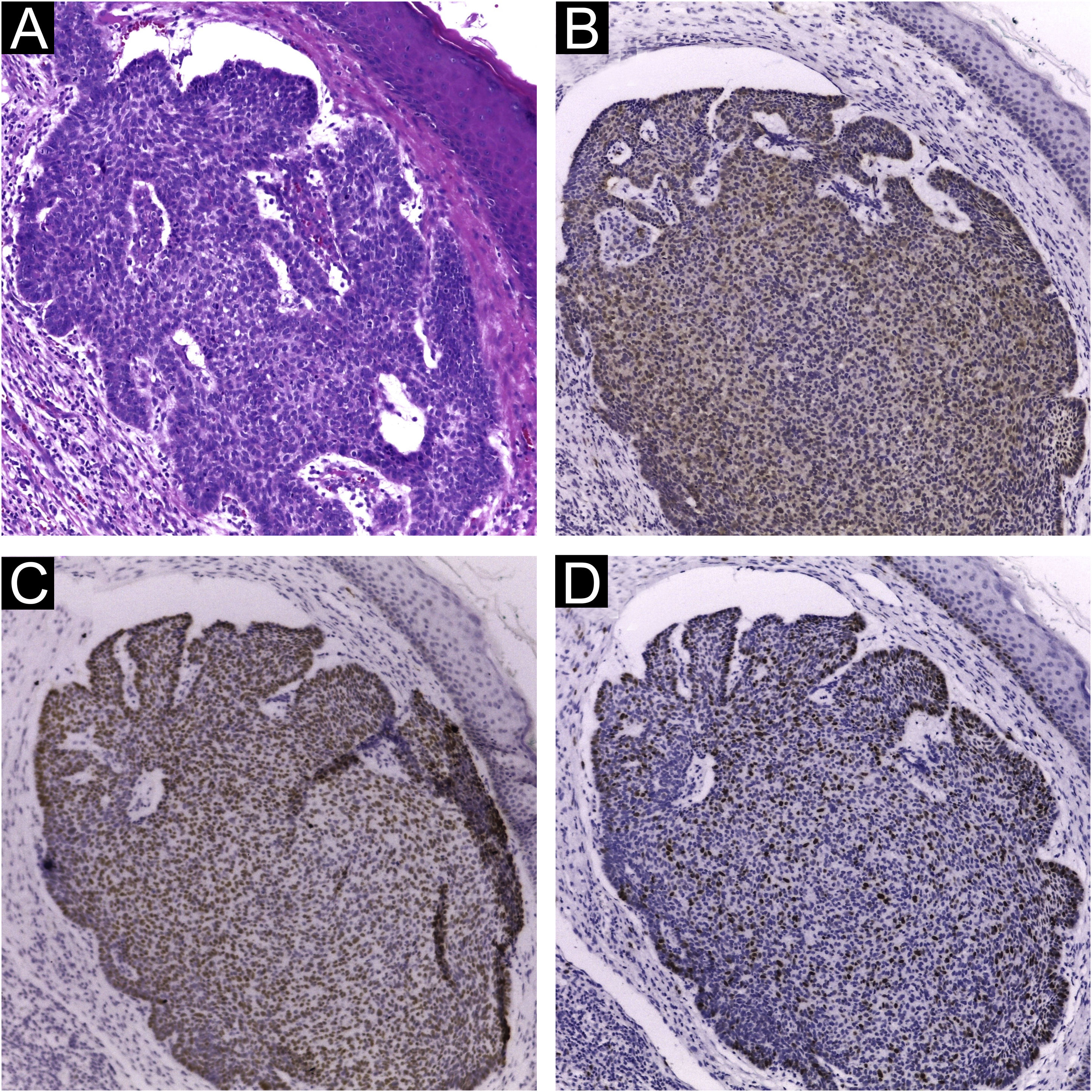
A marcação imuno‐histoquímica (IHQ) para MCPyV (Clone CM2B4, 1:100; Santa Cruz, EUA), p16 (Clone JC2, 1:300, Cell Marque, EUA), p53 (Clone DO‐7, 1:2.000, Cell Marque, EUA) e ki67 (Clone SP6, 1:300, Biocare, EUA) foi realizada de acordo com as instruções do fabricante utilizando o HiDef Detection™ Polymer System (Cell Marque, EUA). Foi documentada de acordo com os seguintes parâmetros: positividade ou negatividade da reação, considerada positiva caso fosse identificada alguma marcação nuclear e graduada de maneira semiquantitativa,+para coloração fraca e++para coloração forte; localização da positividade, na neoplasia ou no infiltrado celular peritumoral (fig. 1). Também foram analisados os seguintes parâmetros: marcação focal ou difusa; marcação menor ou maior ou igual a 50% das células neoplásicas; marca nuclear ou citoplasmática. Controles positivos foram executados em paralelo (figs. 1 e 2).
Imuno‐histoquímica utilizando anticorpo monoclonal CM2B4 para detecção de LT‐Ag do poliomavírus de células de Merkel. (A) Marcação nuclear forte (++) em carcinoma de células de Merkel utilizado como controle positivo. (B e D) Marcação nuclear forte (++) em células do infiltrado linfocitário peritumoral de CECc. (C) Marcação nuclear forte (++) em célula de carcinoma espinocelular cutâneo e células do infiltrado linfocitário peritumoral. (Ampliação da imagem: [A, B e C] 400×, [D] 100×).
Aproximadamente 10mg de tecido fresco congelado foram macerados individualmente usando um bisturi descartável estéril e digeridos com proteinase K (Promega, Madison, WI, EUA). O DNA foi posteriormente extraído (RTP DNA / RNA Virus Mini Kit; Stratec Molecular Biomedical, Berlim, Alemanha) de acordo com as instruções do fabricante. A PCR aninhada (nPCR) para LT3 de MCPyV foi realizada como descrita anteriormente,8 e as bandas foram separadas por eletroforese em gel de agarose a 2%, considerando‐se como resultado positivo ‐ uma banda limpa e única de 186 pb. Todos os experimentos foram realizados em triplicata; amostras controle foram utilizadas para cada genótipo, tendo sido usada uma escala de 100 pb (cód. 239045, Qiagen, Maryland, EUA).
Análise estatísticaO software SPSS (IBM® SPSS® Statistics, versão 29.0, EUA) foi utilizado considerando o nível de significância estatística de 0,05. O teste de Qui‐Quadrado de Pearson ou teste exato de Fisher foi aplicado para avaliar variáveis dentro do DNA de MCPyV e LT‐Ag, correlacionando‐as com participantes e variáveis tumorais utilizando a simulação de Monte Carlo para estimar os valores de p. Também foram aplicados os odds ratios (OR) com intervalo de confiança de 95% (IC95%) para estimar variáveis explicativas.
ResultadosUm total de 127 CQ de 104 pacientes estavam disponíveis e foram submetidos a análises simultâneas de IHQ e PCR: 122 amostras para MCPyV por IHQ, 99 para MCPyV por PCR, 95 para p16, 98 para P53 e 64 para Ki67. A média de idade foi de 70,44 anos;, mais de 50% dos pacientes tinham mais de 70 anos, 57 (54,8%) eram do sexo masculino e a maioria (91; 87,5%) era caucasiana. Noventa e dois tumores (72,4%) estavam localizados na cabeça e pescoço; 19 (15%) nos membros e 16 (12,6%) no tronco ‐ 111 (85%) deles em áreas fotoexpostas.
Presença de MCPyV por reação em cadeia de polimerase aninhada e imuno‐histoquímicaNo total, o MCPyV LT‐Ag foi investigado em 122 amostras e o DNA do MCPyV em 101 amostras de CQ. Os casos revelaram taxa de positividade de 42,57% (43/101) na PCR e de 8,2% (10/122) na IHQ, considerando resultado válido a marcação apenas em células neoplásicas, associada ou não à marcação de células do infiltrado linfocitário (fig. 1). Ao considerar a IHQ como positiva na marcação de quaisquer células, incluindo somente marcação nas células do infiltrado peritumoral, foram adicionadas mais dez amostras, com taxa de positividade de 16,4% (20/122). Noventa e nove amostras foram analisadas simultaneamente para LT‐Ag e DNA do MCPyV, com taxa de positividade de 42,42% (42/99) na PCR e 8,08% (8/99) na IHQ (marcação de células neoplásicas, em associação ou não com células do infiltrado linfocitário). A positividade na IHQ dobrou para 16,16% (16/99) quando consideradas quaisquer células com marcação (na neoplasia, apenas no infiltrado peritumoral, ou ambos). Considerando, neste estudo, o método de PCR como referência, apenas três dos oito casos positivos na IHQ (37,5%) também foram positivos na PCR. Analisando o resultado da IHQ com a inclusão da marcação apenas nas células peritumorais, oito dos 16 casos positivos na IHQ (50%) tiveram correlação positiva entre ambos os métodos, com a IHQ apresentando, respectivamente, baixa sensibilidade (7,1% e 19%) e alta especificidade (91,2% e 86%) em comparação à PCR (p<0,001, teste de Qui‐Quadrado de McNemar; acurácia de 56% e 58%).
Presença de MCPyV associada a dados histopatológicos e marcadores imuno‐histoquímicosForam avaliados 106 CBC (83,5%), 15 CECc (11,9%), quatro casos de doença de Bowen (3,1%) e dois ceratoacantomas (1,5%). O subtipo de CBC e sua correlação com a presença de MCPyV estão descritos nas tabelas 1 e 2.
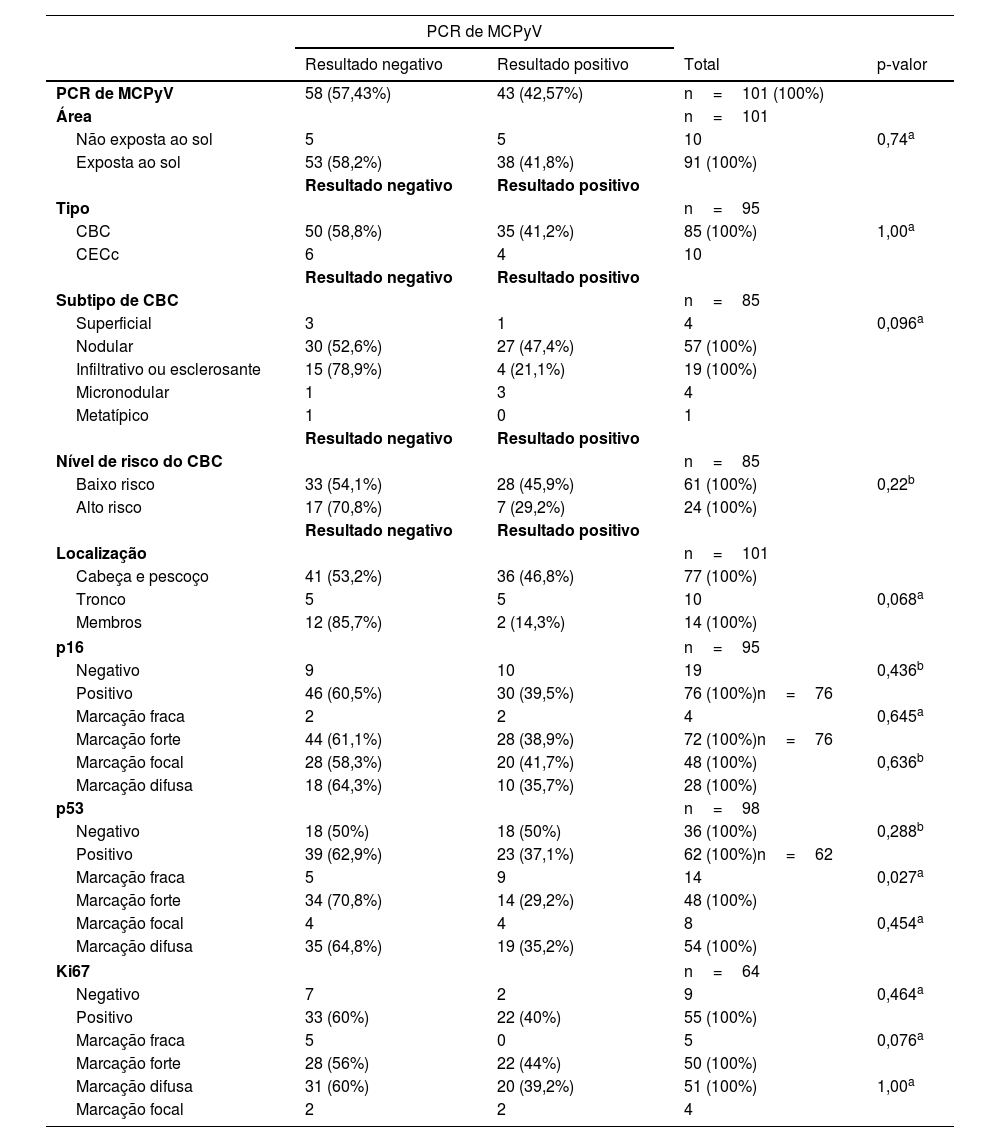
Associação entre a presença de DNA de MCPyV pela técnica de PCR e tipo, subtipo e localização da neoplasia e presença dos marcadores imuno‐histoquímicos p16, p53 e ki67
| PCR de MCPyV | ||||
|---|---|---|---|---|
| Resultado negativo | Resultado positivo | Total | p‐valor | |
| PCR de MCPyV | 58 (57,43%) | 43 (42,57%) | n=101 (100%) | |
| Área | n=101 | |||
| Não exposta ao sol | 5 | 5 | 10 | 0,74a |
| Exposta ao sol | 53 (58,2%) | 38 (41,8%) | 91 (100%) | |
| Resultado negativo | Resultado positivo | |||
| Tipo | n=95 | |||
| CBC | 50 (58,8%) | 35 (41,2%) | 85 (100%) | 1,00a |
| CECc | 6 | 4 | 10 | |
| Resultado negativo | Resultado positivo | |||
| Subtipo de CBC | n=85 | |||
| Superficial | 3 | 1 | 4 | 0,096a |
| Nodular | 30 (52,6%) | 27 (47,4%) | 57 (100%) | |
| Infiltrativo ou esclerosante | 15 (78,9%) | 4 (21,1%) | 19 (100%) | |
| Micronodular | 1 | 3 | 4 | |
| Metatípico | 1 | 0 | 1 | |
| Resultado negativo | Resultado positivo | |||
| Nível de risco do CBC | n=85 | |||
| Baixo risco | 33 (54,1%) | 28 (45,9%) | 61 (100%) | 0,22b |
| Alto risco | 17 (70,8%) | 7 (29,2%) | 24 (100%) | |
| Resultado negativo | Resultado positivo | |||
| Localização | n=101 | |||
| Cabeça e pescoço | 41 (53,2%) | 36 (46,8%) | 77 (100%) | |
| Tronco | 5 | 5 | 10 | 0,068a |
| Membros | 12 (85,7%) | 2 (14,3%) | 14 (100%) | |
| p16 | n=95 | |||
| Negativo | 9 | 10 | 19 | 0,436b |
| Positivo | 46 (60,5%) | 30 (39,5%) | 76 (100%)n=76 | |
| Marcação fraca | 2 | 2 | 4 | 0,645a |
| Marcação forte | 44 (61,1%) | 28 (38,9%) | 72 (100%)n=76 | |
| Marcação focal | 28 (58,3%) | 20 (41,7%) | 48 (100%) | 0,636b |
| Marcação difusa | 18 (64,3%) | 10 (35,7%) | 28 (100%) | |
| p53 | n=98 | |||
| Negativo | 18 (50%) | 18 (50%) | 36 (100%) | 0,288b |
| Positivo | 39 (62,9%) | 23 (37,1%) | 62 (100%)n=62 | |
| Marcação fraca | 5 | 9 | 14 | 0,027a |
| Marcação forte | 34 (70,8%) | 14 (29,2%) | 48 (100%) | |
| Marcação focal | 4 | 4 | 8 | 0,454a |
| Marcação difusa | 35 (64,8%) | 19 (35,2%) | 54 (100%) | |
| Ki67 | n=64 | |||
| Negativo | 7 | 2 | 9 | 0,464a |
| Positivo | 33 (60%) | 22 (40%) | 55 (100%) | |
| Marcação fraca | 5 | 0 | 5 | 0,076a |
| Marcação forte | 28 (56%) | 22 (44%) | 50 (100%) | |
| Marcação difusa | 31 (60%) | 20 (39,2%) | 51 (100%) | 1,00a |
| Marcação focal | 2 | 2 | 4 | |
PCR, reação em cadeia da polimerase; MCPyV, poliomavírus de células de Merkel; CBC, carcinoma basocelular; CECc, carcinoma espinocelular cutâneo.
Nota: Dois casos de doença de Bowen positivos na PCR e dois negativos (2 de 4) e todos os casos de ceratoacantoma positivos (n=2).
Resultados referentes à pesquisa de MCPyV LT‐Ag por IHQ e sua associação com tipo e subtipo da neoplasia, marcadores imuno‐histoquímicos e PCR
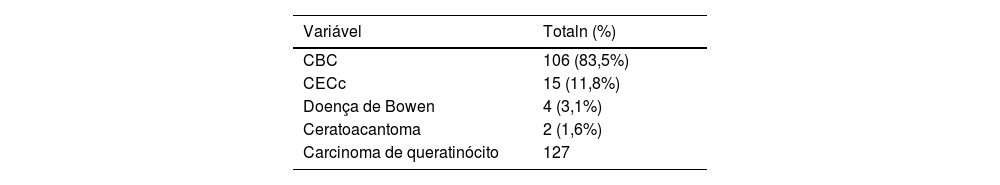
| Variável | Totaln (%) | |
|---|---|---|
| CBC | 106 (83,5%) | |
| CECc | 15 (11,8%) | |
| Doença de Bowen | 4 (3,1%) | |
| Ceratoacantoma | 2 (1,6%) | |
| Carcinoma de queratinócito | 127 |
| Variável | Resultado negativo | Resultado positivo | Total (n) | |
|---|---|---|---|---|
| Marcação por IHQ doMCPyV, neoplasia,infiltrado inflamatório e ambos | 102 (83,6%) | 20 (16,4%) | 122 | |
| Marcação por IHQ do MCPyV, nas células neoplásicas | 112 (91,8%) | 10 (8,2%) | 122 | |
| IHQ p16 | 22 (18,5%) | 97 (81,5%) | 119 | |
| IHQ p53 | 43 (34,7%) | 81 (65,3%) | 124 | |
| IHQ Ki67 | 9 (11%) | 73 (89%) | 82 | |
| PCR MCPyV | 58 (57,4%) | 43 (42,6%) | 101 |
| Marcação por IHQ do MCPyV na neoplasia, infiltrado inflamatório e ambos | ||||
|---|---|---|---|---|
| Resultado negativo | Resultado positivo | Totaln (%) | ||
| CECc | 9 (9,3%) | 6 (31,6%) | 15 (100%) | p‐valor0,017a |
| CBC | 88 (90,7%) | 13 (68,4%) | 101 (100%) | |
| Superficial | 5 | 0 | 5 | p‐valor0,874a |
| Nodular | 54 (83,08%) | 11 (16,92%) | 65 (100%) | |
| Infiltrativo e esclerosante | 20 (95,5%) | 2 (4,5%) | 22 (100%) | |
| Micronodular | 4 | 0 | 4 | |
| Metatípico | 5 | 0 | 5 | |
| Marcação por IHQ do MCPyV nas células neoplásicas | ||||
|---|---|---|---|---|
| Resultado negativo | Resultado positivo | Total (n) | ||
| CECc | 13 (86,7%) | 2 (13,3%) | 15 (100%) | p‐valor0,616a |
| CBC | 93 (92,1%) | 8 (7,9%) | 101 (100%) | |
| Superficial | 5 | 0 | 5 | p‐valor0,903a |
| Nodular | 58 (89,2%) | 7 (10,8%) | 65 (100%) | |
| Infiltrativo and esclerosante | 21 (95,5%) | 1 (4,5%) | 22 (100%) | |
| Micronodular | 4 | 0 | 4 | |
| Metatípico | 5 | 0 | 5 | |
CBC, carcinoma basocelular; CECc, carcinoma espinocelular cutâneo; IHQ, imuno‐histoquímica; MCPyV, poliomavírus de células de Merkel; PCR, reação em cadeia da polimerase.
A detecção de LT‐Ag do MCPyV, ao incluir marcação no infiltrado peritumoral, revelou a presença do vírus aproximadamente 4,0 vezes mais no CEC do que no CBC (40% vs. 12,8%; p=0,017; OR=4,513; IC95% 1,379‐14,772). No entanto, não foi encontrada correlação quando a IHQ demonstrou marcação apenas das células neoplásicas, com ou sem linfócitos (tabela 2).
Extensa investigação estatística foi realizada para correlacionar a presença viral (por PCR e IHQ) e os dados clínicos e histopatológicos fornecidos. Não foi encontrada correlação entre a presença de MCPyV por PCR e IHQ e as variáveis pesquisadas: tipos e subtipos de CQ; estratificação de risco histopatológico do CQ; localização geral; exposição solar. Além disso, a presença de DNA e LT‐Ag de MCPyV não foram associadas aos marcadores imuno‐histoquímicos (fig. 2) nem às suas características histopatológicas: distribuição, intensidade e padrão de coloração (tabelas 1 e 2).
DiscussãoNo presente estudo, a presença de MCPyV foi comparada a ampla gama de variáveis, incluindo CQ e marcadores imuno‐histoquímicos, o que continua sendo assunto pouco investigado e com poucos estudos disponíveis. Não foi encontrada correlação entre o MCPyV e esses marcadores em lesões não CCM. Resultado semelhante foi observado em um estudo que investigou a expressão de MCPyV e p16 na ceratose seborreica.9 Com tão poucos estudos investigando a presença de marcadores IHQ de proliferação celular e carcinogênese, e confrontando a presença de MCPyV nos mesmos tecidos, os autores levantaram a hipótese de que uma correlação entre o vírus e esses marcadores poderia fortalecer possível relação etiológica. Como não houve associação significante, o resultado foi considerado negativo válido, o que pode influenciar futuros autores a desconsiderarem essa investigação.
O MCPyV é um vírus altamente prevalente que causa infecção persistente, vitalícia e geralmente inócua na maioria das pessoas e, com base no ensaio sorológico da proteína do capsídeo viral (VP1), a infecção ocorre já com vários meses de idade e aumenta em frequência até a idade adulta, quando 70%‐90% de todos os adultos apresentam evidências de infecção persistente.10 Há alta variabilidade na presença de MCPyV por PCR na pele normal, com a maioria dos dados variando de 17%‐24%,11,12 o que poderia explicar a detecção do vírus por PCR e IHQ sem nenhum envolvimento viral real.
As discrepâncias encontradas entre a detecção viral pelos métodos de PCR e IHQ reforçam que ainda não existe padrão de referência para detecção de MCPyV, mesmo com o método multimodal.13 Diversas condições podem explicar esse achado e a variabilidade na detecção de MCPyV em CQ em diferentes estudos e métodos utilizados: a PCR pode ser afetada pelos primers utilizados;14 a qualidade das amostras pode afetar o resultado da PCR, pois vários estudos relataram que a detecção de DNA de MCPyV em tecidos frescos congelados (como realizado neste estudo) é mais confiável quando comparada à detecção em amostras fixadas e emblocadas em parafina;15 detecção enganosa por PCR, uma vez que se postula que o MCPyV é eliminado cronicamente através da pele, podendo fazer parte de sua microbiota;12 amostras de diferentes estágios de desenvolvimento tumoral também podem justificar a presença ou ausência do vírus, uma vez que o envolvimento viral poderia acontecer apenas no início do processo neoplásico (oncogênese hit‐and‐run);14,16 baixa sensibilidade do anticorpo monoclonal CM2B4 em tecidos com menos cópias virais.17,18
O acesso a apenas um subconjunto de células neoplásicas na extração da amostra de PCR também levanta a possibilidade de que a presença viral não tenha sido avaliada, uma vez que a neoplasia é composta por diversas linhagens celulares heterogêneas, incluindo infiltrados de células imunes (linfócitos, células endoteliais e fibroblastos associados à neoplasia). Sabe‐se que os fibroblastos podem propiciar a replicação viral, agindo como célula hospedeira genuína para esse vírus,19 e também que os monócitos infiltrados podem servir de reservatório para o vírus,20 levando a resultados erroneamente interpretados como positivos na PCR e IHQ.
Em virtude da menor incidência de CECc na população geral quando comparado ao CBC, este estudo teve acesso a apenas 15 casos de CECc. O resultado com significância estatística entre a presença de LT‐Ag no CECc deve ser interpretado com cautela em decorrência desse número limitado de tumores, que prejudicou as análises estatísticas. Além disso, a associação só ocorreu quando a positividade para IHQ foi considerada na marcação das células linfocíticas (combinadas ou não com células neoplásicas), não persistindo quando o LT‐Ag foi detectado apenas nas células neoplásicas, sugerindo correlação fortuita.
Os autores consideraram relevante a realização de análises estatísticas da imunomarcação do infiltrado linfocitário peritumoral; dez das 122 (8,2%) amostras mostraram marcação apenas nas células do infiltrado peritumoral. A imunorreatividade nos linfócitos e estroma circundantes tem significado desconhecido e descrição escassa na literatura, e justifica resultados positivos de PCR não relacionados a células neoplásicas infectadas. A positividade da IHQ no infiltrado linfocitário peritumoral foi raramente descrita21 e também foi observada em associação com a marcação de mastócitos,22 sem informações adicionais sobre a correlação com a positividade da IHQ das células neoplásicas. Imunomarcação de pequeno grau de intensidade no tecido tonsilar pelo anticorpo CM2B4 também foi ocasionalmente descrita21 e foi considerada inespecífica, não afetando a interpretação da marcação do tecido neoplásico segundo esses autores. Estudos avaliaram que o perfil fenotípico e imuno‐histoquímico do infiltrado linfocitário peritumoral pode estar relacionado ao prognóstico dos casos de CCM, o que, em teoria, também poderia ocorrer em casos de CQ que apresentem linfócitos infectados por MCPyV.23 Por fim, a imunomarcação das células adjacentes à neoplasia ainda não é totalmente compreendida e tem significado pouco claro, e a ausência de anticorpos adicionais que reconheçam o MCPyV também limita a interpretação dos resultados, levando os autores a considerá‐la sinalização inespecífica.
Embora a PCR possa detectar efetivamente o DNA do MCPyV, ela não consegue distinguir a localização viral, dificultando a separação de possível coincidência da infecção causal. Comparativamente, a IHQ possibilita a observação direta da expressão nuclear de LT‐Ag apenas no cenário de carga viral relativamente alta, o que pode ser mais indicativo de infecção verdadeira.24
Os CCM revelam diferença interessante entre aqueles com e sem origem viral: como o CCM não viral é caracterizado por alta carga mutacional tumoral, o CCM associado ao poliomavírus tem baixa carga de mutação tumoral com, surpreendentemente, poucas aberrações genômicas,2 apoiando uma via alternativa de carcinogênese.2,25 Hipoteticamente, isso também poderia acontecer no CQ; entretanto, o presente estudo não demonstrou correlação entre a presença de MCPyV e exposição solar.
Mais dados são necessários para melhor avaliar a influência do MCPyV e seu possível papel na carcinogênese do CQ: estado do genoma do vírus, seja epissômico ou integrado, já que a integração viral parece ser prerrequisito para o desenvolvimento do processo neoplásico; sequência do gene que codifica LT‐Ag para determinar se há expressão de mutações truncadas tumor‐específicas do LT‐Ag em CQ; hibridização in situ para DNA ou RNA viral para garantir que as sequências virais sejam detectadas em células neoplásicas e não em células adjacentes ao tumor.14
ConclusãoMais dados são necessários para avaliar o possível papel etiológico do MCPyV em outros tumores que não o CCM, porque as evidências coletadas até o momento ainda não apoiam essa hipótese.
Suporte financeiroO presente estudo faz parte da tese de doutorado do autor principal e foi contemplado com bolsa de pesquisa do Fundo de Apoio à Dermatologia (FUNADERM), órgão da Sociedade Brasileira de Dermatologia.
Contribuição dos autoresThiago Rubim Bellott: Concepção e o desenho do estudo; levantamento dos dados, ou análise e interpretação dos dados; redação do artigo ou revisão crítica do conteúdo intelectual importante; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; aprovação final da versão final do manuscrito.
Flávio Barbosa Luz: Concepção e o desenho do estudo; redação do artigo ou revisão crítica do conteúdo intelectual importante; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação final da versão final do manuscrito.
Anna Karolinne Fausto: Participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação final da versão final do manuscrito.
Rafael Brandão Varella: Participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação final da versão final do manuscrito.
Mayra Carrijo Rochael: Participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação final da versão final do manuscrito.
Rafaela Elvira Rozza‐de‐Menezes: Participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação final da versão final do manuscrito.
Luciana Pantaleão: Participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação final da versão final do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Bellott TR, Luz FB, Fausto AK, Varella RB, Rochael MC, Rozza‐de‐Menezes RE, Pantaleão L. Presence of Merkel cell polyomavirus DNA and large‐T antigen in keratinocyte carcinomas and its correlation with immunohistochemical markers p16, p53 and ki67. An Bras Dermatol. 2024;99:688–95.
Trabalho realizado no Departamento de Patologia, Hospital Universitário Antônio Pedro, Universidade Federal Fluminense, Niterói, RJ, Brasil.



![Imuno‐histoquímica utilizando anticorpo monoclonal CM2B4 para detecção de LT‐Ag do poliomavírus de células de Merkel. (A) Marcação nuclear forte (++) em carcinoma de células de Merkel utilizado como controle positivo. (B e D) Marcação nuclear forte (++) em células do infiltrado linfocitário peritumoral de CECc. (C) Marcação nuclear forte (++) em célula de carcinoma espinocelular cutâneo e células do infiltrado linfocitário peritumoral. (Ampliação da imagem: [A, B e C] 400×, [D] 100×). Imuno‐histoquímica utilizando anticorpo monoclonal CM2B4 para detecção de LT‐Ag do poliomavírus de células de Merkel. (A) Marcação nuclear forte (++) em carcinoma de células de Merkel utilizado como controle positivo. (B e D) Marcação nuclear forte (++) em células do infiltrado linfocitário peritumoral de CECc. (C) Marcação nuclear forte (++) em célula de carcinoma espinocelular cutâneo e células do infiltrado linfocitário peritumoral. (Ampliação da imagem: [A, B e C] 400×, [D] 100×).](https://static.elsevier.es/multimedia/26662752/0000009900000005/v2_202409060549/S2666275224000377/v2_202409060549/pt/main.assets/thumbnail/gr1.jpeg?xkr=ue/ImdikoIMrsJoerZ+w99UWGL/RPJZyNYV9edvxfE4=)

