No Brasil, a leishmaniose cutânea (LC) é prevalente entre jovens do sexo masculino, que estão mais expostos à picada de flebotomíneos; no entanto, recentemente tem sido observado aumento no número de LC em idosos. A apresentação da LC em pacientes idosos parece ser diferente em virtude da diminuição da resposta imunológica que leva a lesões maiores e envolvimento da mucosa, maior duração da doença e menos linfadenopatia.1 A LC na pele exposta ao sol em idosos pode mimetizar o carcinoma espinocelular (CEC).2,6 Foram relatados casos em três homens e uma mulher de 42 a 61 anos.2,3,5,6 Em um deles, o diagnóstico de LC ocorreu apenas após a cirurgia de Mohs.5
O presente relato de casos descreve dois pacientes idosos com LC na região malar; em um deles, o exame histopatológico inicial diagnosticou CEC.
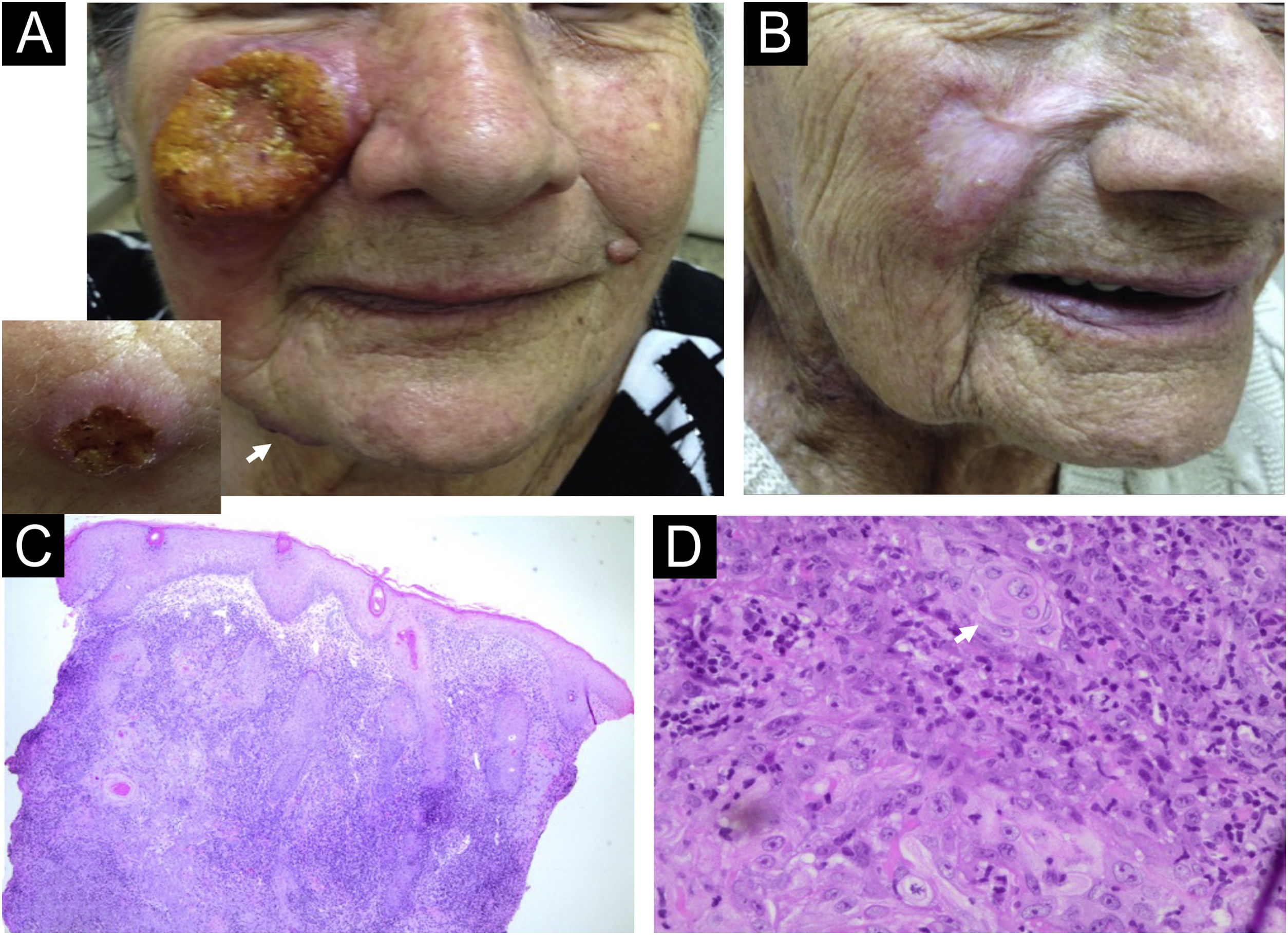
Caso 1: Paciente do sexo feminino, 83 anos, moradora de Pradópolis/SP, apresentava úlcera volumosa com borda infiltrativa em região bucinadora direita havia quatro meses (fig. 1A). Três outras úlceras foram observadas na região mentoniana e na coxa e um linfonodo supraclavicular direito. A paciente apresentava insuficiência renal crônica, hipertensão arterial e estenose arterial periférica. A histopatologia da lesão da região bucinadora mostrou hiperplasia pseudoepiteliomatosa (HPE), células escamosas atípicas e pérolas córneas que sugeriram inicialmente o diagnóstico de CEC. A revisão das características histopatológicas mostrou infiltrado inflamatório dérmico granulomatoso com presença de plasmócitos, mas ausência de formas amastigotas, o que é compatível com o diagnóstico de leishmaniose (fig. 1C‐D). A reação em cadeia de polimerase (PCR, do inglês polymerase chain reaction) seguida de restrição enzimática HaeIII confirmou a presença de Leishmania Viannia braziliensis em amostra de pele.7 O teste cutâneo de Montenegro resultou em 3 × 4mm de induração. Como a anfotericina lipossomal não estava disponível, foram prescritos antimoniato de meglumina 485mg por dia durante 10 dias, seguido de anfotericina B 225mg, resultando na cura (fig. 1B). Infelizmente, ambos os medicamentos foram interrompidos precocemente em virtude do aumento do intervalo QT no eletrocardiograma e fibrilação atrial, além de disfunção renal progressiva. O seguimento regular não mostrou recorrência após sete meses.
Caso 1. (A) Grande úlcera com borda infiltrativa sobre base eritêmato-violácea na região malar. A inserção (canto esquerdo) mostra a lesão mandibular (seta branca). (B) Remissão completa das lesões após tratamento com antimoniato de meglumina e anfotericina B. (C) Histopatologia da biopsia da úlcera malar mostrando hiperplasia pseudoepiteliomatosa e extenso infiltrado inflamatório granulomatoso na derme (Hematoxilina & eosina, 4×). (D) Observam‐se pérolas córneas (seta branca) e células escamosas atípicas (Hematoxilina & eosina, 60×).
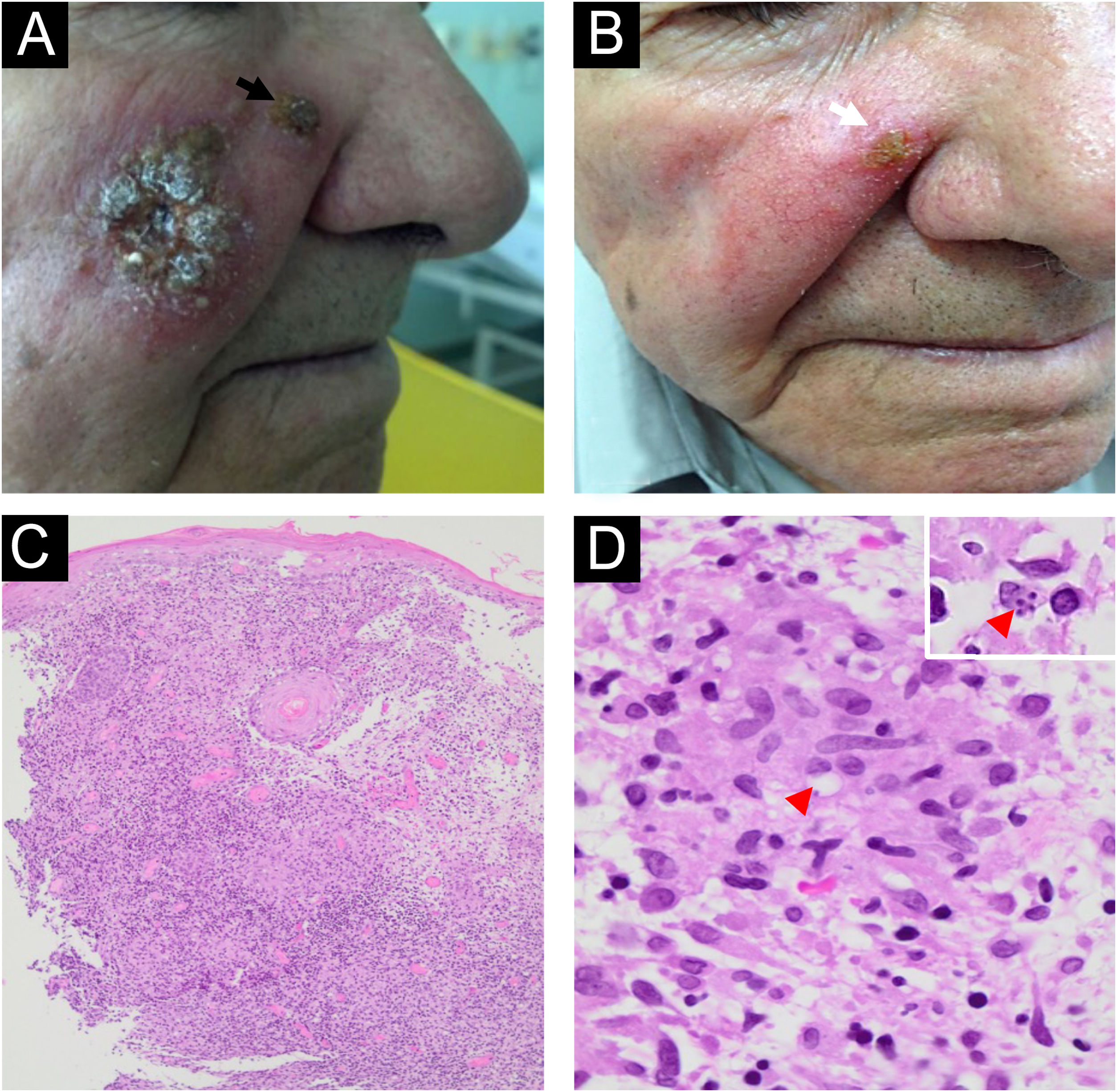
Caso 2: Paciente do sexo masculino, de 73 anos, residente em Serra Azul/SP, apresentava placa infiltrativa de pequenas úlceras e crostas na região bucinadora direita com duração de 20 dias (fig. 2A) sem qualquer linfadenopatia. O paciente tinha insuficiência renal crônica, insuficiência cardíaca congestiva e câncer de próstata. A histopatologia da biopsia de pele mostrou HPE, infiltrado inflamatório dérmico granulomatoso com células plasmáticas e raras formas amastigotas no interior dos monócitos (fig. 2C‐D). A presença de Leishmania Viannia braziliensis foi identificada por PCR‐RT, corroborando o diagnóstico de LC. O teste cutâneo de Montenegro resultou em 7mm de induração. Após melhora com 1,5g de anfotericina lipossomal, lesão persistente na borda da cicatriz (fig. 2B) foi tratada com um ciclo de criocirurgia de sonda aberta. Nenhuma recorrência foi detectada após seis anos de seguimento.
Caso 2. (A) Placa infiltrada com pequenas úlceras e crostas na região malar direita e lesão satélite na borda nasal (seta preta). (B) O paciente apresentou melhora satisfatória com 1,5g de anfotericina lipossomal. Lesão remanescente (seta branca) foi tratada com criocirurgia de sonda aberta. (C) Histopatologia mostrando hiperplasia pseudoepiteliomatosa e infiltrado granulomatoso na derme (Hematoxilina & eosina, 40×). (D) Raras estruturas ovoides no interior de macrófagos sugerindo formas amastigotas podem ser observadas (ponta de seta vermelha; Hematoxilina & eosina, 400×). A inserção (canto superior direito) mostra quatro formas amastigotas dentro de um macrófago.
O diagnóstico diferencial clínico da LC é desafiador, pois pode mimetizar processos infecciosos como furúnculos, ectima, tuberculose, sífilis, hanseníase, micoses profundas e neoplasias malignas de pele.8 Além de as lesões clínicas desses dois pacientes aparecerem em áreas expostas ao sol, o principal fator de confusão no exame histopatológico é a HPE, que pode levar ao diagnóstico errôneo de CEC.6 A HPE resulta da irritação crônica da pele e pode ser observada nos exames histopatológicos de todos os diagnósticos diferenciais acima.4,6,8 Mitose em células epiteliais, pérolas de queratina e HPE também podem ser observados no exame histopatológico de biopsia de LC,4,6 causando confusão com CEC. Quando a HPE está presente, outras características, como o infiltrado celular, devem ser consideradas na avaliação histopatológica diferencial entre LC e CEC.6
Os exames laboratoriais são importantes para identificar casos atípicos e/ou crônicos de LC. No entanto, é difícil obter diagnóstico etiológico definitivo, pois a detecção do parasita na lesão às vezes é complicada.9 Aqui, ambos os pacientes apresentavam epidemiologia positiva para leishmaniose tegumentar, residiam em região endêmica, frequentavam fazenda e tinham hábito de pesca em margens de rios. Além disso, um teste cutâneo de Montenegro indeterminado/positivo reforçõu a suspeita clínica de LC. De importância para o diagnóstico etiológico da leishmaniose, o segundo paciente apresentou formas amastigotas na biopsia, e a PCR confirmou a presença de Leishmania Viannia braziliensis nos dois casos.9
O diagnóstico e o tratamento da leishmaniose são desafiadores em idosos em virtude de características específicas de saúde: comprometimento do sistema imunológico, alterações hormonais, negligência em relação à doença e no tratamento, consumo irregular de múltiplos medicamentos, comorbidades e apresentações atípicas da doença.1 A paciente do sexo feminino apresentava quatro lesões e adenomegalia regional, e ambos os pacientes apresentavam comorbidades, particularidades observadas em idosos. A anfotericina lipossomal é o primeiro medicamento preconizado pelo Ministério da Saúde do Brasil para tratamento de LC em pacientes com mais de 50 anos.10 Felizmente, ambos os pacientes responderam bem ao tratamento.
Alguns outros aspectos podem ser mencionados: a descrição do CEC em cicatrizes de LC, a associação de CEC e LC na mesma amostra de tecido e, mais especificamente, o parasita leishmania tem sido discutido como promotor de câncer em hospedeiros imunocomprometidos.11
Desse modo, a descrição desses dois casos de LC em pele exposta ao sol de pacientes idosos tem por objetivo despertar a atenção dos especialistas que atendem pacientes com LC e CEC.
Suporte financeiroNenhum.
Contribuição dos autoresAna Maria Roselino: Concepção e planejamento do estudo; levantamento dos dados e análise e interpretação dos dados; redação do artigo e revisão crítica do conteúdo intelectual; participação intelectual em conduta propedêutica e/ou terapêutica; participação efetiva na orientação da pesquisa; revisão crítica da literatura e aprovação final da versão do manuscrito.
Roberto Bueno‐Filho: Levantamento dos dados e análise e interpretação dos dados; redação do artigo e revisão crítica do conteúdo intelectual; participação intelectual em conduta propedêutica e/ou terapêutica; revisão crítica da literatura e aprovação final da versão do manuscrito.
Juliana Idalgo Feres: Levantamento dos dados e análise e interpretação dos dados; redação do artigo e revisão crítica do conteúdo intelectual; revisão crítica da literatura e aprovação final da versão do manuscrito.
Natália de Paula: Levantamento dos dados e análise e interpretação dos dados; aprovação final da versão do manuscrito.
Sebastião Antonio de Barros Júnior: Levantamento dos dados e análise e interpretação dos dados; aprovação final da versão do manuscrito.
Conflito de interessesNenhum.
Os autores agradecem à equipe da Divisão de Dermatologia do Hospital Universitário da Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo pela excelência no atendimento aos pacientes.
Como citar este artigo: Bueno Filho R, Feres JI, de Paula N, Barros Júnior AS, Roselino AM. Cutaneous leishmaniasis on the malar region suggesting squamous cell carcinoma in two elderly patients. An Bras Dermatol. 2024;99:472–5.
Trabalho realizado no Hospital Universitário, Divisão de Dermatologia; Laboratório da Divisão de Dermatologia; e Departamento de Patologia, Faculdade de Medicina, Universidade de São Paulo, Ribeirão Preto, SP, Brasil.