Em 1984, Andersen et al.1 relataram três pacientes que desenvolveram lesões eritematosas na região glútea, face interna das coxas e axilas, sem sintomatologia geral associada e expostos sistemicamente a alérgenos aos quais apresentavam prévia sensibilização de contato. Por analogia das lesões ao aspecto morfológico glúteo dos babuínos (Papio papio), sugeriram a denominação de síndrome de baboon (SB) a esses casos.1 Hausermann et al., em 2004, propuseram a denominação symetrical drug‐related intertriginous and flexural exanthema (SDRIFE) para casos de sensibilização sistêmica a fármacos, sem exposição tópica, clinicamente idênticas à SB, e ressaltaram a ausência de sinais e sintomas sistêmicos associados.2
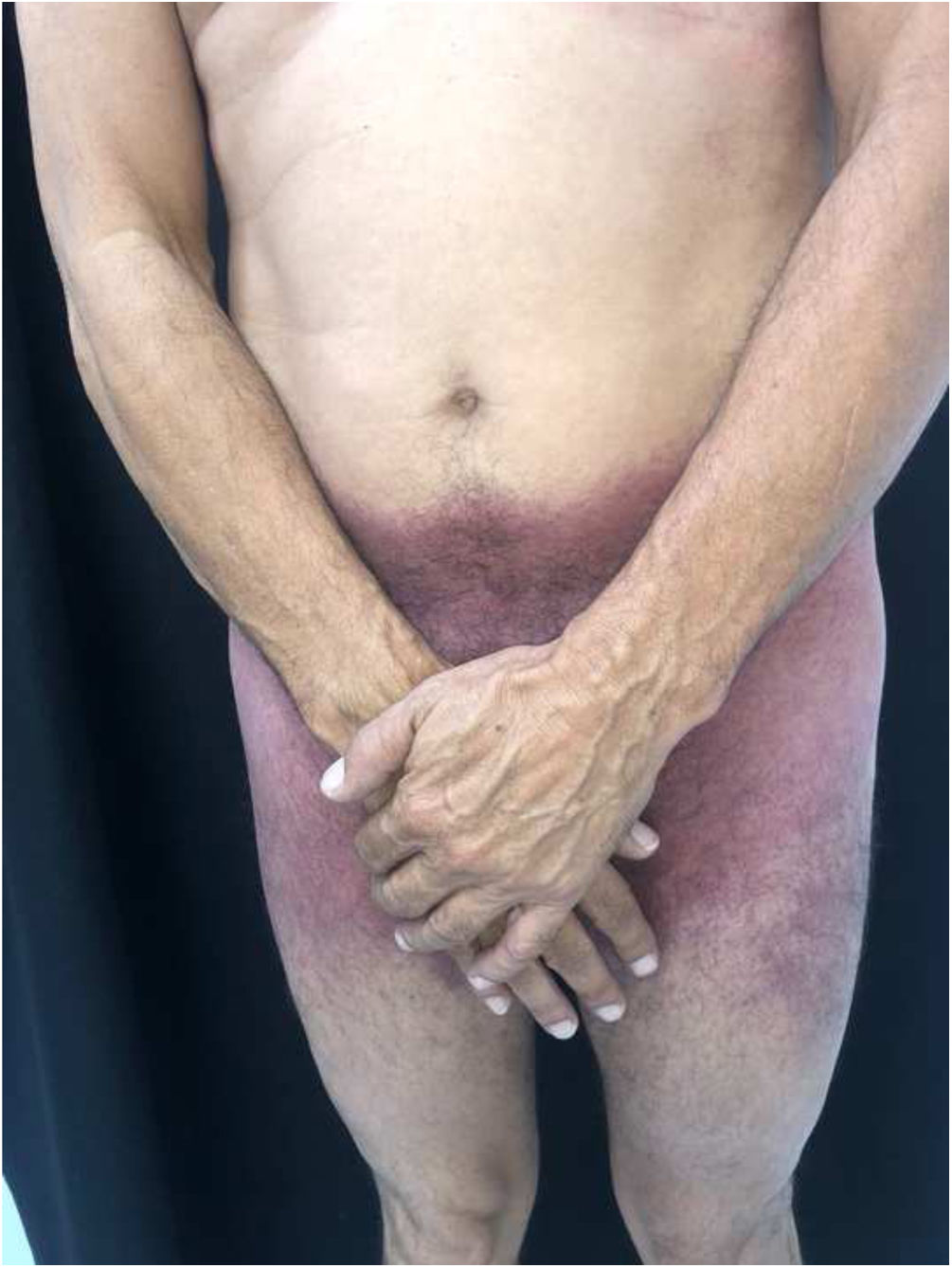
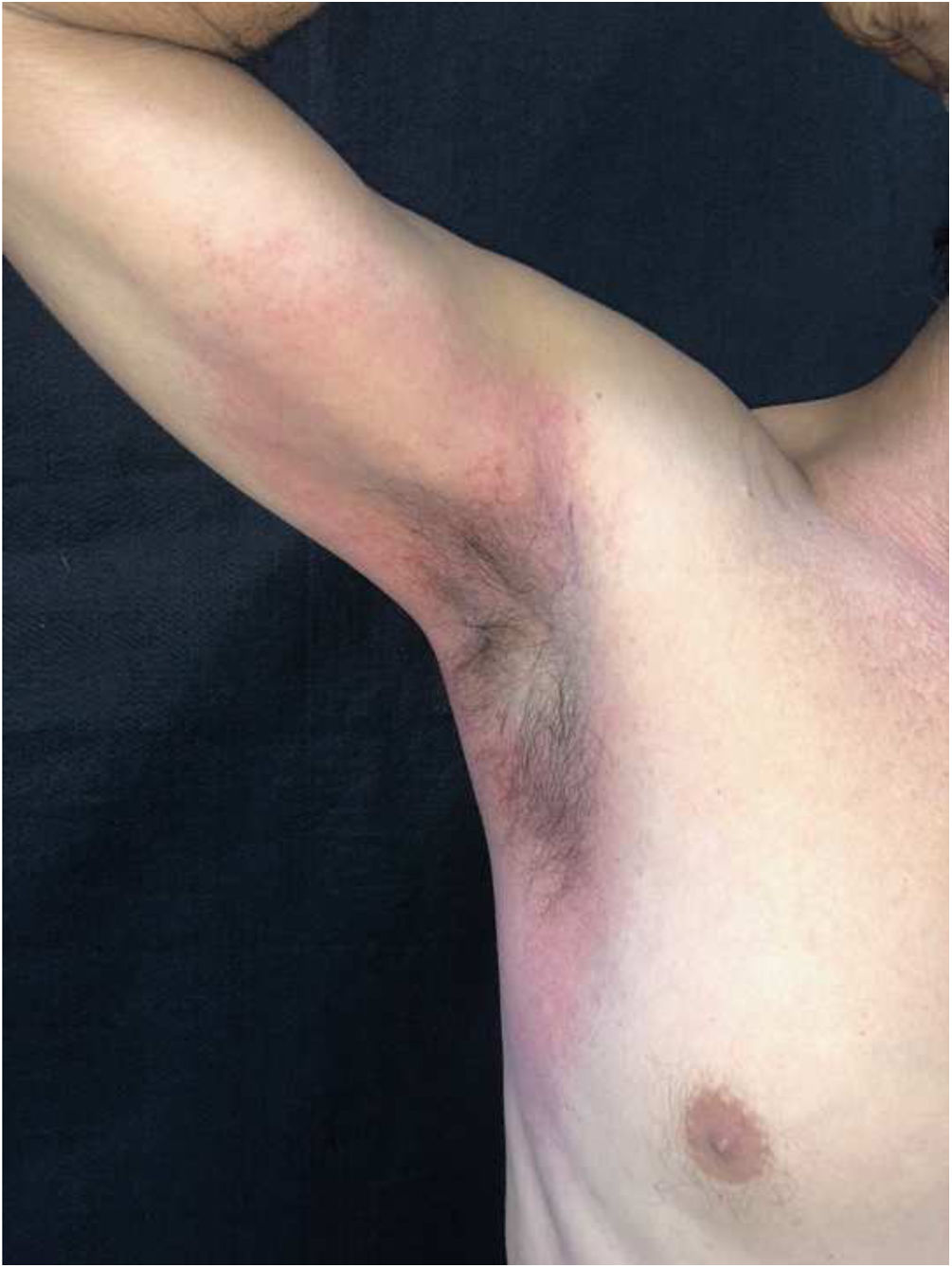
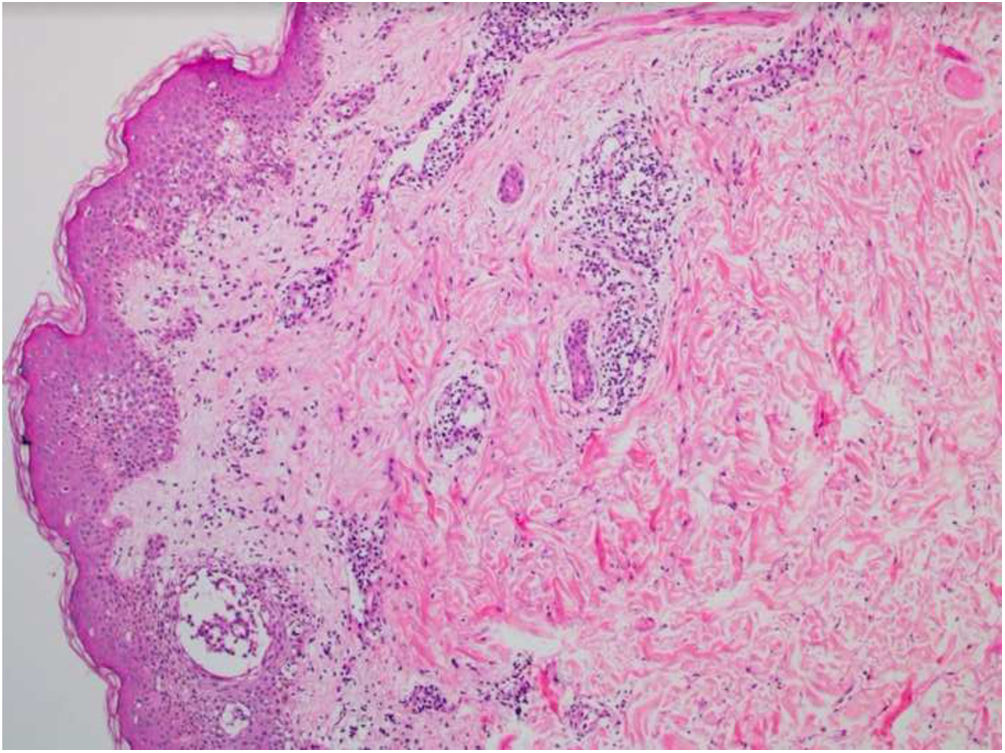
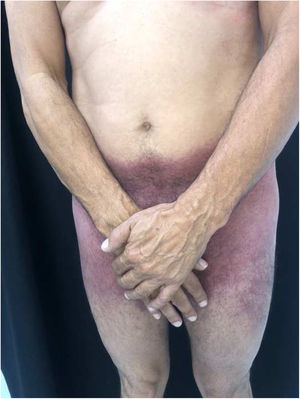
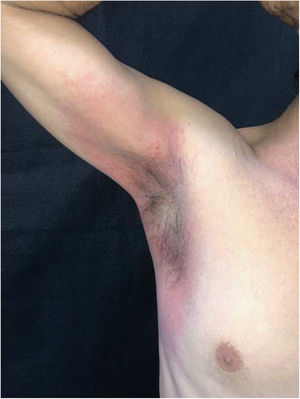
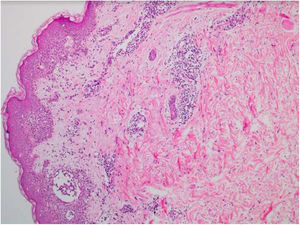
Relatamos paciente do sexo masculino, 56 anos de idade, com lesões na região inguinal e axilar, pouco pruriginosas e não associadas a outros sintomas sistêmicos. Referia uso exclusivo de paracetamol há dois dias e quadro idêntico ao atual em exposições prévias. Ao exame, observaram‐se lesões eritemato‐vinhosas, bem delimitadas, sem sinais de escoriação, localização bilateral e simétrica nas regiões axilares, inguinocrurais, glútea, face lateral das coxas incluindo região poplítea (figs. 1 e 2). O exame histopatológico de biópsia de lesão axilar evidenciou epiderme com espongiose discreta, infiltrado dérmico, linfo‐histiocitário, perivascular moderado e vasodilatação. Ausência de queratinócitos necróticos e de derrame pigmenta afastaram eritema pigmentar fixo (fig. 3).
Portanto, os dados da história clínica, dermatológicos e histológicos, permitiram o diagnóstico de SDRIFE associada ao paracetamol. As lesões desapareceram em poucas semanas após suspensão do fármaco e uso de corticoide tópico.
Em 2011, Miyahara et al.3 propuseram classificação da SB em quatro subtipos: 1) SB clássica, resultante de sensibilização por alérgenos de contato e desencadeada por exposição sistêmica aos mesmos; 2) SB induzida por contato com fármacos, desencadeada por absorção após reexposição cutânea; 3) SB induzida por sensibilização sistêmica e quadro desencadeado por exposição cutânea ao fármaco; e 4) SDRIFE, que corresponde à sensibilização sistêmica e manifestação quando da reexposição sistêmica, excluindo‐se alérgenos de contato.2,3 Clinicamente, o SDRIFE caracteriza‐se por exantema simétrico na área glútea, interglútea e inguinal, além do envolvimento de pelo menos uma área intertriginosa e flexural como axilar, cubital e poplítea e considerada manifestação infrequente e benigna de reação de hipersensibilidade com ausência de sintomas sistêmicos. O início é de horas a dois dias após exposição ao agente causal. As medicações mais relacionadas são os beta lactâmicos, em particular a amoxicilina, sulfamídicos, anti‐inflamatórios, barbitúricos, tetraciclinas e carbamazepina. Na literatura, há somente dois casos relatados de SDRIFE associados ao uso de paracetamol.4,5
A patogênese não é completamente compreendida, mas, como na dermatite alérgica de contato, o quadro sugere reação de hipersensibilidade tardia mediada por células T. A maior densidade de glândulas sudoríparas écrinas nas regiões de dobras explicaria sua manifestação restrita ou predominante às localizações intertriginosas, onde a excreção do fármaco sensibilizante precipitaria a dermatose. O tratamento implica na suspeição e interrupção dos fármacos em uso. Os corticoides de uso tópico ou sistêmico podem acelerar a resolução. Relatos de casos e identificação do fármaco desencadeante são úteis do ponto de vista didático e epidemiológico.
Suporte financeiroNenhum.
Contribuição dos autoresJoana Alexandria Ferreira Dias: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; revisão crítica da literatura.
Luana Moraes Campos: Aprovação da versão final do manuscrito; revisão crítica do manuscrito.
Juliano Vilaverde Schmitt: Aprovação da versão final do manuscrito; obtenção, análise e interpretação dos dados; revisão crítica do manuscrito.
Sílvio Alencar Marques: Aprovação da versão final do manuscrito; elaboração e redação do manuscrito; revisão crítica da literatura; revisão crítica do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Dias JAF, Campos LM, Schimitt JV, Marques SA. Symmetrical intertriginous and flexural exanthema related to the use of paracetamol. An Bras Dermatol. 2021;96:646–7.
Trabalho realizado na Faculdade de Medicina, Universidade Estadual Paulista, Botucatu, SP, Brasil.