Em ambientes hospitalares, a dermatologia pode oferecer suporte clínico significante para o diagnóstico e o tratamento das doenças cutâneas, reduzindo sua morbimortalidade. Assim, o estudo teve como objetivo analisar o perfil dos encaminhamentos e consultas realizados pelo Serviço de Dermatologia da Santa Casa de Misericórdia de Porto Alegre no período de agosto de 2018 a janeiro de 2020.
MétodosEste estudo é descritivo, quantitativo e retrospectivo, tendo sido realizado por meio de coleta de dados e revisão de prontuários e encaminhamentos médicos. As variáveis incluídas foram dados clínicos dos encaminhamentos, perfil dos pacientes internados, diagnósticos dermatológicos, exames complementares, conduta terapêutica e seguimentos recomendados.
ResultadosForam analisados 1.020 encaminhamentos, que resultaram em 641 consultas (328 homens, 313 mulheres). Os grupos de doenças cutâneas mais prevalentes foram dermatite e eczema (33,1%) e outras doenças infecciosas de pele (21,8%), enquanto os CID‐10 mais frequentes foram erupções medicamentosas – L27 (9,9%) e outras e dermatite não especificada – L30 (6,6%). Os corticoides foram o tratamento recomendado mais sugerido (27,7%), seguidos por antifúngicos (13,1%). Alta da consulta (44%) e seguimento ambulatorial na Dermatologia (27%) foram as propostas de encerramento das consultas mais frequentes.
Limitações do estudoDentre as limitações do estudo, destacamos seu caráter retrospectivo, com análise de dados com base em encaminhamentos e registros em prontuários médicos, que podem apresentar informações imprecisas ou incompletas. Além disso, o estudo pode apresentar certo grau de subjetividade em virtude do processo de revisão e interpretação realizado pelos pesquisadores. Entretanto, a definição de critérios objetivos com base em estudos anteriores atenua esse possível viés. Além disso, considerando que as equipes de Dermatologia são compostas por dermatologista preceptor e médicos residentes, os diagnósticos estabelecidos não foram submetidos à verificação de terceiros, exceto nos casos de biopsias e culturas de pele. Assim, a experiência e as competências dos profissionais podem ter influenciado os diagnósticos dermatológicos estabelecidos.
ConclusõesEsses achados reforçam a importância da Dermatologia na assistência hospitalar, contribuindo para o manejo de uma ampla gama de afecções da pele.
Doenças cutâneas afetam milhões de pessoas em todo o mundo e representam 15% a 30% dos atendimentos ambulatoriais nos sistemas de saúde.1–3 No ambiente hospitalar, as dermatoses também apresentam alta prevalência, representando significante causa de morbidade e potencial risco à vida, principalmente pela maior vulnerabilidade dos pacientes hospitalizados.1,4,5 Um estudo sobre hospitalizações nos Estados Unidos demonstrou que doenças dermatológicas primárias são responsáveis por 0,47% da mortalidade hospitalar, podendo chegar a 3,29% de mortalidade quando associadas a complicações da hospitalização.6
As dermatoses no ambiente hospitalar têm ampla variedade de apresentações clínicas, como doenças cutâneas primárias, manifestações secundárias de doenças sistêmicas ou em decorrência do atendimento hospitalar, que podem ser denominadas doenças cutâneas terciárias.4,7 Independentemente de sua apresentação clínica, o diagnóstico e tratamento apropriados são os principais objetivos no manejo desses casos, considerando sua alta prevalência, morbidade e mortalidade.7–9
Entretanto, as doenças cutâneas são frequentemente identificadas e tratadas por profissionais não dermatologistas, especialmente internistas e/ou clínicos gerais, que na maioria dos casos tendem a demonstrar algum grau de dificuldade na interpretação das lesões cutâneas. Assim, muitas vezes estabelecem diagnósticos imprecisos, tanto para lesões localizadas quanto generalizadas, propondo tratamentos inadequados.8,10,11 Considerando a prevalência e o risco potencial das doenças cutâneas para pacientes internados e seu impacto na economia dos sistemas de saúde,6–9 enfatizamos a importância dos dermatologistas na assistência hospitalar, considerando que esses especialistas têm o conhecimento e as habilidades necessárias para abordar esses casos clínicos de maneira adequada.10
Em ambientes hospitalares, o atendimento do dermatologista geralmente ocorre como consulta por encaminhamento de outras equipes médicas, visando esclarecer diagnósticos e/ou obter recomendações terapêuticas para doenças cutâneas.12 Considerando a atuação do dermatologista em contexto hospitalar, bem como a carga das dermatoses hospitalares, torna‐se fundamental compreender o perfil nosológico das doenças cutâneas hospitalares e o perfil das consultas dermatológicas. Portanto, este estudo tem como objetivo analisar o perfil dos atendimentos dermatológicos no hospital universitário terciário da Santa Casa de Misericórdia de Porto Alegre (RS, Brasil).
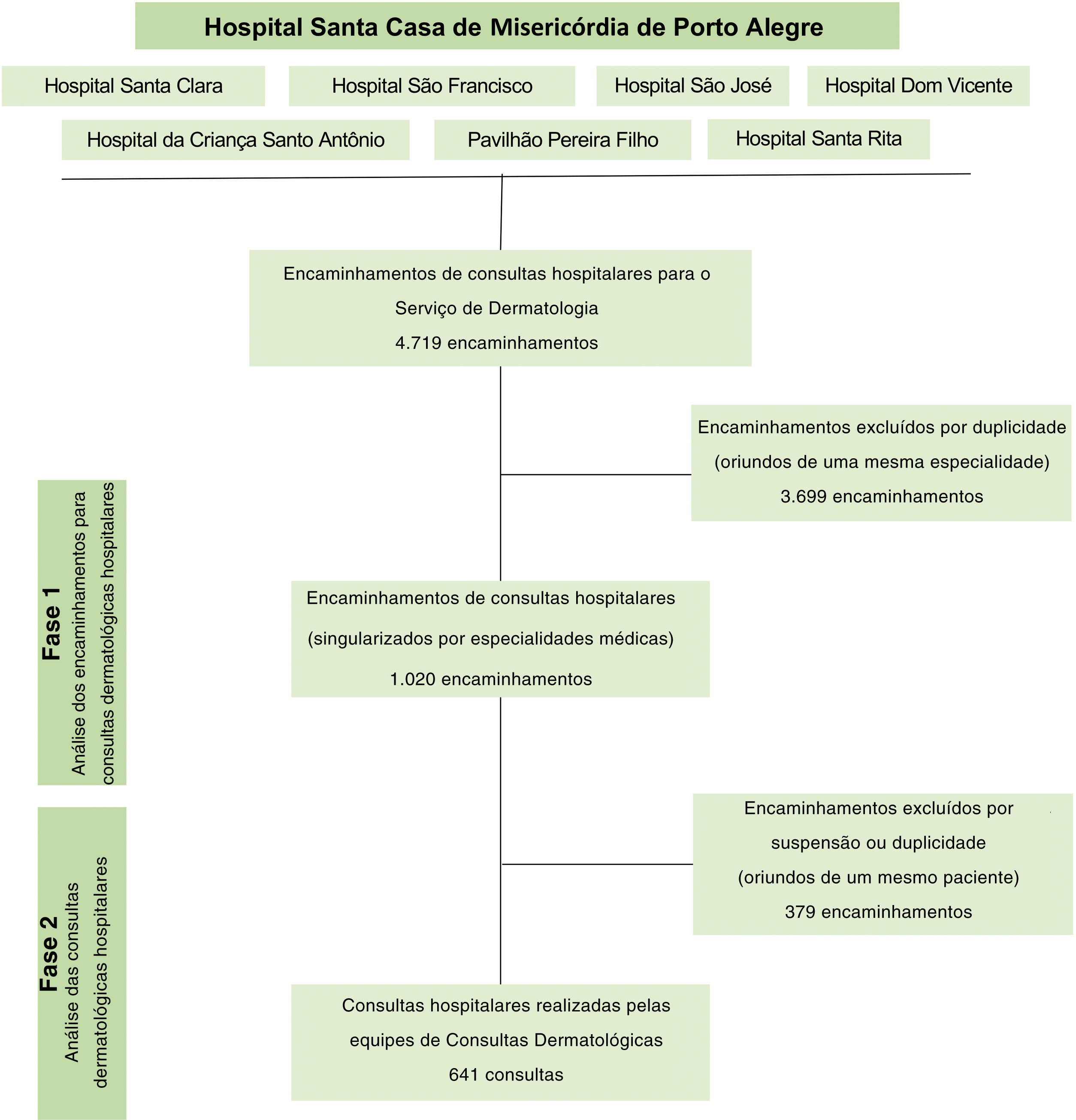
MétodosLocal do estudoO complexo hospitalar da Santa Casa de Misericórdia de Porto Alegre é formado por sete hospitais em sua sede principal: Hospital Santa Clara, para atendimento de adultos; Hospital da Criança Santo Antônio, que oferece atendimento pediátrico, e outros cinco hospitais especializados em cardiologia (Hospital São Francisco), neurologia e neurocirurgia (Hospital São José), pneumologia (Pavilhão Pereira Filho), oncologia (Hospital Santa Rita) e transplantes (Hospital Dom Vicente Scherer).13 A instituição presta assistência de saúde para o sistema público de saúde (Sistema Único de Saúde – SUS), que representa 73% do total de pacientes, e para o sistema de saúde suplementar (planos de saúde e atendimentos privados), correspondendo aos demais 27%.13
O Serviço de Dermatologia é composto por mais de 40 dermatologistas, dois programas de Pós‐graduação (Programa de Residência Médica em Dermatologia e Curso de Especialização em Dermatologia) e dois programas de bolsas de estudo (Dermatologia Cirúrgica e Dermatologia Cosmiátrica). O serviço desenvolve uma extensa gama de atividades assistenciais, como consultas ambulatoriais, cirurgias e procedimentos cosmiátricos, e consultas de pacientes internados em todos os setores do complexo hospitalar.13
Desenho do estudo, coleta e processamento de dadosEste estudo descritivo e observacional foi realizado a partir de análise retrospectiva dos encaminhamentos hospitalares e consultas do Serviço de Dermatologia da Santa Casa de Porto Alegre no período de 1° de agosto de 2018 a 31 de janeiro de 2020. A pesquisa foi desenvolvida em duas fases: análise dos encaminhamentos de consultas dermatológicas hospitalares (fase 1) e análise das consultas dermatológicas hospitalares (fase 2). No período de maio a dezembro de 2021, foi realizada a coleta de dados por meio da revisão de prontuários e banco de dados, utilizando como fonte de dados o sistema de informações da instituição (Tasy®). A figura 1 representa o fluxograma dos métodos de pesquisa.
A partir da coleta inicial de dados, foram identificados 4.719 encaminhamentos de consultas dermatológicas, que foram analisados preliminarmente, eliminando encaminhamentos duplicados de uma mesma especialidade médica (fase 1). Esses critérios foram adotados em virtude do grande número de encaminhamentos repetidos por engano ou das prescrições médicas duplicadas. Assim, foram analisados os encaminhamentos de consultas e seus respectivos prontuários médicos, retirando encaminhamentos simultâneos de diferentes especialidades para um mesmo paciente, bem como consultas que não ocorreram por suspensão ou perda (fase 2). Assim, o objetivo do estudo foi identificar as consultas efetivamente realizadas pela equipe da Dermatologia.
Com base em estudo semelhante relatado por Huang e Chong,8 o conjunto de variáveis foi organizado em dois grupos: perfil dos encaminhamentos, setor hospitalar de origem, especialidade médica de encaminhamento, idade e sexo do paciente, dados clínicos e hipótese diagnóstica relatada pelas equipes assistentes; e perfil das consultas dermatológicas, descrição semiológica, exames complementares recomendados, diagnósticos dermatológicos, recomendações terapêuticas e seguimentos propostos.
Em relação aos dados clínicos relatados nos encaminhamentos, foram consideradas quatro variáveis clínicas essenciais: morfologia das lesões cutâneas, distribuição das lesões cutâneas, tempo de evolução clínica e hipótese diagnóstica ou objetivo do encaminhamento. Para sistematizar e padronizar a análise dos prontuários, os diagnósticos dos dermatologistas foram classificados em categorias e grupos de acordo com a Classificação Internacional de Doenças (CID‐10). Além disso, para mensurar o efeito das consultas dermatológicas, foram incluídos dados do total de internações no complexo hospitalar e seus respectivos diagnósticos dermatológicos CIDs no período abrangido pelo estudo.
Sobre as recomendações de seguimento, foram considerados “seguimento ambulatorial” as consultas dermatológicas cuja duração do atendimento de Dermatologia foi igual ou inferior a sete dias e com recomendação de seguimento ambulatorial após o término. Por outro lado, “internação+seguimento ambulatorial” incluiu as consultas cujo tempo de atendimento dermatológico foi superior a sete dias e com recomendação de seguimento ambulatorial após o término. O parâmetro de corte de sete dias foi definido pelos autores com base em achados de estudos anteriores,14,15 que revelaram médias de tempo de hospitalização por afecções dermatológicas variando de três a dez dias, destacando‐se levantamento feito por Orozco et al.,16 que revelou que cerca de 90% das internações dermatológicas duraram menos de sete dias.
As variáveis categóricas e numéricas foram analisadas de maneira descritiva, representadas pelas medidas de dispersão, frequências absolutas e relativas. A análise comparativa entre os grupos de variáveis adotou o teste qui‐quadrado (X2), considerando o valor de p ≤ 5% como estatisticamente significante. Utilizou‐se o software IBM SPSS Statistics 23 para a análise estatística dos dados.
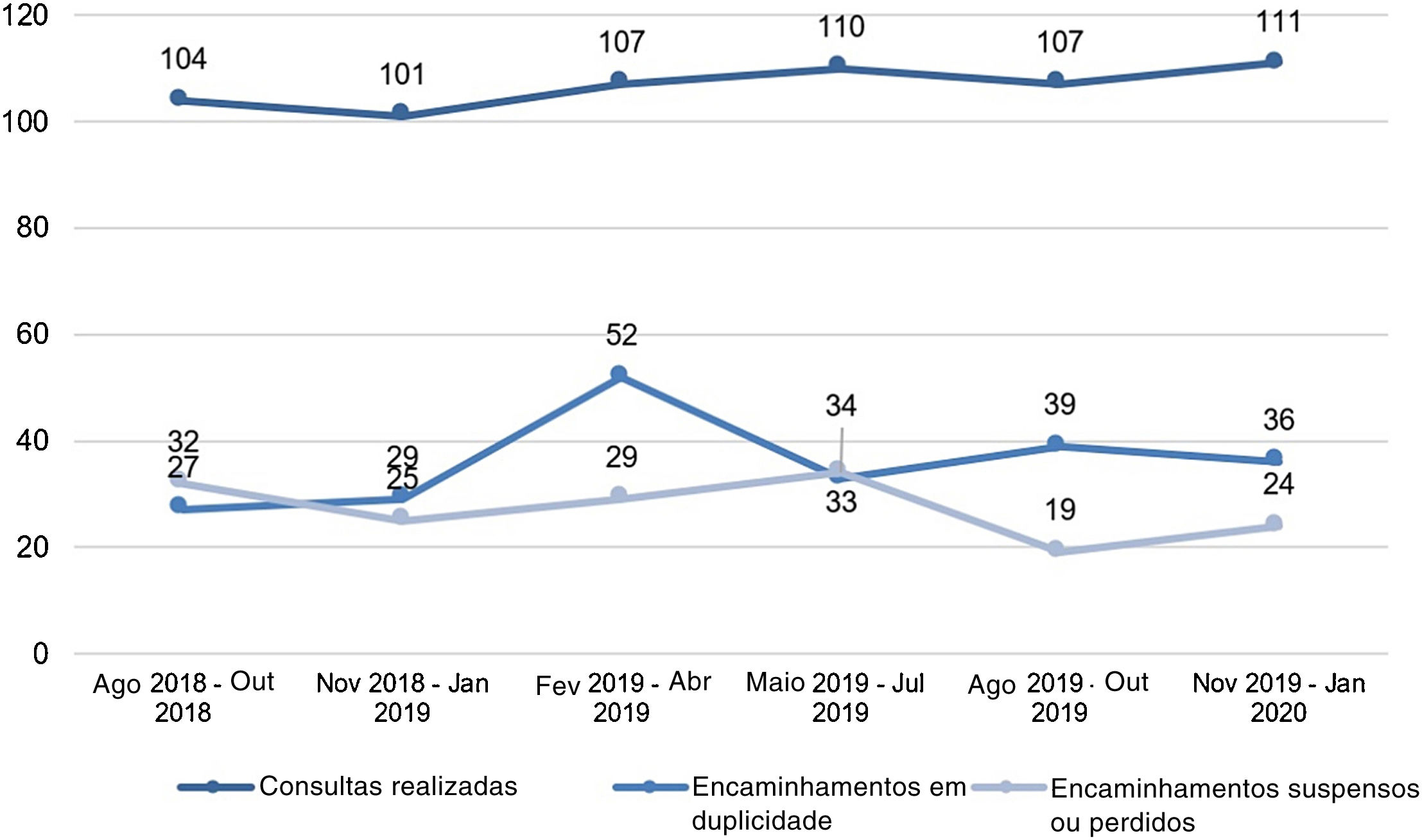
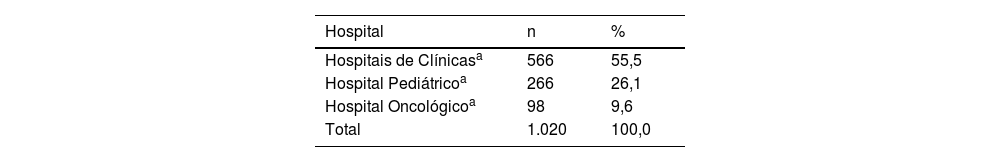
ResultadosNo período de 18 meses, foram identificadas 70.255 internações no complexo hospitalar Santa Casa de Porto Alegre. Dentre esses, houve 3.467 diagnósticos dermatológicos CIDs, cerca de um em cada 20 hospitalizações. Em relação aos encaminhamentos para consultas, foram feitos 1.020 encaminhamentos ao Serviço de Dermatologia para consultas hospitalares. A média mensal foi de 56,6 encaminhamentos, com destaque para o trimestre fevereiro‐abril/2019, com 188 encaminhamentos (fig. 2).
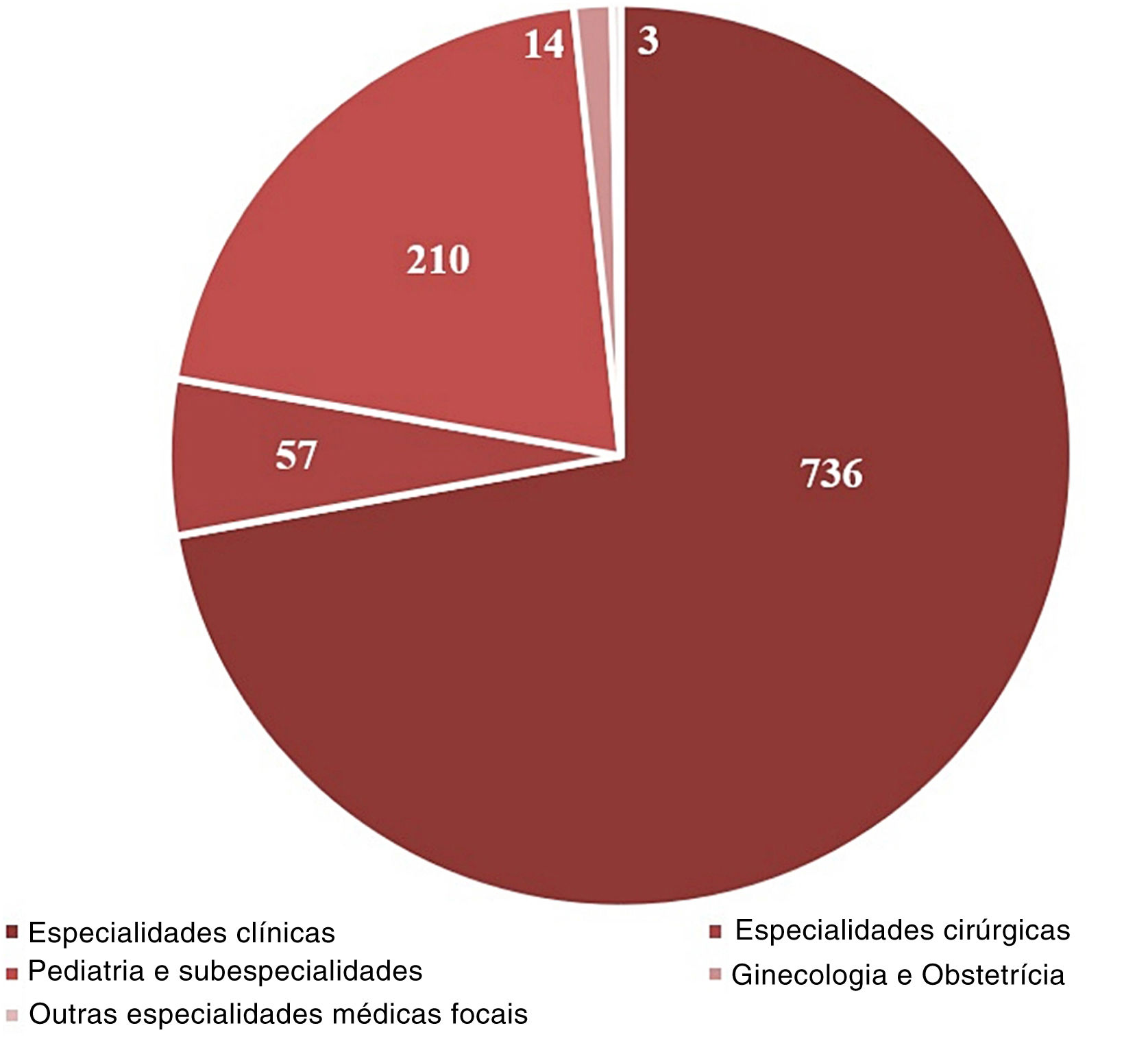
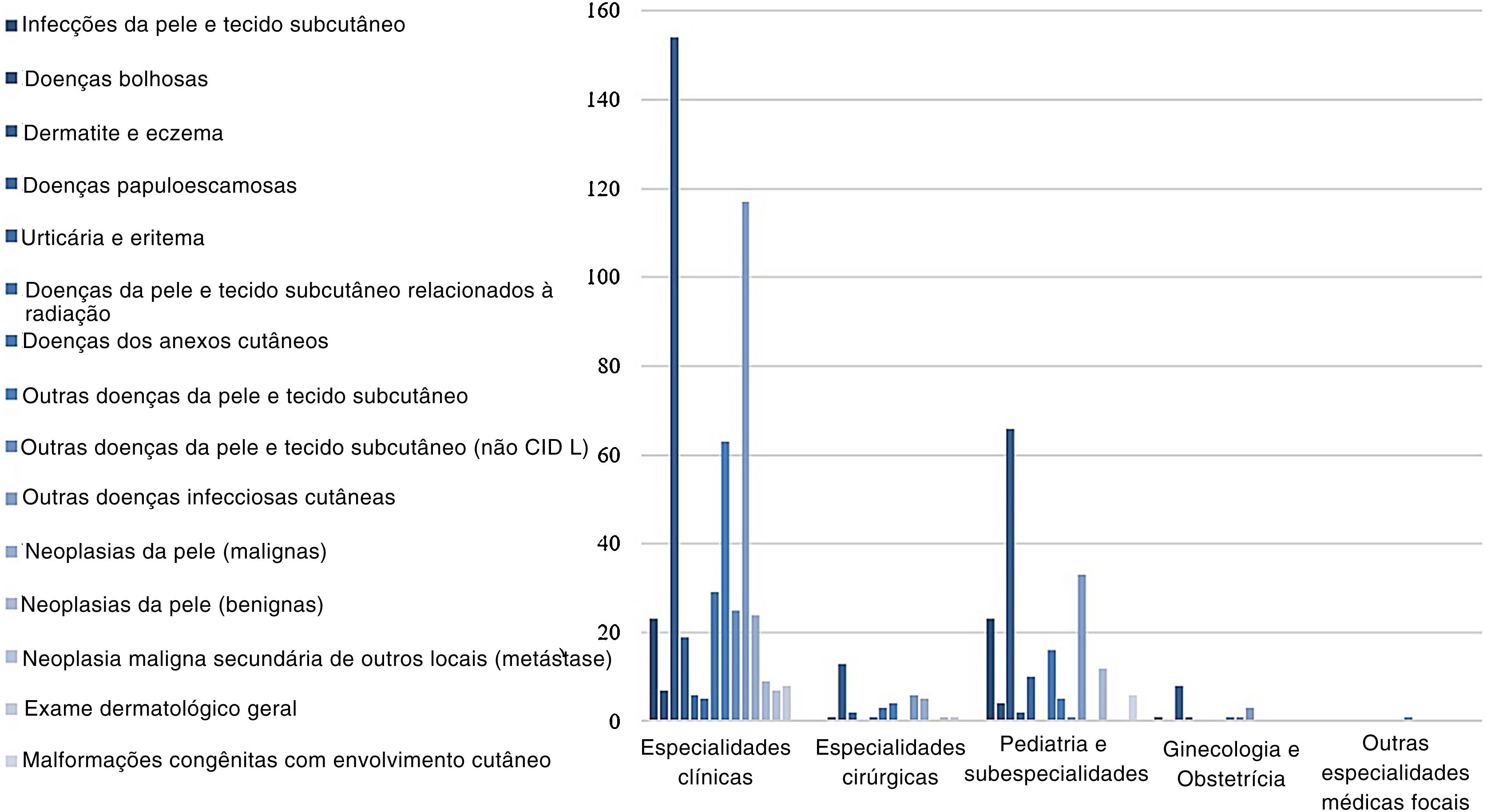
O setor da Enfermaria Clínica e as hospitalizações por convênios foram os que mais produziram encaminhamentos, 51,7% e 47,2%, respectivamente (tabela 1). As especialidades médicas com maior procura de consultas dermatológicas foram Clínica Médica (25,2%), Pediatria (19%) e Pneumologia (8%), enquanto Especialidades clínicas e Pediatria e subespecialidades foram as principais áreas médicas dos encaminhamentos, com 72% e 21% respectivamente (fig. 3).
Perfil de encaminhamentos para consultas dermatológicas hospitalares
| Hospital | n | % |
|---|---|---|
| Hospitais de Clínicasa | 566 | 55,5 |
| Hospital Pediátricoa | 266 | 26,1 |
| Hospital Oncológicoa | 98 | 9,6 |
| Total | 1.020 | 100,0 |
| Setor hospitalar | n | % |
|---|---|---|
| Enfermaria clínica | 527 | 51,7 |
| Centro cirúrgico | 79 | 7,7 |
| Enfermaria pediátrica | 257 | 25,2 |
| Emergência adulto | 63 | 6,2 |
| UTI pediátrica | 17 | 1,7 |
| UTI adulto | 69 | 6,8 |
| Enfermaria obstétrica | 8 | 0,8 |
| Total | 1020 | 100,0 |
| Natureza do setor | n | % |
|---|---|---|
| Sistema público de saúde | 417 | 40,9 |
| Sistema privado de saúde | 481 | 47,2 |
| Misto | 122 | 12,0 |
| Total | 1.020 | 100,0 |
| Distribuiçãob | |
|---|---|
| Média mensal | 56,6 encaminhamentos |
| Mínimo (mensal) | 43 encaminhamentos |
| Máximo (mensal) | 70 encaminhamentos |
| Média diária | 1,8 encaminhamentos |
Hospitais de Clínicas: Hospital Santa Clara (HSC), Hospital São Francisco (HSC), Pavilhão Pereira Filho (PPF), Hospital Dom Vicente Scherer (HDVS), Pediatric Hospital: Hospital da Criança Santo Antônio (HCSA), Hospital Oncológico: Hospital Santa Rita (HSR).
Os valores referem‐se a encaminhamentos de consultas dermatológicas hospitalares, singularizadas por especialidade e por hospitalização.
**Os valores e percentuais referem‐se às variáveis, analisadas individualmente, em relação a um total de 1.020 encaminhamentos para consultas dermatológicas hospitalares.
Em relação aos dados clínicos, cerca de metade dos encaminhamentos das equipes assistenciais não registrou nenhuma informação sobre as condições dermatológicas dos pacientes, e apenas 5,2% relataram os quatro dados clínicos considerados pelos critérios da pesquisa. A localização das lesões cutâneas foi o dado clínico mais relatado (43,1%), enquanto o tempo de evolução clínica foi o menos relatado (10,8%). Apenas 28,5% (291/1.020) dos encaminhamentos indicaram hipóteses diagnósticas, o que representa 199 registros, excluindo as duplicidades. As hipóteses diagnósticas relatadas pelas equipes de encaminhamento concordaram com os diagnósticos estabelecidos pela equipe da Dermatologia em 61,8% (123/199) dos casos.
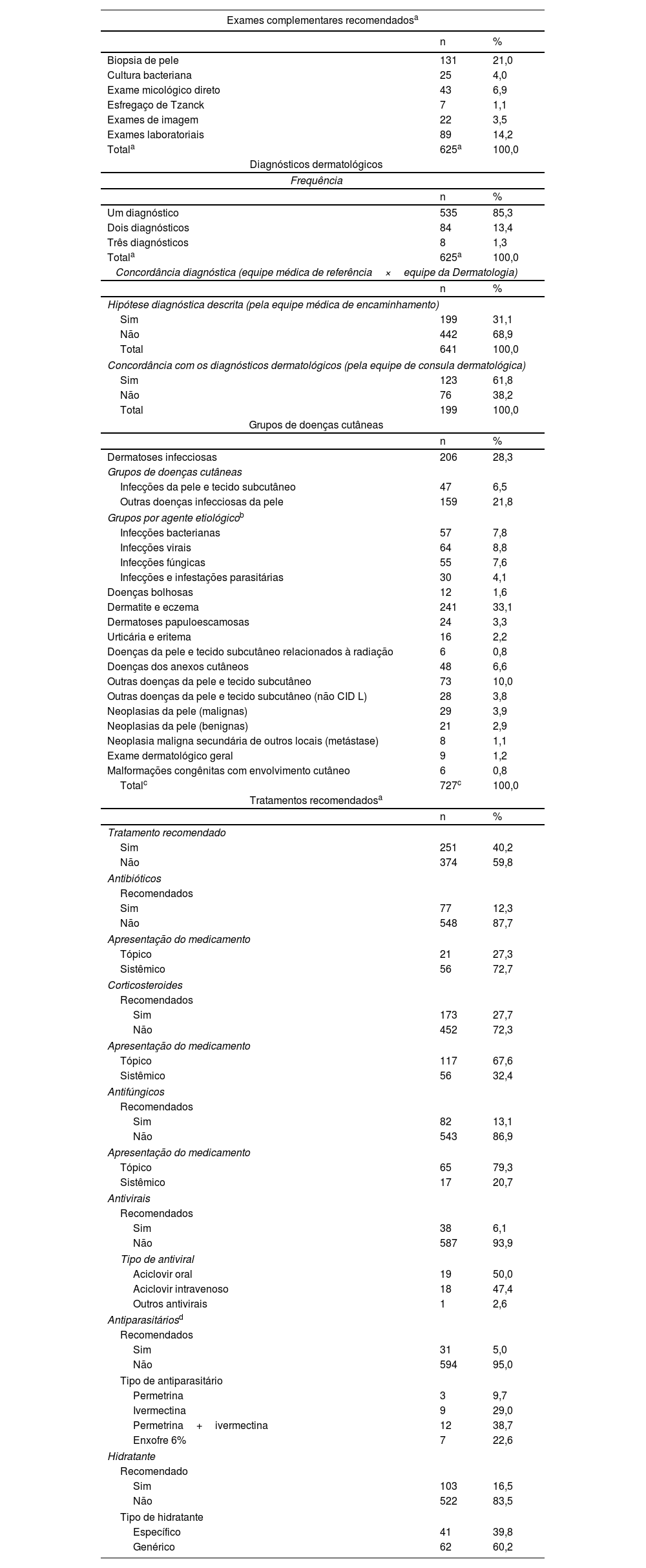
Após análise preliminar e exclusão dos registros duplicados, foram observadas 641 consultas dermatológicas hospitalares, com média de 35,6 por mês, a maioria com tempo de resposta inferior a 24 horas. A equipe da Dermatologia estabeleceu 727 diagnósticos dermatológicos, classificados em 15 grupos de dermatoses de acordo com a CID‐10. A maioria das avaliações resultou em apenas um diagnóstico nosológico (85,3%), com número máximo de três diagnósticos (1,3%; tabela 2).
Perfil de pacientes hospitalizados com diagnósticos dermatológicos e consultas dermatológicas hospitalares
| Exames complementares recomendadosa | ||
|---|---|---|
| n | % | |
| Biopsia de pele | 131 | 21,0 |
| Cultura bacteriana | 25 | 4,0 |
| Exame micológico direto | 43 | 6,9 |
| Esfregaço de Tzanck | 7 | 1,1 |
| Exames de imagem | 22 | 3,5 |
| Exames laboratoriais | 89 | 14,2 |
| Totala | 625a | 100,0 |
| Diagnósticos dermatológicos | ||
| Frequência | ||
| n | % | |
| Um diagnóstico | 535 | 85,3 |
| Dois diagnósticos | 84 | 13,4 |
| Três diagnósticos | 8 | 1,3 |
| Totala | 625a | 100,0 |
| Concordância diagnóstica (equipe médica de referência×equipe da Dermatologia) | ||
| n | % | |
| Hipótese diagnóstica descrita (pela equipe médica de encaminhamento) | ||
| Sim | 199 | 31,1 |
| Não | 442 | 68,9 |
| Total | 641 | 100,0 |
| Concordância com os diagnósticos dermatológicos (pela equipe de consula dermatológica) | ||
| Sim | 123 | 61,8 |
| Não | 76 | 38,2 |
| Total | 199 | 100,0 |
| Grupos de doenças cutâneas | ||
| n | % | |
| Dermatoses infecciosas | 206 | 28,3 |
| Grupos de doenças cutâneas | ||
| Infecções da pele e tecido subcutâneo | 47 | 6,5 |
| Outras doenças infecciosas da pele | 159 | 21,8 |
| Grupos por agente etiológicob | ||
| Infecções bacterianas | 57 | 7,8 |
| Infecções virais | 64 | 8,8 |
| Infecções fúngicas | 55 | 7,6 |
| Infecções e infestações parasitárias | 30 | 4,1 |
| Doenças bolhosas | 12 | 1,6 |
| Dermatite e eczema | 241 | 33,1 |
| Dermatoses papuloescamosas | 24 | 3,3 |
| Urticária e eritema | 16 | 2,2 |
| Doenças da pele e tecido subcutâneo relacionados à radiação | 6 | 0,8 |
| Doenças dos anexos cutâneos | 48 | 6,6 |
| Outras doenças da pele e tecido subcutâneo | 73 | 10,0 |
| Outras doenças da pele e tecido subcutâneo (não CID L) | 28 | 3,8 |
| Neoplasias da pele (malignas) | 29 | 3,9 |
| Neoplasias da pele (benignas) | 21 | 2,9 |
| Neoplasia maligna secundária de outros locais (metástase) | 8 | 1,1 |
| Exame dermatológico geral | 9 | 1,2 |
| Malformações congênitas com envolvimento cutâneo | 6 | 0,8 |
| Totalc | 727c | 100,0 |
| Tratamentos recomendadosa | ||
| n | % | |
| Tratamento recomendado | ||
| Sim | 251 | 40,2 |
| Não | 374 | 59,8 |
| Antibióticos | ||
| Recomendados | ||
| Sim | 77 | 12,3 |
| Não | 548 | 87,7 |
| Apresentação do medicamento | ||
| Tópico | 21 | 27,3 |
| Sistêmico | 56 | 72,7 |
| Corticosteroides | ||
| Recomendados | ||
| Sim | 173 | 27,7 |
| Não | 452 | 72,3 |
| Apresentação do medicamento | ||
| Tópico | 117 | 67,6 |
| Sistêmico | 56 | 32,4 |
| Antifúngicos | ||
| Recomendados | ||
| Sim | 82 | 13,1 |
| Não | 543 | 86,9 |
| Apresentação do medicamento | ||
| Tópico | 65 | 79,3 |
| Sistêmico | 17 | 20,7 |
| Antivirais | ||
| Recomendados | ||
| Sim | 38 | 6,1 |
| Não | 587 | 93,9 |
| Tipo de antiviral | ||
| Aciclovir oral | 19 | 50,0 |
| Aciclovir intravenoso | 18 | 47,4 |
| Outros antivirais | 1 | 2,6 |
| Antiparasitáriosd | ||
| Recomendados | ||
| Sim | 31 | 5,0 |
| Não | 594 | 95,0 |
| Tipo de antiparasitário | ||
| Permetrina | 3 | 9,7 |
| Ivermectina | 9 | 29,0 |
| Permetrina+ivermectina | 12 | 38,7 |
| Enxofre 6% | 7 | 22,6 |
| Hidratante | ||
| Recomendado | ||
| Sim | 103 | 16,5 |
| Não | 522 | 83,5 |
| Tipo de hidratante | ||
| Específico | 41 | 39,8 |
| Genérico | 62 | 60,2 |
Total de consultas dermatológicas com processo diagnóstico concluído, excluindo perdas de seguimento no início do atendimento na Dermatologia.
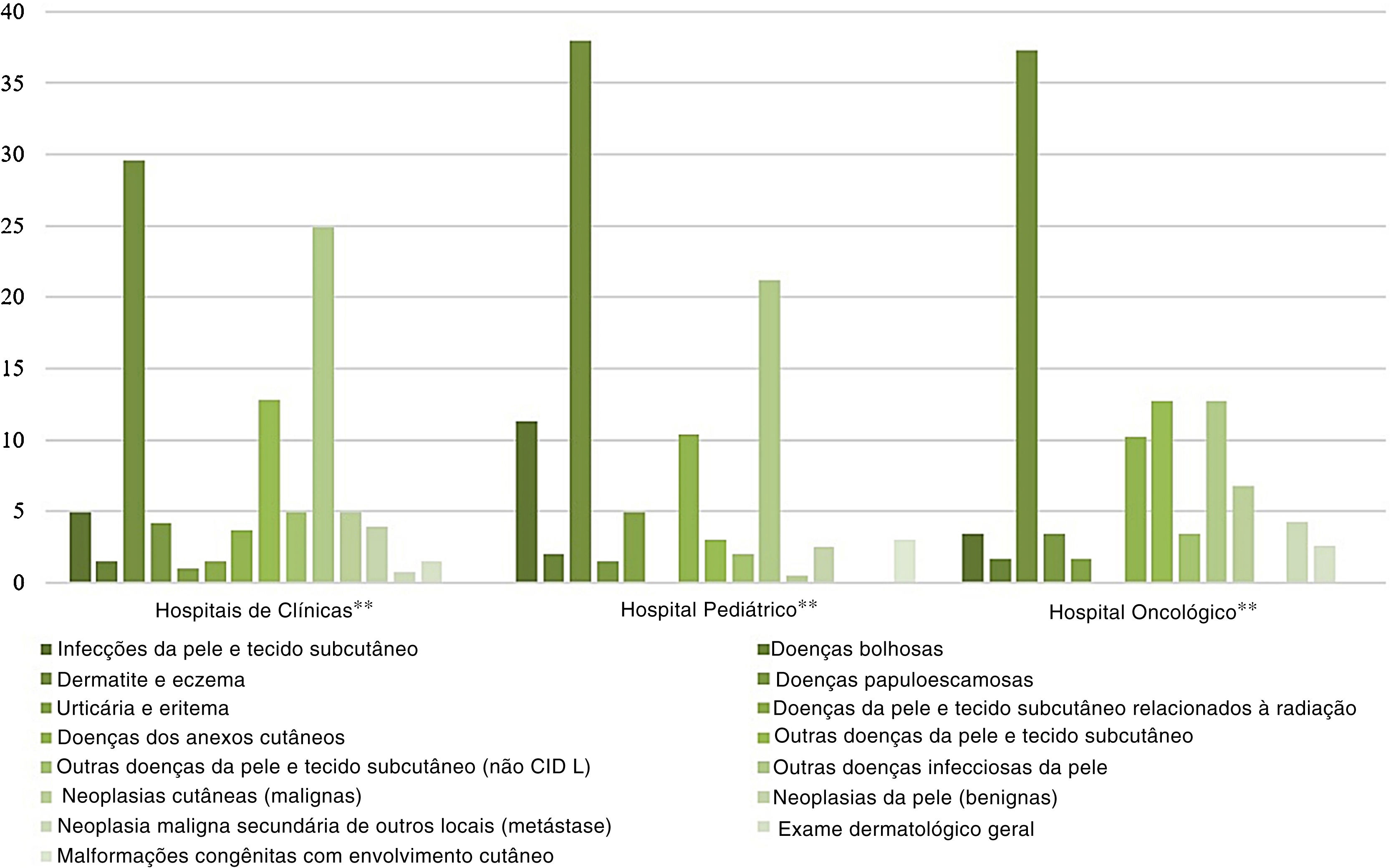
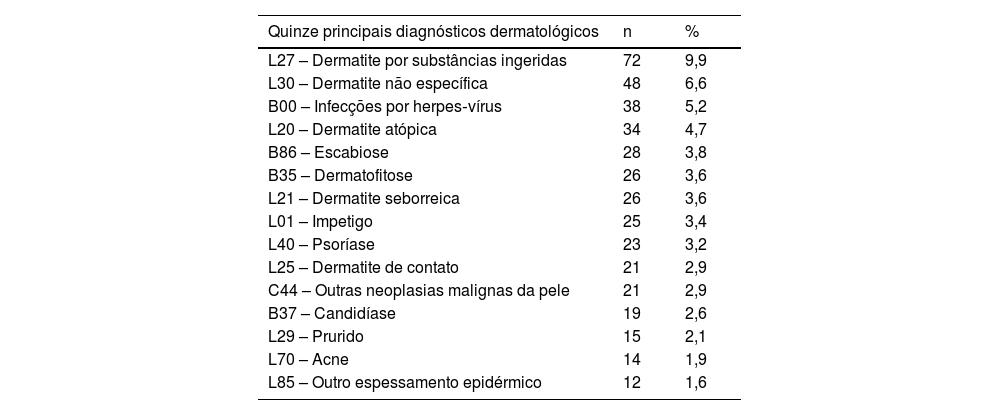
Os grupos de dermatoses mais prevalentes foram “dermatite e eczema” (33,1%) e “outras doenças infecciosas cutâneas” (21,8%; tabela 2). Eles também foram os grupos predominantes nos Hospitais de Clínicas e no Hospital Pediátrico (fig. 4), e também nas especialidades Clínica Médica e Pediátrica (fig. 5). Dermatite por substâncias ingeridas – L27 surge como a principal dermatose (9,9%), principalmente nos Hospitais de Clínicas e nas faixas etárias 26‐35 anos, 36‐45 anos e 56‐65 anos (tabelas 3 e 4). Entre a população pediátrica, destaca‐se a dermatite atópica – L20, com 20,8% dos quadros dermatológicos na faixa etária 2‐12 anos e 15,8% no Hospital Pediátrico, assim como a escabiose – B86, que representou 16,7% dos diagnósticos em menores de 1 ano (tabela 4).
Grupos de doenças de pele nas consultas dermatológicas por hospitais, de agosto de 2018 a janeiro de 2020*
*Teste qui‐quadrado (X2=114,754); p <0,001.
**Hospitais de Clínicas: Hospital Santa Clara (HSC). Hospital São Francisco (HSC). Pavilhão Pereira Filho (PPF). Hospital Dom Vicente Scherer (HDVS). Pediatric Hospital: Hospital da Criança Santo Antônio (HCSA). Hospital de Oncologia: Hospital Santa Rita (HSR).
Resumo dos principais CIDs diagnósticos das consultas dermatológicasa
| Quinze principais diagnósticos dermatológicos | n | % |
|---|---|---|
| L27 – Dermatite por substâncias ingeridas | 72 | 9,9 |
| L30 – Dermatite não específica | 48 | 6,6 |
| B00 – Infecções por herpes‐vírus | 38 | 5,2 |
| L20 – Dermatite atópica | 34 | 4,7 |
| B86 – Escabiose | 28 | 3,8 |
| B35 – Dermatofitose | 26 | 3,6 |
| L21 – Dermatite seborreica | 26 | 3,6 |
| L01 – Impetigo | 25 | 3,4 |
| L40 – Psoríase | 23 | 3,2 |
| L25 – Dermatite de contato | 21 | 2,9 |
| C44 – Outras neoplasias malignas da pele | 21 | 2,9 |
| B37 – Candidíase | 19 | 2,6 |
| L29 – Prurido | 15 | 2,1 |
| L70 – Acne | 14 | 1,9 |
| L85 – Outro espessamento epidérmico | 12 | 1,6 |
| Hospitais | n | % | |
|---|---|---|---|
| Hospitais de clínicasb | L27 – Dermatite por substâncias ingeridas | 37 | 9,1 |
| L30 – Dermatite não específica | 33 | 8,1 | |
| B00 – Infecções por herpes‐vírus | 25 | 6,1 | |
| B35 – Dermatofitose | 20 | 4,9 | |
| C44 – Outras neoplasias malignas da pele | 16 | 3,9 | |
| Hospital Pediátricob | L20 – Dermatite atópica | 32 | 15,8 |
| L27 – Dermatite por substâncias ingeridas | 23 | 11,3 | |
| L01 – Impetigo | 18 | 8,9 | |
| B86 – Escabiose | 17 | 8,4 | |
| L70 – Acne | 10 | 4,9 | |
| Hospital Oncológicob | L27 – Dermatite por substâncias ingeridas | 12 | 10,2 |
| L30 – Dermatite não específica | 9 | 7,6 | |
| L21 – Dermatite seborreica | 7 | 5,9 | |
| L25 – Dermatite de contato | 5 | 4,2 | |
| C44 – Outras neoplasias malignas da pele | 5 | 4,2 | |
Principais diagnósticos CIDs das consultas dermatológicas por grupo etário
| Grupo etário | n | % | |
|---|---|---|---|
| 0–1 ano | B86 – Escabiose | 11 | 16,7 |
| L21 – Dermatite seborreica | 9 | 13,6 | |
| L20 – Dermatite atópica | 7 | 10,6 | |
| D18 – Hemangioma e linfangioma | 6 | 9,1 | |
| L01 – Impetigo | 6 | 9,1 | |
| 2–12 anos | L20 – Dermatite atópica | 20 | 20,8 |
| L27 – Dermatite por substâncias ingeridas | 12 | 12,5 | |
| L01 – Impetigo | 10 | 10,4 | |
| B86 – Escabiose | 6 | 6,2 | |
| L21 – Dermatite seborreica | 5 | 5,2 | |
| 13–18 anos | L27 – Dermatite por substâncias ingeridas | 12 | 21,8 |
| L70 – Acne | 7 | 12,7 | |
| B00 – Infecções por herpes‐vírus | 6 | 10,9 | |
| L20 – Dermatite atópica | 5 | 9,0 | |
| L01 – Impetigo | 3 | 5,4 | |
| 19–25 anos | L02 – Abscesso cutâneo, furúnculo e carbúnculo | 4 | 19,0 |
| B08 – Molusco contagioso | 2 | 9,5 | |
| B35 – Dermatofitose | 2 | 9,5 | |
| B00 – Infecções por herpes‐vírus | 1 | 4,8 | |
| B01 – Varicela | 1 | 4,8 | |
| 26–35 anos | L27 – Dermatite por substâncias ingeridas | 7 | 15,2 |
| L21 – Dermatite seborreica | 5 | 10,9 | |
| L30 – Dermatite não específica | 3 | 6,5 | |
| B00 – Infecções por herpes‐vírus | 2 | 4,3 | |
| B97 – Infecções por papilomavírus | 2 | 4,3 | |
| 36–45 anos | L27 – Dermatite por substâncias ingeridas | 8 | 13,6 |
| B00 – Infecções por herpes‐vírus | 5 | 8,5 | |
| L30 – Dermatite não específica | 5 | 8,5 | |
| B35 – Dermatofitose | 4 | 6,8 | |
| L25 – Dermatite de contato | 4 | 6,8 | |
| 46–55 anos | B00 – Infecções por herpes‐vírus | 6 | 9,3 |
| L27 – Dermatite por substâncias ingeridas | 6 | 9,3 | |
| B35 – Dermatofitose | 5 | 7,7 | |
| L25 – Dermatite de contato | 4 | 6,1 | |
| L40 – Psoríase | 4 | 6,1 | |
| 56–65 anos | L27 – Dermatite por substâncias ingeridas | 11 | 8,5 |
| C44 – Outras neoplasias malignas da pele | 9 | 7,0 | |
| L30 – Dermatite não específica | 9 | 7,0 | |
| L40 – Psoríase | 7 | 5,4 | |
| B35 – Dermatofitose | 5 | 3,9 | |
| 66–85 anos | L30 – Dermatite não específica | 19 | 11,0 |
| L27 – Dermatite por substâncias ingeridas | 12 | 6,9 | |
| B00 – Infecções por herpes‐vírus | 11 | 6,4 | |
| B37 – Candidíase | 9 | 5,2 | |
| C44 – Outras neoplasias malignas da pele | 8 | 4,6 | |
| > 85 anos | C44 – Outras neoplasias malignas da pele | 3 | 17,6 |
| L27 – Dermatite por substâncias ingeridas | 3 | 17,6 | |
| L30 – Dermatite não específica | 2 | 11,8 | |
| B36 – Micoses superficiais | 1 | 5,9 | |
| B37 – Candidíase | 1 | 5,9 |
Nas dermatoses infecciosas, destacam‐se a etiologia viral (8,8%), seguida das infecções bacterianas (7,8%), fúngicas (7,6%) e parasitárias (4,1%; tabela 2). Culturas bacterianas foram solicitadas em apenas 4% das consultas e indicaram Staphylococcus aureus como principal agente etiológico (16%; 4/25). Exame micológico direto foi realizado em 6,9% das avaliações, com resultados negativos em 60,4% das amostras (26/43) e dermatófitos como o agente fúngico mais prevalente (20,9%; 9/43).
Os exames complementares mais indicados foram as biopsias de pele (21%), que apresentaram laudos anatomopatológicos concordantes com os diagnósticos clínicos das equipes da Dermatologia em 58,8% das avaliações (77/131) e alteraram o diagnóstico final em 33,3% dos casos (40/131). Os laudos anatomopatológicos foram inconclusivos em 9,9% das amostras (13/131), e a perda de materiais correspondeu a 8,4% (11/131).
Em relação ao manejo terapêutico, os corticoides foram os medicamentos mais indicados nas consultas (27,7%), com predominância de apresentações tópicas (67,6%). Os antibióticos foram indicados em 12,3% das avaliações, destacando‐se a apresentação sistêmica (56%), principalmente cefalexina (26%, 20/77) e oxacilina (16,9%, 13/77). Antifúngicos foram recomendados em 13,1% das avaliações dermatológicas. Dentre eles, destacam‐se as apresentações tópicas (79,3%), os derivados azólicos cetoconazol (45,1%; 37/82) e miconazol (8,5%; 7/82). Antivirais e antiparasitários foram menos frequentes entre as prescrições recomendadas, com 6,1% e 5,0%, respectivamente (tabela 2).
A significante maioria das consultas dermatológicas (70,8%; 454/641) exigiu seguimento hospitalar inferior a sete dias, consistindo em 44,3% de altas da consulta (284/641) e 27,5% de seguimento ambulatorial (170/641). Por outro lado, 22,8% das consultas (146/641) exigiram seguimento hospitalar superior a sete dias (seguimento em regime de internação+seguimento ambulatorial). Além disso, 6,4% (41/641) das consultas dermatológicas apresentaram perda de seguimento, 16 (2,5%) durante o processo diagnóstico e 25 (3,9%) após a definição diagnóstica pela equipe da Dermatologia.
DiscussãoNo contexto hospitalar, as doenças cutâneas são altamente prevalentes, sejam ou não a principal causa de hospitalização.1,4,5,17,18 Assim, nossos achados mostraram que as dermatoses apresentam prevalência de 4,9% nos pacientes internados – proporção maior do que os resultados relatados em uma investigação sobre hospitalizações no sistema público de saúde brasileiro em 2019, que apresentou doenças da pele e tecido subcutâneo representando aproximadamente 2,5% do total de internações.19 Essa diferença pode estar relacionada ao parâmetro adotado no presente estudo, que considerou todos os CIDs registrados durante o atendimento hospitalar, e não apenas aqueles atribuídos como causas de internação.
Encaminhamentos de consultas dermatológicas hospitalaresEm geral, os dermatologistas atuam no atendimento hospitalar em resposta a solicitações das equipes assistenciais, contribuindo assim para o diagnóstico e manejo clínico das afecções cutâneas.4,20,21 Os encaminhamentos para consulta devem apresentar informações básicas sobre as condições clínicas dos pacientes internados,12 considerando que as características das lesões e a evolução clínica são elementos essenciais para o diagnóstico dermatológico.10
Entretanto, apesar da relevância de uma descrição semiológica adequada, houve carência significante de dados nos encaminhamentos analisados, principalmente quanto à morfologia das lesões cutâneas, consistente com estudos anteriores.1,20,22–24 Segundo Fayne et al.24 e Lorente‐Lavirgen et al.,20 médicos não dermatologistas geralmente descrevem lesões de pele em termos inespecíficos ou genéricos, como “erupção cutânea”, afetando a qualidade dos encaminhamentos. Portanto, os autores reforçam a necessidade de aprimorar a formação médica em Dermatologia, tanto na graduação médica quanto nos programas de residência de outras especialidades.25
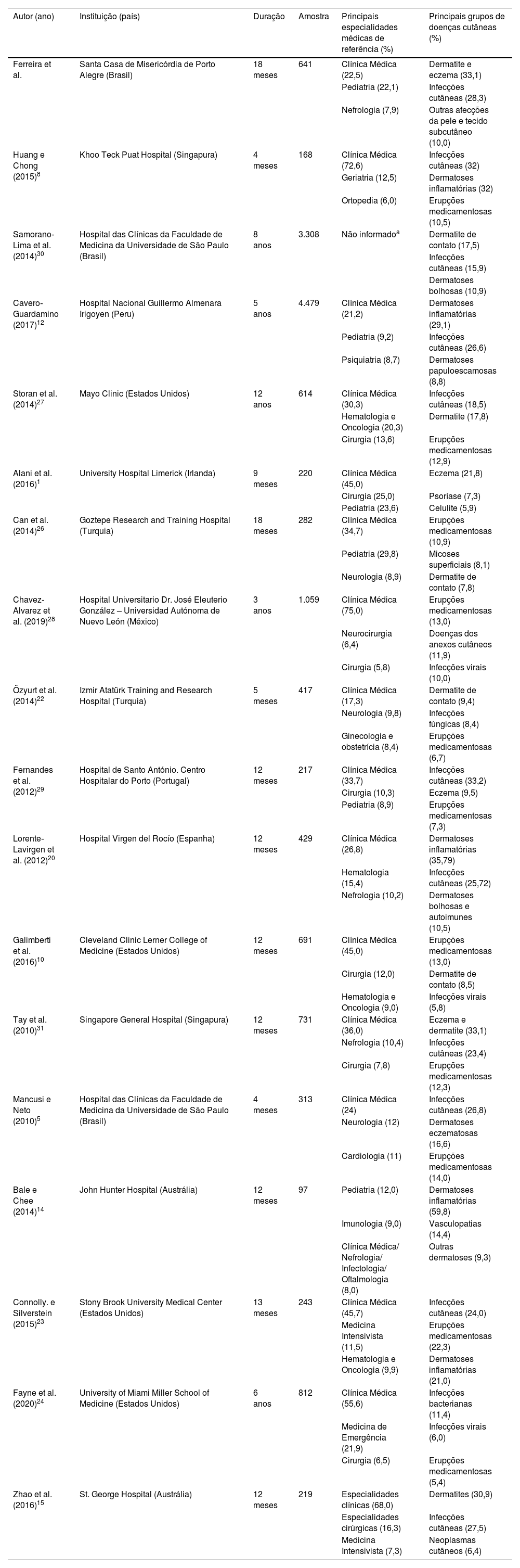
A Clínica Médica formalizou o maior número de encaminhamentos para atendimento dermatológico, o que corrobora achados de outros autores.5,8,10,12,26–28 A maior demanda observada por parte dessa especialidade pode estar relacionada a seu significante generalismo e sua característica de suporte, bem como ao alto volume de pacientes atendidos. Quanto às demais especialidades médicas, a literatura apresenta divergências em suas demandas, destacando‐se em segundo lugar a Pediatria,12,26 como observado no presente estudo; Cirurgia,1,10,29 Hematologia,20 Neurologia5 e Medicina de Emergência24 (tabela 5).1,5,8,10,12,14,15,20,22–24,26–31 Além disso, como relatado por Galimberti et al.,10 as especialidades clínicas apresentaram mais encaminhamentos do que as cirúrgicas. Isso pode estar relacionado ao perfil dos pacientes internados ou mesmo indicar provável desatenção dos cirurgiões às afecções cutâneas. Essa situação necessitará de mais estudos para melhor compreensão.
Revisão de literatura sobre atendimento em Dermatologia hospitalar
| Autor (ano) | Instituição (país) | Duração | Amostra | Principais especialidades médicas de referência (%) | Principais grupos de doenças cutâneas (%) |
|---|---|---|---|---|---|
| Ferreira et al. | Santa Casa de Misericórdia de Porto Alegre (Brasil) | 18 meses | 641 | Clínica Médica (22,5) | Dermatite e eczema (33,1) |
| Pediatria (22,1) | Infecções cutâneas (28,3) | ||||
| Nefrologia (7,9) | Outras afecções da pele e tecido subcutâneo (10,0) | ||||
| Huang e Chong (2015)8 | Khoo Teck Puat Hospital (Singapura) | 4 meses | 168 | Clínica Médica (72,6) | Infecções cutâneas (32) |
| Geriatria (12,5) | Dermatoses inflamatórias (32) | ||||
| Ortopedia (6,0) | Erupções medicamentosas (10,5) | ||||
| Samorano‐Lima et al. (2014)30 | Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (Brasil) | 8 anos | 3.308 | Não informadoa | Dermatite de contato (17,5) |
| Infecções cutâneas (15,9) | |||||
| Dermatoses bolhosas (10,9) | |||||
| Cavero‐Guardamino (2017)12 | Hospital Nacional Guillermo Almenara Irigoyen (Peru) | 5 anos | 4.479 | Clínica Médica (21,2) | Dermatoses inflamatórias (29,1) |
| Pediatria (9,2) | Infecções cutâneas (26,6) | ||||
| Psiquiatria (8,7) | Dermatoses papuloescamosas (8,8) | ||||
| Storan et al. (2014)27 | Mayo Clinic (Estados Unidos) | 12 anos | 614 | Clínica Médica (30,3) | Infecções cutâneas (18,5) |
| Hematologia e Oncologia (20,3) | Dermatite (17,8) | ||||
| Cirurgia (13,6) | Erupções medicamentosas (12,9) | ||||
| Alani et al. (2016)1 | University Hospital Limerick (Irlanda) | 9 meses | 220 | Clínica Médica (45,0) | Eczema (21,8) |
| Cirurgia (25,0) | Psoríase (7,3) | ||||
| Pediatria (23,6) | Celulite (5,9) | ||||
| Can et al. (2014)26 | Goztepe Research and Training Hospital (Turquia) | 18 meses | 282 | Clínica Médica (34,7) | Erupções medicamentosas (10,9) |
| Pediatria (29,8) | Micoses superficiais (8,1) | ||||
| Neurologia (8,9) | Dermatite de contato (7,8) | ||||
| Chavez‐Alvarez et al. (2019)28 | Hospital Universitario Dr. José Eleuterio González – Universidad Autónoma de Nuevo León (México) | 3 anos | 1.059 | Clínica Médica (75,0) | Erupções medicamentosas (13,0) |
| Neurocirurgia (6,4) | Doenças dos anexos cutâneos (11,9) | ||||
| Cirurgia (5,8) | Infecções virais (10,0) | ||||
| Özyurt et al. (2014)22 | Izmir Atatürk Training and Research Hospital (Turquia) | 5 meses | 417 | Clínica Médica (17,3) | Dermatite de contato (9,4) |
| Neurologia (9,8) | Infecções fúngicas (8,4) | ||||
| Ginecologia e obstetrícia (8,4) | Erupções medicamentosas (6,7) | ||||
| Fernandes et al. (2012)29 | Hospital de Santo António. Centro Hospitalar do Porto (Portugal) | 12 meses | 217 | Clínica Médica (33,7) | Infecções cutâneas (33,2) |
| Cirurgia (10,3) | Eczema (9,5) | ||||
| Pediatria (8,9) | Erupções medicamentosas (7,3) | ||||
| Lorente‐Lavirgen et al. (2012)20 | Hospital Virgen del Rocío (Espanha) | 12 meses | 429 | Clínica Médica (26,8) | Dermatoses inflamatórias (35,79) |
| Hematologia (15,4) | Infecções cutâneas (25,72) | ||||
| Nefrologia (10,2) | Dermatoses bolhosas e autoimunes (10,5) | ||||
| Galimberti et al. (2016)10 | Cleveland Clinic Lerner College of Medicine (Estados Unidos) | 12 meses | 691 | Clínica Médica (45,0) | Erupções medicamentosas (13,0) |
| Cirurgia (12,0) | Dermatite de contato (8,5) | ||||
| Hematologia e Oncologia (9,0) | Infecções virais (5,8) | ||||
| Tay et al. (2010)31 | Singapore General Hospital (Singapura) | 12 meses | 731 | Clínica Médica (36,0) | Eczema e dermatite (33,1) |
| Nefrologia (10,4) | Infecções cutâneas (23,4) | ||||
| Cirurgia (7,8) | Erupções medicamentosas (12,3) | ||||
| Mancusi e Neto (2010)5 | Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (Brasil) | 4 meses | 313 | Clínica Médica (24) | Infecções cutâneas (26,8) |
| Neurologia (12) | Dermatoses eczematosas (16,6) | ||||
| Cardiologia (11) | Erupções medicamentosas (14,0) | ||||
| Bale e Chee (2014)14 | John Hunter Hospital (Austrália) | 12 meses | 97 | Pediatria (12,0) | Dermatoses inflamatórias (59,8) |
| Imunologia (9,0) | Vasculopatias (14,4) | ||||
| Clínica Médica/ Nefrologia/ Infectologia/ Oftalmologia (8,0) | Outras dermatoses (9,3) | ||||
| Connolly. e Silverstein (2015)23 | Stony Brook University Medical Center (Estados Unidos) | 13 meses | 243 | Clínica Médica (45,7) | Infecções cutâneas (24,0) |
| Medicina Intensivista (11,5) | Erupções medicamentosas (22,3) | ||||
| Hematologia e Oncologia (9,9) | Dermatoses inflamatórias (21,0) | ||||
| Fayne et al. (2020)24 | University of Miami Miller School of Medicine (Estados Unidos) | 6 anos | 812 | Clínica Médica (55,6) | Infecções bacterianas (11,4) |
| Medicina de Emergência (21,9) | Infecções virais (6,0) | ||||
| Cirurgia (6,5) | Erupções medicamentosas (5,4) | ||||
| Zhao et al. (2016)15 | St. George Hospital (Austrália) | 12 meses | 219 | Especialidades clínicas (68,0) | Dermatites (30,9) |
| Especialidades cirúrgicas (16,3) | Infecções cutâneas (27,5) | ||||
| Medicina Intensivista (7,3) | Neoplasmas cutâneos (6,4) |
A revisão da literatura foi realizada nas bases de dados Medline/Pubmed, Lilacs e SciELO, adotando‐se a estratégia de busca: “’Dermatology” AND “Hospital” OR “Inpatients”. com filtro “últimos 10 anos” (2010 a 2020). Com base na coleta de dados preliminares, os autores procederam à leitura exploratória dos títulos e resumos das publicações utilizando como critérios de inclusão estudos com amostras de populações hospitalizadas apresentando afecções cutâneas como causa primária ou secundária de hospitalização, assistidos por equipes de Dermatologia e com grupos populacionais não segmentados ou limitados por área médica, setor hospitalar e/ou comorbidade.
*Dados não informados pelos autores.
Outro aspecto relevante consistiu na quantidade expressiva de encaminhamentos de consultas suspensos ou duplicados – em torno de 40% –, o que pode estar relacionado a dificuldades de comunicação entre as equipes das especialidades médicas, bem como à inadequação dos fluxos de encaminhamento de consultas para a Dermatologia. De acordo com Alani et al.,1 os processos de consulta dermatológica têm suas fragilidades, muitas vezes apresentando informações incompletas e/ou diagnósticos errôneos, o que reforça a necessidade de reorganização dos fluxos de encaminhamento. Diante disso, Prada‐Garcia et al.32 observaram que 74% dos encaminhamentos para consultas foram solicitados novamente pelas equipes assistenciais menos de 48 horas após a primeira solicitação, gerando duplicações.
Quanto às suspensões, elas podem estar relacionadas à falta de critérios clínicos para as consultas dermatológicas hospitalares, ocasionando sua suspensão ou até mesmo a alta dos pacientes antes da avaliação pelos dermatologistas. A partir dessa perspectiva, Mancusi et al.5 destacaram que 21% dos encaminhamentos dermatológicos não apresentavam critérios de gravidade compatíveis com avaliação dermatológica em ambiente hospitalar.
Consultas dermatológicas em ambiente hospitalarA equipe de dermatologistas realizou 641 consultas nos 18 meses de estudo, com média anual de 427 avaliações. Esse número está de acordo com os achados de outros hospitais terciários no Brasil,30 Espanha20 e Singapura.8 Entretanto, o resultado difere dos serviços hospitalares de outros países, como Estados Unidos10,21,27 e Peru,12 o que pode indicar influência maior das características intrínsecas dos hospitais do que da conjuntura macroeconômica e social desses países.
Uma parcela considerável das avaliações dermatológicas resultou em um único diagnóstico (85,3%). Embora em proporções diferentes, essa tendência também foi verificada por Huang e Chong8 (52,4%), Fayne et al.24 (62,0%), Alani et al.1 (63,0%) e Samorano‐Lima et al.30 (85,4%), evidenciando a necessidade de melhor elucidação dessa tendência. “Dermatite e eczema” foi o grupo de doenças cutâneas mais frequente, seguido pelas dermatoses infecciosas – “infecções da pele e tecido subcutâneo” e “outras dermatoses infecciosas”.
Apesar da diversidade de métodos encontrados na literatura, foram observados perfis nosológicos comparáveis de dermatoses hospitalares em estudos semelhantes (tabela 5),1,5,8,10,12,14,15,20,22–24,26–31 indicando predominância de quadros cutâneos agudos e inflamatórios. A Dermatologia pode contribuir substancialmente no cuidado aos pacientes internados, uma vez que tais condições clínicas são importantes fatores de morbimortalidade,6 por reduzir a sobrevida e aumentar o tempo de internação.
Considerando investigação semelhante33 realizada no âmbito da atenção primária e secundária em uma capital do Sul do Brasil, foi identificada uma confluência entre o perfil das doenças cutâneas na atenção primária e nos hospitais terciários do presente estudo. Nessa perspectiva, destacam‐se “dermatite e eczema” e “outras doenças infecciosas cutâneas” como os principais grupos de dermatoses em ambos os cenários. Entretanto, eles denotam frequências diferentes: “dermatite e eczema”, 33,1% vs. 21,5%33 e “outras doenças infecciosas cutâneas”, 21,8% vs. 25,6%.33
Diante da convergência entre os perfis da atenção primária e terciária, uma explicação plausível pode ser o caráter generalista de ambos os cenários, embora apresentem particularidades relacionadas às práticas médicas assistenciais e à população assistida. Enquanto na atenção primária33 “dermatite atópica” (6,4%), “outras afecções da pele e tecido subcutâneo” (5,1%) e “escabiose” (4,5%) apareceram como as principais doenças dermatológicas, os achados do presente estudo mostraram “dermatite por substâncias ingeridas” (9,9%), “dermatite não específica” (6,6%) e “infecções por herpes‐vírus” (5,2%) como as doenças mais prevalentes entre os pacientes internados, condições intrinsecamente associadas à assistência hospitalar e estados de imunossupressão.
Considerando diagnósticos dermatológicos específicos segundo a CID, destaca‐se a preponderância de “dermatites relacionadas a substâncias ingeridas” (CID L27) – também denominadas “erupções medicamentosas” ou “reações cutâneas adversas a medicamentos”, apresentando alta prevalência na maioria das faixas etárias, com picos nas idades de 26‐45 anos e 56‐65 anos. Esses achados estão de acordo com o perfil de dermatoses hospitalares em outras instituições: Goztepe Research and Training Hospital na Turquia26 (10,9%); Jackson Memorial Hospital24 (9,9%), Mayo Clinic 27 (12,9%) e Cleveland Clinic10 (13,0%) nos Estados Unidos; Hospital Universitário Dr. José Eleuterio Gonzalez28 (13%) no México e Singapore General Hospital31 (12,3%) em Singapura.
Durante a hospitalização, a exposição recorrente a medicamentos sistêmicos – especialmente analgésicos, anti‐inflamatórios não esteroides e neurolépticos – bem como condição física debilitada dos pacientes constituem fatores de risco significantes para erupções cutâneas medicamentosas.5,34 Assim, os riscos de prescrições não racionais em enfermarias precisam ser enfatizadas às equipes médicas assistentes.
Outro aspecto relevante refere‐se ao predomínio de dermatoses infecciosas, como escabiose e impetigo, e doenças inflamatórias cutâneas, como dermatite seborreica e dermatite atópica, em crianças e adolescentes. Esses achados estão de acordo com estudos anteriores,16,32,35 que apontaram as dermatoses infecciosas e inflamatórias como as principais dermatoses em pacientes menores de 18 anos hospitalizados. A fragilidade da pele e a imaturidade imunológica dos pacientes nessa faixa etária podem ser prováveis explicações para esses resultados.
Quanto à investigação complementar, consistente com estudos semelhantes,10,23,24,26,29 as biopsias de pele foram os exames mais recomendados, realizadas em 21% das consultas. Essa proporção, entretanto, mostrou‐se inferior aos achados de outros autores: Galimberti et al.10 (30,8%), Lorente‐Lavirgen et al.20 (35,4%), Fernandes et al.29 (34,8%), Huang et al.8 (31,0%) e Fayne et al.24 (41,2%). Essa diferença pode estar relacionada aos diversos graus de gravidade e/ou complexidade das doenças cutâneas entre os estudos, ou pode corresponder à experiência clínica e às práticas de manejo clínico dos serviços. Nesse sentido, os autores destacam o índice de concordância de 58,8% entre diagnósticos clínicos e laudos histopatológicos, o que difere das taxas da Cleveland Clinic10 (71,9%).
A equipe consultora recomendou principalmente o uso de corticoides (27,1%), especialmente na forma tópica, reforçando o caráter inflamatório e agudo das afecções cutâneas. Na maioria das consultas, a equipe da Dermatologia não recomendou condutas terapêuticas imediatas (60,8%), ao contrário de estudos semelhantes,10,24 o que sugere que tais casos eram quadros residuais ou em resolução, ou que poderiam ser acompanhados ambulatorialmente, não necessitando de intervenções durante a internação.
Em relação às recomendações de acompanhamento, seguimento ambulatorial foi recomendado em 49,3% (316/641) das consultas dermatológicas, semelhante aos achados do Jackson Memorial Hospital (55,0%),24 mas superior ao relatado no University Limerick Hospital1 (33,0%).
ConclusãoCom base nos achados do estudo, os autores traçaram o perfil dos encaminhamentos e consultas em Dermatologia, destacando a importância dessa especialidade médica na assistência aos pacientes internados. Em relação aos encaminhamentos, registrou‐se ausência significante de dados clínicos, principalmente a descrição semiológica das lesões cutâneas. Houve predominância da Clínica Médica e da Pediatria, ambas com natureza essencialmente generalista, como especialidades que mais encaminharam à Dermatologia. Parcela considerável dos encaminhamentos demonstrou critérios clínicos incompatíveis com atenção hospitalar terciária. O estabelecimento de fluxos e protocolos de encaminhamento para consultas dermatológicas poderia solucionar esse problema.
Nas consultas dermatológicas, observou‐se a relevância do exame clínico dermatológico para o diagnóstico das doenças cutâneas, na medida em que foi verificada proporção reduzida de solicitação de exames complementares. Os grupos de doenças cutâneas mais prevalentes foram “dermatite e eczema”, especialmente erupções medicamentosas, bem como “dermatoses infecciosas”, quadros agudos que, na maioria das vezes, requerem manejo clínico ágil e preciso, reforçando a importância do dermatologista no atendimento hospitalar.
Aprovação éticaA aprovação ética foi obtida do Comitê de Ética em Pesquisa da Santa Casa de Misericórdia de Porto Alegre (Registro: 34192820.9.0000.5335 / Parecer: 5.076.702).
Suporte financeiroNenhum.
Contribuição dos autoresIago Gonçalves Ferreira: Concepção e planeamento do estudo; revisão crítica da literatura; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; revisão crítica do manuscrito; elaboração e redação do manuscrito; análise estatística; aprovação da versão final do manuscrito.
Camila Saraiva Almeida: Concepção e planejamento do estudo; revisão crítica da literatura; obtenção, análise e interpretação dos dados; revisão crítica do manuscrito; elaboração e redação do manuscrito; análise estatística; aprovação da versão final do manuscrito.
Lucas Abascal Bulcão: Concepção e planejamento do estudo; revisão crítica da literatura; obtenção, análise e interpretação dos dados; revisão crítica do manuscrito; elaboração e redação do manuscrito; análise estatística; aprovação da versão final do manuscrito.
Diego Gonçalves Ferreira: Obtenção, análise e interpretação dos dados; elaboração e redação do manuscrito; análise estatística; aprovação da versão final do manuscrito.
Magda Blessmann Weber: Concepção e planejamento do estudo; revisão crítica da literatura; participação efetiva na orientação da pesquisa; revisão crítica do manuscrito; aprovação da versão final do manuscrito.
Renan Rangel Bonamigo: Concepção e planejamento do estudo; revisão crítica da literatura; participação efetiva na orientação da pesquisa; revisão crítica do manuscrito; aprovação da versão final do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Ferreira IG, Almeida CS, Bulcão LA, Ferreira DG, Weber MB, Bonamigo RR. Hospital Dermatology: analysis of dermatological consultations in a tertiary teaching hospital. An Bras Dermatol. 2023;98:620–34.
Trabalho realizado no Complexo Hospitalar da Santa Casa de Misericórdia de Porto Alegre, Porto Alegre, RS, Brasil.