A tuberculose cutânea (TbC) é uma infecção causada por Mycobacterium tuberculosis, M. bovis ou pelo bacilo de Calmette‐Guérin (BCG), utilizado em imunizações. As manifestações clínicas são variáveis e dependem de diversos fatores, como o estado imunológico do hospedeiro.1,2
As formas extrapulmonares da tuberculose correspondem a cerca de 10% dos casos, dos quais 1 a 2% ocorrem na pele.3,4 As crianças apresentam essa forma com maior frequência, possivelmente pela imaturidade do sistema imune.
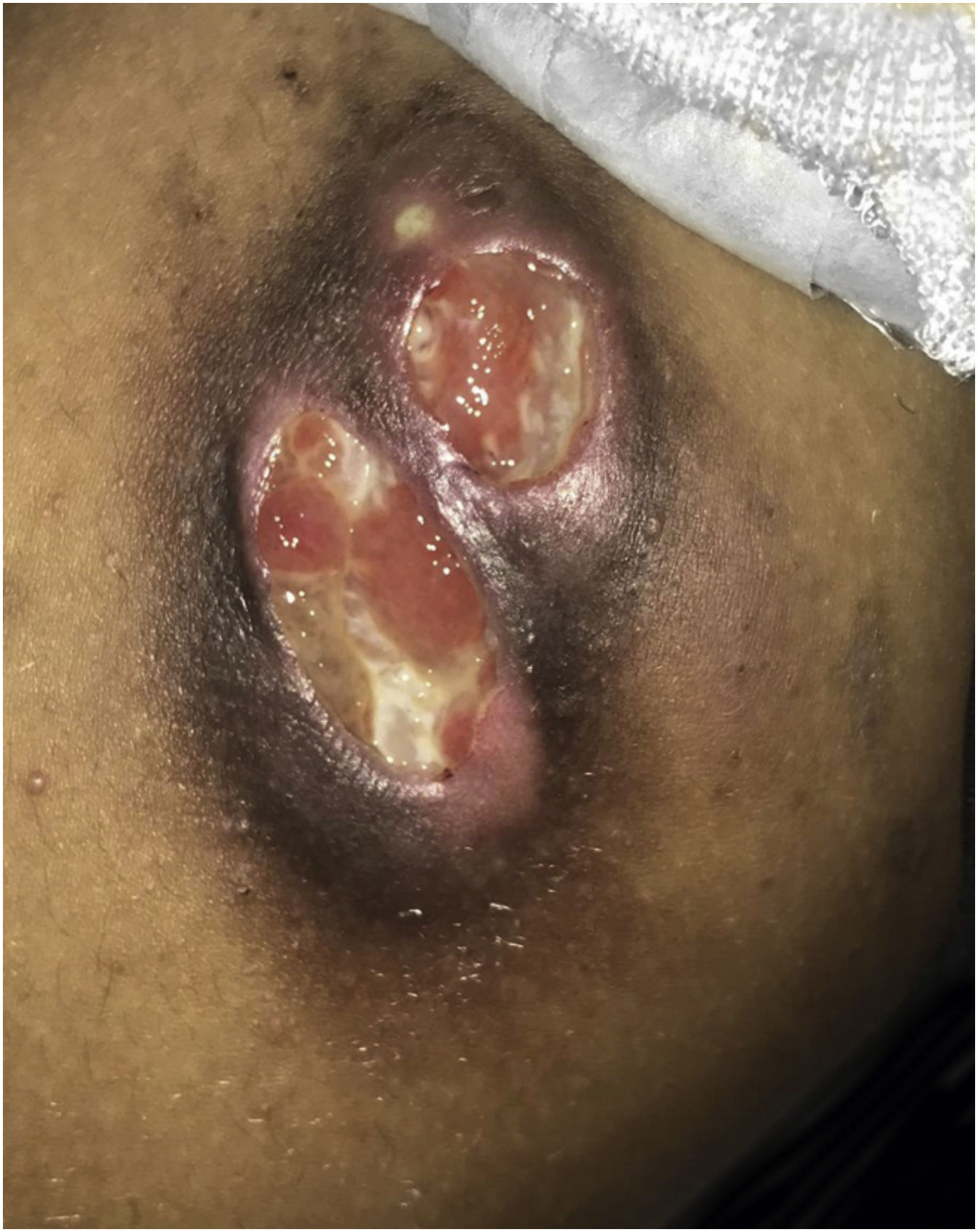
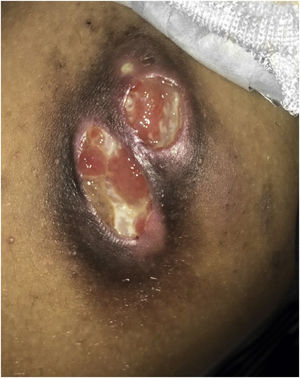
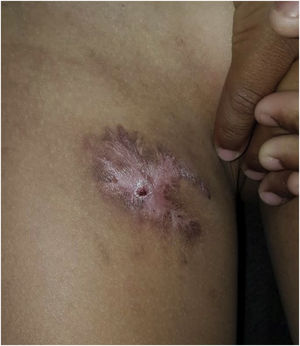
Criança do sexo masculino, de 8 anos, apresentou uma pápula eritematosa na face medial da coxa direita que evoluiu para um nódulo ulcerado com surgimento, após alguns dias, de outro nódulo ulcerado contíguo (fig. 1). O paciente negou trauma local ou sintomas sistêmicos. Ao exame dermatológico havia uma placa endurada com duas úlceras bem delimitadas (3 × 2cm e 2 × 1,5 cm), com fundo com fibrina e bordas acastanhadas, dolorosas à palpação. Os linfonodos inguinais eram palpáveis bilateralmente. O exame de ultrassonografia evidenciou uma massa imediatamente abaixo da lesão, de contornos lobulados e baixo fluxo vascular, com extensão para plano adiposo profundo. Os linfonodos estavam aumentados, com contornos regulares e perda da arquitetura habitual.
Foi realizada uma biópsia em cunha da úlcera maior, que evidenciou um processo inflamatório granulomatoso com áreas de necrose caseosa, exibindo infiltrado inflamatório linfo‐histiocitário e células gigantes do tipo Langerhans, favorecendo o diagnóstico de TbC.
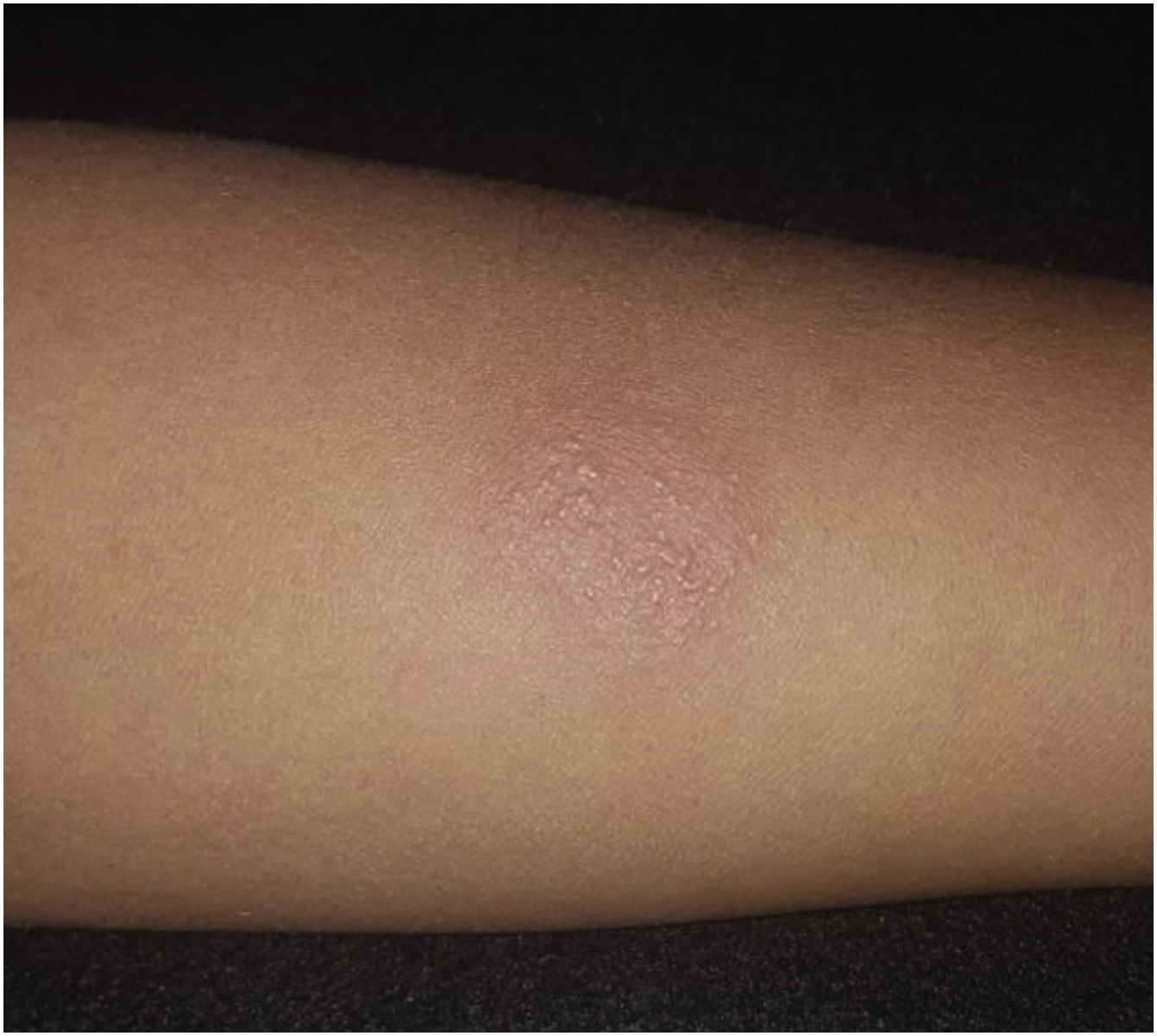
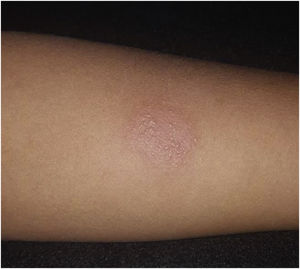
As pesquisas de fungos (colorações de Grocott‐Gomori e ácido periódico de Schiff) e de bacilo álcool ácido resistente pelo método de Ziehl‐Neelsen foram negativas. O exame direto a fresco do raspado da úlcera não mostrou formas amastigotas da leishmaniose, e o raio X de tórax era normal, com derivado proteico purificado (PPD) de 19mm (fig. 2). Não foi possível efetuar o exame de PCR sérico por indisponibilidade deste na época.
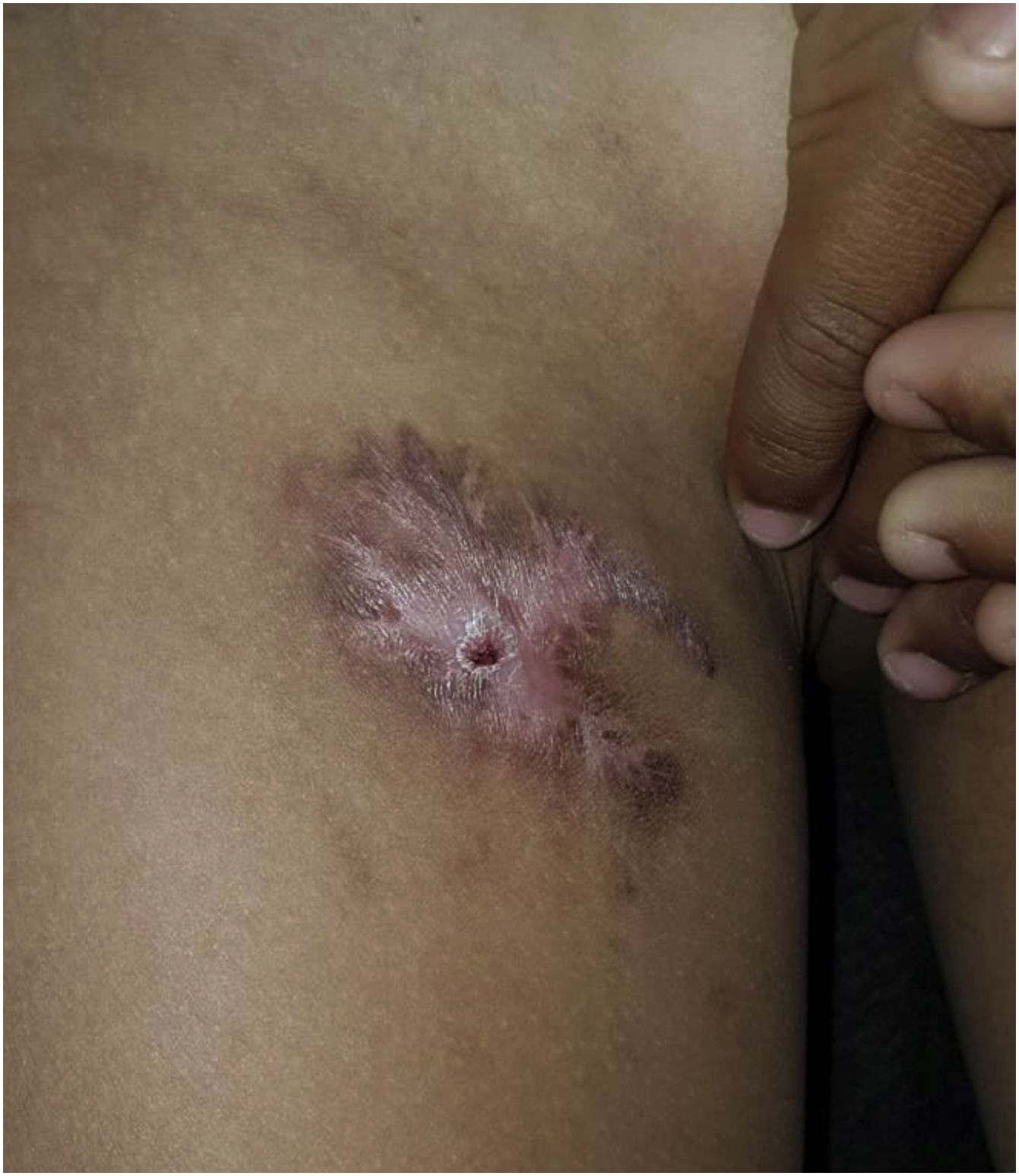
Iniciado o tratamento de prova para tuberculose (rifampicina, isoniazida, pirazinamida por dois meses; rifampicina e isoniazida por quatro meses), o paciente evoluiu com melhora significativa das lesões, com cicatrização local (fig. 3).
O cancro tuberculoso é uma forma rara de TbC e equivale ao complexo primário pulmonar. Também chamado de cancro de inoculação primária, desenvolve‐se em pessoas não sensibilizadas previamente, com ocorrência mais frequente em crianças. Ocorre por inoculação direta na pele após trauma local, muitas vezes não percebido, com posterior surgimento de pápula, placa ou nódulo inflamatório ulcerado e linfadenopatia regional.1 A histopatologia varia conforme o tempo de inoculação: inicialmente, existe infiltrado inflamatório agudo inespecífico; posteriormente, ocorre formação de granulomas e diminuição do número de bacilos. Na maior parte das amostras, o bacilo não será observado mesmo com a realização de colorações especiais, o que torna úteis outros exames complementares, como o PPD e/ou PCR sérico, o seguimento clínico e, muitas vezes, a realização de prova terapêutica. Frente à suspeita clínica, exame histopatológico com aspectos sugestivos, somado ao PPD positivo forte‐reator, o diagnóstico deve ser suspeitado. O tratamento é similar ao das formas pulmonares.4,5
Suporte financeiroNenhum.
Contribuição dos autoresGabriela Roncada Haddad: Elaboração e redação do manuscrito; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados.
Lívia Caramaschi Florêncio: Elaboração e redação do manuscrito; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados.
Vidal Haddad Junior: Elaboração e redação do manuscrito; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados.
Conflito de interessesNenhum.
Como citar este artigo: Haddad GR, Florêncio LC, Haddad Junior V. Cutaneous tuberculosis chancre: case description in a child. An Bras Dermatol. 2022;97:685–7.
Trabalho realizado no Departamento de Infectologia, Dermatologia, Diagnóstico por Imagem e Radioterapia, Faculdade de Medicina, Universidade Estadual Paulista, Botucatu, SP, Brasil.