A psoríase é doença de pele que afeta 1,3% dos brasileiros. O emprego da teledermatologia (TD) no setor público de saúde democratiza o acesso a cuidados dermatológicos.
ObjetivoAnalisar os exames de TD com suspeita e/ou diagnóstico de psoríase realizados entre 2016‐2020 em Santa Catarina (SC).
MétodosEstudo observacional do tipo transversal analítico, com coleta de dados secundários dos registros de exames de TD do Sistema de Telemedicina e Telessaúde (STT) de SC. Associações foram avaliadas pelo teste do Qui‐Quadrado e t de Student. O nível de significância foi definido em 5% (p <0,05).
ResultadosNo período do estudo, 6.146 exames de TD se relacionaram com psoríase, dos quais 58% no diagnóstico fornecido pelo dermatologista laudador e 42% exclusivamente na suspeita da solicitação do exame. O sexo masculino predominou entre os diagnósticos da dermatose (51%; p <0,001). No que compete à classificação de risco, os diagnósticos de psoríase receberam predominantemente risco amarelo (58,7%; p <0,001) ou azul (39,7%; p <0,001), indicando respectivamente psoríase moderada a grave (encaminhamento à referência terciária) e psoríase leve (tratamento na atenção primária à saúde [APS]). Exames verdadeiros positivos, suspeitos pela APS e diagnosticados com psoríase pela TD, foram 34,1% (p <0,001).
Limitações do estudoServiço de TD disponível apenas para a rede pública de saúde e análise de período limitado (cinco anos).
ConclusõesDiagnósticos de psoríase realizados pela TD, quando comparados aos de outras dermatoses, tendem a receber tratamento no nível primário (p <0,001) ou terciário (p <0,001) de atenção à saúde, diminuindo o número de encaminhamentos à referência secundária.
A psoríase tem ocorrência global1,2 e incide em aproximadamente 125 milhões de pessoas em todo o mundo.3 Nos países ocidentais, atinge 1,5‐2% da população1 e se estima que afete 1,3% dos brasileiros.2,4 Trata‐se de doença comum, não contagiosa,2 imunoinflamatória, de acometimento cutâneo e articular, crônica e recorrente.5 O diagnóstico é eminentemente clínico.2,6
A teledermatologia (TD) é considerada modalidade de dermatologia que aplica tecnologias de informação e comunicação para diagnosticar, monitorar, tratar, prevenir, pesquisar e educar a distância.7 Na última década, houve rápido crescimento da TD e ampliação de sua utilização em diversos ambientes de atendimento.8 Observa‐se que é uma das categorias de telemedicina mais importantes e empregadas, com excelente alternativa à consulta dermatológica presencial por meio do uso de ferramentas eletrônicas, que facilitam a prestação de cuidados de saúde entre cliente e provedor.7
A natureza visual da prática dermatológica a torna bastante adequada para atendimentos via telemedicina;9,10 assim, a TD aumenta o acesso a cuidados dermatológicos de alta qualidade, ao mesmo tempo em que mantém acurácia clínica e adequado custo‐benefício.8,9 Além disso, a TD democratiza o acesso à medicina especializada, dado que alcança populações em áreas remotas ou desprovidas de dermatologistas, diminui longas filas de espera para consultas, amplia o número de pacientes atendidos e possibilita diagnóstico e tratamento em menor tempo.7 Logo, em países com carências de saúde, como o Brasil, o emprego da TD é relevante, principalmente por sua eficiência e direta ligação com a atenção básica.
O estado de Santa Catarina (SC) é referência nacional no serviço de TD ‐ tem 100% do território coberto por essa tecnologia ‐, em expansão desde o ano de 2018 para todo o país, após a escolha da TD de SC pelo Ministério da Saúde como modelo para implantação nacional.11 De 2005 a novembro de 2019, foram realizados mais de 130 mil exames de TD no estado.12 O diferencial da TD catarinense foi o desenvolvimento do serviço com base não apenas na triagem e no diagnóstico, mas também com integração de processos, protocolos e tecnologia adequada no núcleo e nos 286 pontos de TD.13 Entre janeiro de 2014 e junho de 2018, 33.112 pacientes deixaram de ser encaminhados e receberam tratamento no nível da atenção básica com o manejo clínico respaldado pela TD, o que evitou grande tempo de espera pelos atendimentos, viagens para outras localidades ‐ muitas vezes distantes ‐ e diminuiu custos.13 Assim, verifica‐se que a TD contribui para a resolução de casos dermatológicos na atenção básica,13 além de colaborar com o crescimento educacional dos médicos generalistas desse nível de atenção à saúde.10
Nas consultas dermatológicas realizadas via Sistema Único de Saúde (SUS) no Brasil, uma das demandas mais frequentes é psoríase ‐ principalmente na região Sul,14 o que demonstra a importância do serviço público de dermatologia para o diagnóstico e tratamento dessa dermatose. Assim, os médicos da atenção primária devem ter competência para identificar uma condição de pele tão comum, bem como o paciente precisa receber cuidados de saúde compatíveis com a gravidade de seu caso. Desse modo, a TD do estado de SC contribui para o eficiente manejo dessa doença, ao triar os pacientes de acordo com sua classificação de risco, a fim de que quadros moderados e graves sejam prontamente referenciados, enquanto os mais leves obtenham tratamento na Unidade Básica de Saúde (UBS) com orientações clínicas fornecidas pelo dermatologista laudador do exame.15
Foi objetivo do estudo analisar os exames de TD com suspeita e/ou diagnóstico de psoríase executados entre os anos 2016 e 2020 no estado de SC.
MétodosTipo de estudoTrata‐se de estudo observacional do tipo transversal analítico, com coleta de dados secundários procedentes dos registros de exames de TD do Sistema de Telemedicina e Telessaúde (STT) de SC.
População em estudoOs exames de TD do estado de SC efetuados por meio do STT, no período compreendido entre janeiro de 2016 e dezembro de 2020, que apresentaram psoríase como hipótese diagnóstica na solicitação e/ou diagnóstico no laudo, compõem a população estudada.
Contexto e operacionalidadeSanta Catarina apresenta divisão em sete macrorregiões, que foi considerada pelo estudo a fim de verificar diferenças regionais. São elas: Foz do Rio Itajaí, Grande Florianópolis, Grande Oeste, Meio Oeste e Serra Catarinense, Planalto Norte/Nordeste, Sul e Vale do Itajaí.
O serviço de TD do STT segue protocolos e processos padronizados para a solicitação dos exames e emissão de laudos,13 ambos descritos em manuais fornecidos aos usuários do sistema. Somente médicos e profissionais de saúde da UBS cadastrados podem enviar solicitações de exame.15,16
Trata‐se de um sistema de modo assíncrono (store‐and‐forward). Assim, o fluxo básico do telediagnóstico de dermatologia em SC segue algumas etapas básicas:15‐17 o paciente realiza consulta com médico da UBS, que solicita o exame dermatológico; em seguida, um profissional da UBS ‐ normalmente enfermeiro ‐ realiza o exame e envia as imagens capturadas com câmera fotográfica e dermatoscópio, de até três lesões, ao portal eletrônico do STT; um médico dermatologista analisa o caso e emite o laudo (com a classificação de risco e a conduta clínica). As informações geradas pelo laudador podem ser visualizadas pelo médico solicitante e pelo paciente no portal do STT. A solicitação de exame traz ainda a suspeita diagnóstica do médico da UBS entre quatro possibilidades: câncer de pele, hanseníase, psoríase e outras dermatoses. A partir do ano 2020, as opções de hipótese diagnóstica foram restringidas para duas: câncer de pele e outras dermatoses.15,16
A classificação de risco utilizada no laudo conta com cinco categorias, definidas conforme a gravidade do quadro, e embasam o manejo clínico: branco ‐ sem necessidade de intervenção ou acompanhamento; azul ‐ tratamento na UBS (conforme conduta dermatológica sugerida); verde ‐ avaliação clínico‐cirúrgica com especialista; amarelo ‐ casos priorizados (encaminhar para referência terciária); e vermelho ‐ quadros agudos (encaminhar para Unidade de Urgência e Emergência).18
Coleta e análise de dadosOs dados, de propriedade do STT e de acesso restrito, foram coletados da plataforma Saiku‐BI (open source license), que possibilita consulta aos registros dos exames de TD. O banco de dados foi elaborado no software Excel, e a análise estatística foi conduzida no software IBM SPSS Statistics versão 20.0. Variáveis quantitativas foram descritas em medidas de tendência central e dispersão; já as qualitativas, em frequências absolutas (n) e relativas (%).
Foram considerados verdadeiros positivos os exames com suspeita e diagnóstico de psoríase. A suspeita foi fornecida pela atenção primária, na solicitação do exame, e o diagnóstico atribuído pela TD em seu laudo. Assim, esse parâmetro foi verificado diretamente na plataforma Saiku‐BI, por meio de seus filtros de cruzamento de dados.
Associações foram avaliadas pelo teste do Qui‐Quadrado e t de Student. Tem‐se 5% (p <0,05) como valor de referência para o nível de significância.
Aspectos éticosProjeto de pesquisa aprovado pelo Comitê de Ética em Pesquisa da Universidade do Sul de Santa Catarina ‐ UNISUL (parecer n° 4.283.737) e da Secretaria de Estado da Saúde de Santa Catarina ‐ SES/SC (parecer n° 4.312.746), com dispensa do uso de Termo de Consentimento Livre e Esclarecido (TCLE).
ResultadosNo período de 2016 a 2020, foram solicitados 141.657 exames de TD em SC. Desses, 4,3% se relacionaram com psoríase, ou seja, 6.146 exames, dos quais 58% (n=3.566) no diagnóstico fornecido pelo dermatologista laudador e 42% (n=2.580) apenas na suspeita da solicitação do exame, que é determinada pelo médico da UBS.
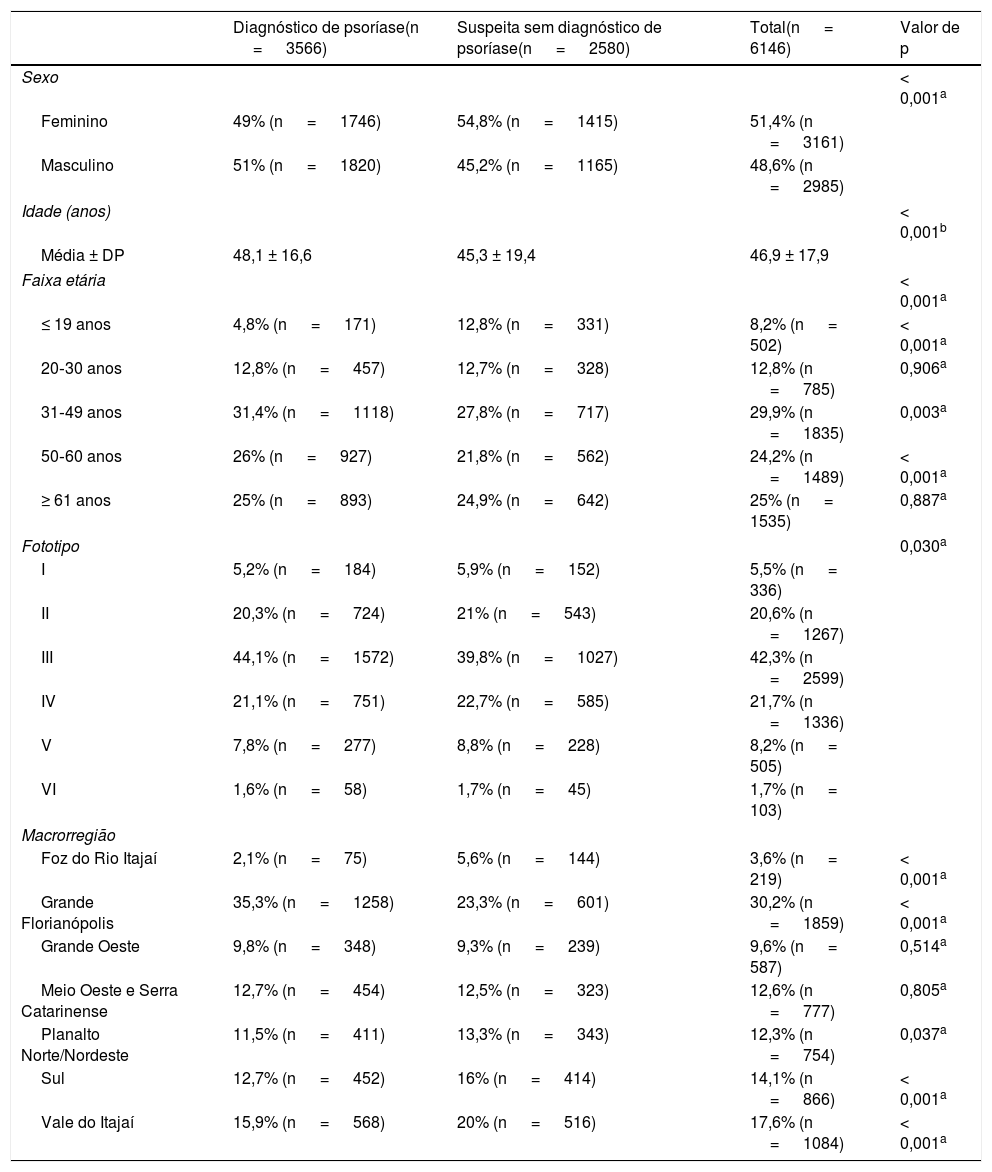
O sexo masculino predominou entre os pacientes diagnosticados com psoríase (51%; n=1.820), enquanto o feminino foi maioria entre as suspeitas sem diagnóstico dessa dermatose (54,8%; n=1.415) e no total de exames (51,4%; n=3.161); p <0,001.
A idade média dos pacientes foi de 46,9 ± 17,9 anos. Entretanto, os pacientes com diagnóstico de psoríase tinham maior média de idade (48,1 ± 16,6), em comparação com os casos apenas suspeitos (45,3 ± 19,4); p <0,001. Quando analisadas as faixas etárias, também foram observadas diferenças entre os grupos: os diagnósticos de psoríase predominaram entre 31‐49 anos (31,4%; n=1.118; p=0,003) e entre 50‐60 (26%; n=927; p <0,001). Já as suspeitas sem diagnóstico foram maioria na faixa etária ≤ 19 anos (12,8%; n=331; p <0,001). Não houve diferença nas faixas etárias de 20‐30 e ≥ 61 anos, com p=0,906 e p=0,887 respectivamente.
O fototipo predominante no total foi o III, com 42,3% dos exames (n=2.599); p=0,030.
Ao analisar as sete macrorregiões de SC, observa‐se que a macrorregião Grande Florianópolis apresenta mais exames relacionados com psoríase no período (30,2%; n=1.859), seguida por Vale do Itajaí (17,6%; n=1.084) e Sul (14,1%; n=866). Comparando os exames diagnosticados e os apenas suspeitos de psoríase, também a Grande Florianópolis apresentou maior número de diagnósticos da dermatose (35,3%; n=1.258; p <0,001). Por outro lado, suspeitas sem diagnóstico de psoríase foram maioria na Foz do Rio Itajaí (5,6%; n=144; p <0,001), Planalto Norte/Nordeste (13,3%; n=343; p=0,037), Sul (16%; n=414; p <0,001) e Vale do Itajaí (20%; n=516; p <0,001). Não apresentaram diferença entre número de diagnósticos e suspeitas Grande Oeste (p=0,514) e Meio Oeste e Serra Catarinense (p=0,805).
A tabela 1 descreve a distribuição das características epidemiológicas.
Características epidemiológicas dos pacientes com suspeita e/ou diagnóstico de psoríase em exames de TD em SC, 2016‐2020
| Diagnóstico de psoríase(n = 3566) | Suspeita sem diagnóstico de psoríase(n = 2580) | Total(n = 6146) | Valor de p | |
|---|---|---|---|---|
| Sexo | < 0,001a | |||
| Feminino | 49% (n = 1746) | 54,8% (n = 1415) | 51,4% (n = 3161) | |
| Masculino | 51% (n = 1820) | 45,2% (n = 1165) | 48,6% (n = 2985) | |
| Idade (anos) | < 0,001b | |||
| Média ± DP | 48,1 ± 16,6 | 45,3 ± 19,4 | 46,9 ± 17,9 | |
| Faixa etária | < 0,001a | |||
| ≤ 19 anos | 4,8% (n = 171) | 12,8% (n = 331) | 8,2% (n = 502) | < 0,001a |
| 20‐30 anos | 12,8% (n = 457) | 12,7% (n = 328) | 12,8% (n = 785) | 0,906a |
| 31‐49 anos | 31,4% (n = 1118) | 27,8% (n = 717) | 29,9% (n = 1835) | 0,003a |
| 50‐60 anos | 26% (n = 927) | 21,8% (n = 562) | 24,2% (n = 1489) | < 0,001a |
| ≥ 61 anos | 25% (n = 893) | 24,9% (n = 642) | 25% (n = 1535) | 0,887a |
| Fototipo | 0,030a | |||
| I | 5,2% (n = 184) | 5,9% (n = 152) | 5,5% (n = 336) | |
| II | 20,3% (n = 724) | 21% (n = 543) | 20,6% (n = 1267) | |
| III | 44,1% (n = 1572) | 39,8% (n = 1027) | 42,3% (n = 2599) | |
| IV | 21,1% (n = 751) | 22,7% (n = 585) | 21,7% (n = 1336) | |
| V | 7,8% (n = 277) | 8,8% (n = 228) | 8,2% (n = 505) | |
| VI | 1,6% (n = 58) | 1,7% (n = 45) | 1,7% (n = 103) | |
| Macrorregião | ||||
| Foz do Rio Itajaí | 2,1% (n = 75) | 5,6% (n = 144) | 3,6% (n = 219) | < 0,001a |
| Grande Florianópolis | 35,3% (n = 1258) | 23,3% (n = 601) | 30,2% (n = 1859) | < 0,001a |
| Grande Oeste | 9,8% (n = 348) | 9,3% (n = 239) | 9,6% (n = 587) | 0,514a |
| Meio Oeste e Serra Catarinense | 12,7% (n = 454) | 12,5% (n = 323) | 12,6% (n = 777) | 0,805a |
| Planalto Norte/Nordeste | 11,5% (n = 411) | 13,3% (n = 343) | 12,3% (n = 754) | 0,037a |
| Sul | 12,7% (n = 452) | 16% (n = 414) | 14,1% (n = 866) | < 0,001a |
| Vale do Itajaí | 15,9% (n = 568) | 20% (n = 516) | 17,6% (n = 1084) | < 0,001a |
A classificação do índice de massa corpórea (IMC) ‐ tabela 2 ‐ foi determinada para os pacientes adultos (n=5.645), excluindo‐se os pacientes <20 anos em decorrência da inadequação dessa forma de classificação para essa faixa etária. A distribuição de baixo peso, sobrepeso e dos três graus de obesidade foi semelhante entre os grupos. Entretanto, peso saudável foi maioria entre os casos suspeitos, mas sem diagnóstico de psoríase (29,9%; n=673; p=0,023).
Classificação do índice de massa corpórea (IMC) dos pacientes ≥ 20 anos com suspeita e/ou diagnóstico de psoríase em exames de TD em SC, 2016‐2020
| Classificação do IMC | Diagnóstico de psoríase(n = 3394) | Suspeita sem diagnóstico de psoríase(n = 2251) | Total(n = 5645) | Valor de pa |
|---|---|---|---|---|
| Baixo peso | 1,6% (n = 56) | 1,6% (n = 37) | 1,6% (n = 93) | 0,986 |
| Peso saudável | 27,1% (n = 920) | 29,9% (n = 673) | 28,2% (n = 1593) | 0,023 |
| Sobrepeso | 35,6% (n = 1208) | 36% (n = 811) | 35,8% (n = 2019) | 0,738 |
| Obesidade grau 1 | 21,9% (n = 743) | 20,2% (n = 455) | 21,2% (n = 1198) | 0,131 |
| Obesidade grau 2 | 9,3% (n = 315) | 8,2% (n = 185) | 8,9% (n = 500) | 0,169 |
| Obesidade grau 3 | 4,4% (n = 151) | 4% (n = 90) | 4,3% (n = 241) | 0,412 |
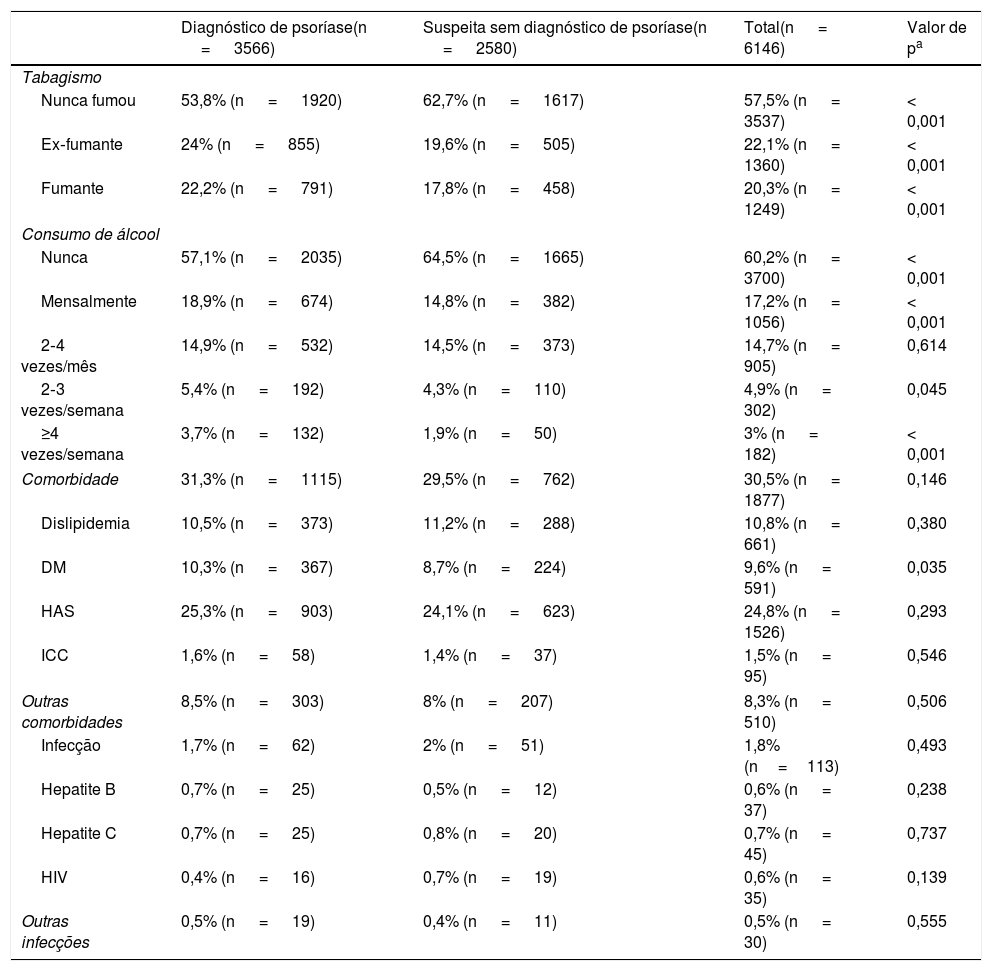
Na solicitação do exame de TD são também apontadas informações relativas a hábitos (tabagismo e consumo de álcool), comorbidades (diabetes mellitus ‐ DM, hipertensão arterial sistêmica ‐ HAS, insuficiência cardíaca congestiva ‐ ICC e outras) e infecções (hepatite B e C, vírus da imunodeficiência humana ‐ HIV e outras), conforme exposto na tabela 3. Ausência de tabagismo e consumo de álcool foram mais frequentes entre os casos somente suspeitos de psoríase, com 62,7% (n=1.617; p <0,001) e 64,5% (n=1.665; p <0,001) respectivamente. Entre os diagnosticados com psoríase, observou‐se mais ex‐fumantes (24%; n=855; p <0,001), fumantes (22,2%; n=791; p < 0,001) e consumo de álcool mensal (18,9%; n=674; p < 0,001), 2‐3 vezes/semana (5,4%; n=192; p=0,045) e ≥ 4 vezes/semana (3,7%; n=132; p < 0,001). A distribuição de comorbidades e infecções foi semelhante entre os grupos, exceto DM, que foi mais relatada entre os casos de psoríase (10,3%; n=367, p=0,035).
Hábitos, comorbidades e infecções dos pacientes com suspeita e/ou diagnóstico de psoríase em exames de TD em SC, 2016‐2020
| Diagnóstico de psoríase(n = 3566) | Suspeita sem diagnóstico de psoríase(n = 2580) | Total(n = 6146) | Valor de pa | |
|---|---|---|---|---|
| Tabagismo | ||||
| Nunca fumou | 53,8% (n = 1920) | 62,7% (n = 1617) | 57,5% (n = 3537) | < 0,001 |
| Ex‐fumante | 24% (n = 855) | 19,6% (n = 505) | 22,1% (n = 1360) | < 0,001 |
| Fumante | 22,2% (n = 791) | 17,8% (n = 458) | 20,3% (n = 1249) | < 0,001 |
| Consumo de álcool | ||||
| Nunca | 57,1% (n = 2035) | 64,5% (n = 1665) | 60,2% (n = 3700) | < 0,001 |
| Mensalmente | 18,9% (n = 674) | 14,8% (n = 382) | 17,2% (n = 1056) | < 0,001 |
| 2‐4 vezes/mês | 14,9% (n = 532) | 14,5% (n = 373) | 14,7% (n = 905) | 0,614 |
| 2‐3 vezes/semana | 5,4% (n = 192) | 4,3% (n = 110) | 4,9% (n = 302) | 0,045 |
| ≥4 vezes/semana | 3,7% (n = 132) | 1,9% (n = 50) | 3% (n = 182) | < 0,001 |
| Comorbidade | 31,3% (n = 1115) | 29,5% (n = 762) | 30,5% (n = 1877) | 0,146 |
| Dislipidemia | 10,5% (n = 373) | 11,2% (n = 288) | 10,8% (n = 661) | 0,380 |
| DM | 10,3% (n = 367) | 8,7% (n = 224) | 9,6% (n = 591) | 0,035 |
| HAS | 25,3% (n = 903) | 24,1% (n = 623) | 24,8% (n = 1526) | 0,293 |
| ICC | 1,6% (n = 58) | 1,4% (n = 37) | 1,5% (n = 95) | 0,546 |
| Outras comorbidades | 8,5% (n = 303) | 8% (n = 207) | 8,3% (n = 510) | 0,506 |
| Infecção | 1,7% (n = 62) | 2% (n = 51) | 1,8% (n=113) | 0,493 |
| Hepatite B | 0,7% (n = 25) | 0,5% (n = 12) | 0,6% (n = 37) | 0,238 |
| Hepatite C | 0,7% (n = 25) | 0,8% (n = 20) | 0,7% (n = 45) | 0,737 |
| HIV | 0,4% (n = 16) | 0,7% (n = 19) | 0,6% (n = 35) | 0,139 |
| Outras infecções | 0,5% (n = 19) | 0,4% (n = 11) | 0,5% (n = 30) | 0,555 |
DM, diabetes mellitus; HAS, hipertensão arterial sistêmica; HIV, vírus da imunodeficiência humana.
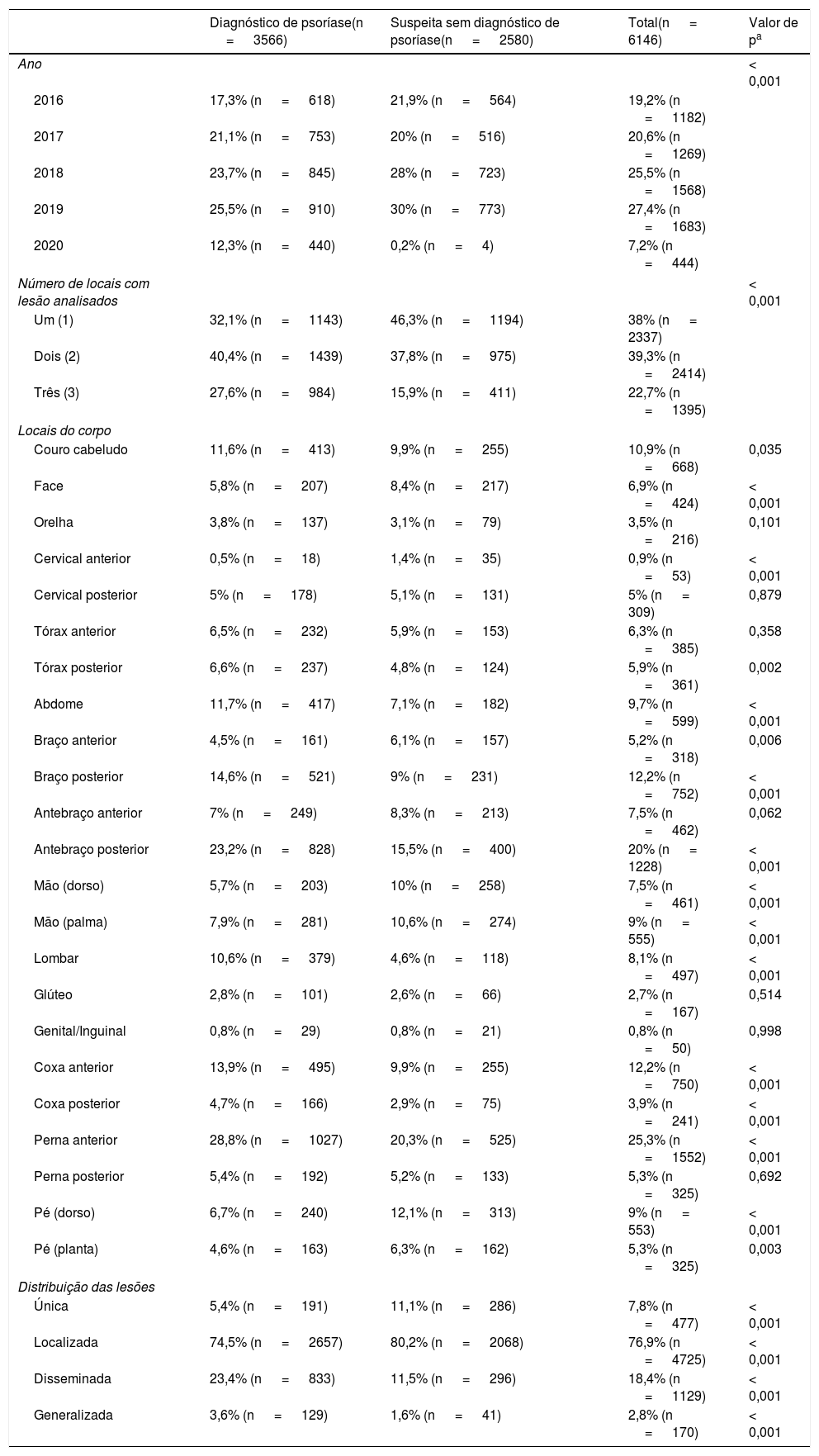
O número de exames relacionados com psoríase cresceu de 2016 com 19,2% do total (n=1.182) a 2019 (27,4%; n=1.683), porém em 2020 sofreu forte queda (7,2%; n=444); p < 0,001. A maior parte dos exames avaliou duas lesões de pele concomitantemente (39,3%; n=2.414; p < 0,001). Entre os casos diagnosticados com psoríase, a suspeita diagnóstica mais frequentemente atribuída pelo médico da UBS foi essa dermatose, 58,7% dos casos (n=2.093), mas ocorreram também suspeitas de outras dermatoses (39,2%; n=1.399), câncer de pele (1,7%; n=62) e hanseníase (0,4%; n=13).
Os locais do corpo que mais apresentaram lesões de psoríase foram: couro cabeludo (11,6%; n=413; p=0,035), tórax posterior (6,6%; n=237; p=0,002), abdome (11,7%; n=417; p < 0,001), braço posterior (14,6%; n=521; p < 0,001), antebraço posterior (23,2%; n=828; p < 0,001), lombar (10,6%; n=379; p < 0,001), coxa anterior (13,9%; n=495; p < 0,001), coxa posterior (4,7%; n=166; p < 0,001) e perna anterior (28,8%; n=1.027; p < 0,001). No total, a distribuição de lesão mais referida foi localizada com 76,9% dos exames (n=4.725; p < 0,001). Comparando exames diagnosticados com os apenas suspeitos de psoríase, as distribuições de lesões predominantes entre os casos de psoríase foram disseminada (23,4%; n=833; p < 0,001) e generalizada (3,6%; n=129; p < 0,001), enquanto os casos suspeitos apresentaram em maioria lesões únicas (11,1%; n=286; p < 0,001) ou localizadas (80,2%; n=2068; p < 0,001).
Prurido foi relatado para 15,3% dos diagnósticos de psoríase (n=546; p < 0,001), enquanto, ainda para os casos de psoríase, história médica positiva pessoal ocorreu em 3,4% (n=120) e familiar em 3,3% (n=118); p < 0,001. Informações clínicas e ano das solicitações de exame de TD são expostas na tabela 4.
Informações clínicas e ano das solicitações de exame de TD com suspeita e/ou diagnóstico de psoríase, SC, 2016‐2020
| Diagnóstico de psoríase(n = 3566) | Suspeita sem diagnóstico de psoríase(n = 2580) | Total(n = 6146) | Valor de pa | |
|---|---|---|---|---|
| Ano | < 0,001 | |||
| 2016 | 17,3% (n = 618) | 21,9% (n = 564) | 19,2% (n = 1182) | |
| 2017 | 21,1% (n = 753) | 20% (n = 516) | 20,6% (n = 1269) | |
| 2018 | 23,7% (n = 845) | 28% (n = 723) | 25,5% (n = 1568) | |
| 2019 | 25,5% (n = 910) | 30% (n = 773) | 27,4% (n = 1683) | |
| 2020 | 12,3% (n = 440) | 0,2% (n = 4) | 7,2% (n = 444) | |
| Número de locais com lesão analisados | < 0,001 | |||
| Um (1) | 32,1% (n = 1143) | 46,3% (n = 1194) | 38% (n = 2337) | |
| Dois (2) | 40,4% (n = 1439) | 37,8% (n = 975) | 39,3% (n = 2414) | |
| Três (3) | 27,6% (n = 984) | 15,9% (n = 411) | 22,7% (n = 1395) | |
| Locais do corpo | ||||
| Couro cabeludo | 11,6% (n = 413) | 9,9% (n = 255) | 10,9% (n = 668) | 0,035 |
| Face | 5,8% (n = 207) | 8,4% (n = 217) | 6,9% (n = 424) | < 0,001 |
| Orelha | 3,8% (n = 137) | 3,1% (n = 79) | 3,5% (n = 216) | 0,101 |
| Cervical anterior | 0,5% (n = 18) | 1,4% (n = 35) | 0,9% (n = 53) | < 0,001 |
| Cervical posterior | 5% (n = 178) | 5,1% (n = 131) | 5% (n = 309) | 0,879 |
| Tórax anterior | 6,5% (n = 232) | 5,9% (n = 153) | 6,3% (n = 385) | 0,358 |
| Tórax posterior | 6,6% (n = 237) | 4,8% (n = 124) | 5,9% (n = 361) | 0,002 |
| Abdome | 11,7% (n = 417) | 7,1% (n = 182) | 9,7% (n = 599) | < 0,001 |
| Braço anterior | 4,5% (n = 161) | 6,1% (n = 157) | 5,2% (n = 318) | 0,006 |
| Braço posterior | 14,6% (n = 521) | 9% (n = 231) | 12,2% (n = 752) | < 0,001 |
| Antebraço anterior | 7% (n = 249) | 8,3% (n = 213) | 7,5% (n = 462) | 0,062 |
| Antebraço posterior | 23,2% (n = 828) | 15,5% (n = 400) | 20% (n = 1228) | < 0,001 |
| Mão (dorso) | 5,7% (n = 203) | 10% (n = 258) | 7,5% (n = 461) | < 0,001 |
| Mão (palma) | 7,9% (n = 281) | 10,6% (n = 274) | 9% (n = 555) | < 0,001 |
| Lombar | 10,6% (n = 379) | 4,6% (n = 118) | 8,1% (n = 497) | < 0,001 |
| Glúteo | 2,8% (n = 101) | 2,6% (n = 66) | 2,7% (n = 167) | 0,514 |
| Genital/Inguinal | 0,8% (n = 29) | 0,8% (n = 21) | 0,8% (n = 50) | 0,998 |
| Coxa anterior | 13,9% (n = 495) | 9,9% (n = 255) | 12,2% (n = 750) | < 0,001 |
| Coxa posterior | 4,7% (n = 166) | 2,9% (n = 75) | 3,9% (n = 241) | < 0,001 |
| Perna anterior | 28,8% (n = 1027) | 20,3% (n = 525) | 25,3% (n = 1552) | < 0,001 |
| Perna posterior | 5,4% (n = 192) | 5,2% (n = 133) | 5,3% (n = 325) | 0,692 |
| Pé (dorso) | 6,7% (n = 240) | 12,1% (n = 313) | 9% (n = 553) | < 0,001 |
| Pé (planta) | 4,6% (n = 163) | 6,3% (n = 162) | 5,3% (n = 325) | 0,003 |
| Distribuição das lesões | ||||
| Única | 5,4% (n = 191) | 11,1% (n = 286) | 7,8% (n = 477) | < 0,001 |
| Localizada | 74,5% (n = 2657) | 80,2% (n = 2068) | 76,9% (n = 4725) | < 0,001 |
| Disseminada | 23,4% (n = 833) | 11,5% (n = 296) | 18,4% (n = 1129) | < 0,001 |
| Generalizada | 3,6% (n = 129) | 1,6% (n = 41) | 2,8% (n = 170) | < 0,001 |
O tempo de doença foi referido em somente 639 (17,9%) exames diagnosticados com psoríase. Desses, 45,7% (n=292) apresentaram evolução de 1‐5 anos, 20,7% (n=132) de 1‐6 meses, 17,2% (n=110) de 6‐10 anos, 11,4% (n=73) de 20 anos ou mais, 7,5% (n=48) de 11‐19 anos, 7,2% (n=46) menor do que 4 semanas e 4,2% (n=27) de 7‐11 meses. Ressalta‐se que a solicitação de exame poderia veicular diferente tempo de evolução para cada lesão avaliada; por isso, mais de uma faixa temporal foi apontada em alguns exames.
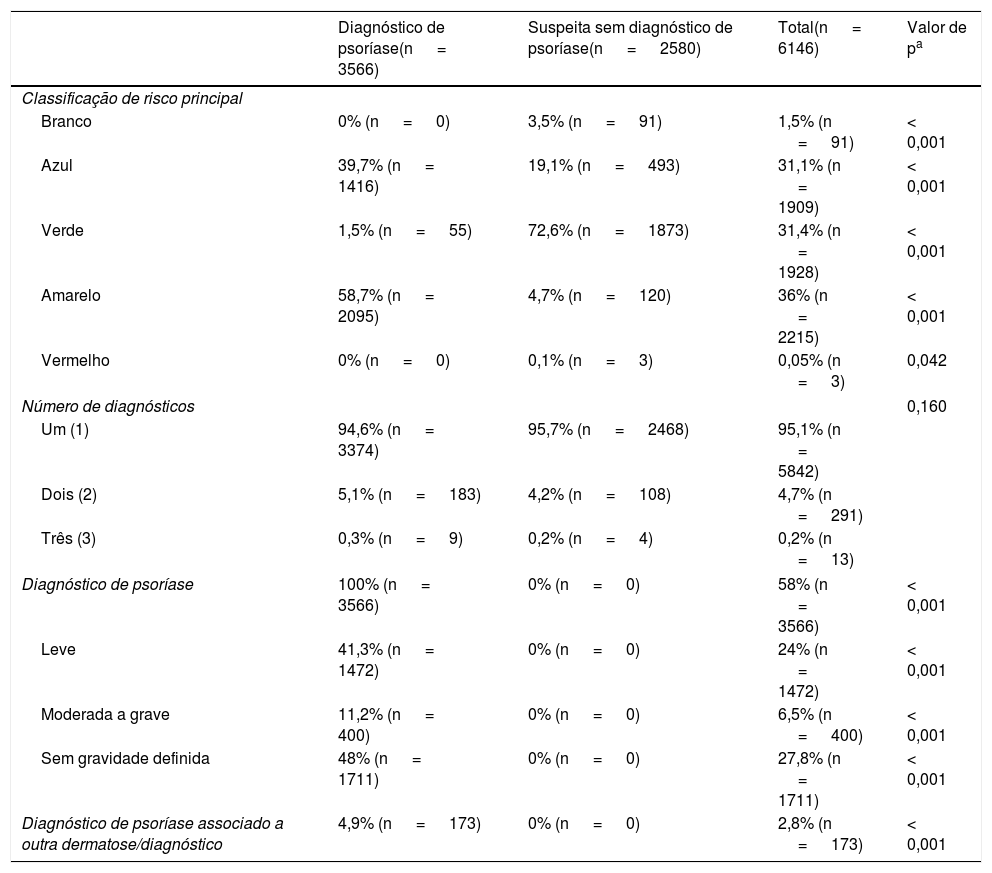
No que compete à classificação de risco principal (mais grave do exame), os diagnósticos de psoríase receberam predominantemente amarela (58,7%; n=2.095; p < 0,001) e azul (39,7%; n=1.416; p < 0,001), que indicam, respectivamente, encaminhamento a ambulatório de psoríase grave e tratamento na UBS. Desses, apenas 1,5% (n=55) receberam verde. Os casos suspeitos, mas não diagnosticados com a dermatose, foram em maioria verdes (72,6%; n=1.873; p < 0,001), ou seja, encaminhados para a referência secundária. Ainda entre os casos apenas suspeitos de psoríase, 91 exames (3,5%; p < 0,001) foram classificados como brancos (sem necessidade de intervenção médica) e três (0,1%; p=0,042) como vermelhos ‐ demandando encaminhamento imediato à unidade de urgência/emergência. A maior parte dos laudos (95,1% do total; n=5.842) veiculou apenas um diagnóstico/conclusão.
A gravidade da psoríase foi definida como leve em 41,3% dos laudos (n=1.472) e moderada a grave em 11,2% (n=400), não sendo determinada para 48% (n=1.711). Psoríase foi diagnosticada associada a outra dermatose ou diagnóstico/conclusão em 4,9% (n=173); nesse caso, em maioria orientando também encaminhamento à dermatologia geral (1,3%; n=45; p < 0,001) e em 0,2% (n=8; p < 0,001) à fototerapia. Outras doenças de pele diagnosticadas concomitantemente à psoríase, por exemplo, foram fotodano crônico (0,4%; n=14; p=0,001), nevo melanocítico (0,3%; n=11; p=0,119), dermatite seborreica (0,3%; n=10; p < 0,001), ceratose seborreica (0,3%; n=12; p=0,650) e tineas (0,3%; n=11; p < 0,001).
Já em relação aos casos suspeitos sem diagnóstico de psoríase, 62,8% (n=1.619) receberam orientação para encaminhamento à dermatologia geral e 5,3% (n=138) para a dermatologia pediátrica. As dermatoses mais frequentemente diagnosticadas nos quadros sem psoríase confirmada foram dermatite de contato (5,3%; n=137; p < 0,001), asteatose cutânea (4,7%; n=121; p < 0,001), dermatite seborreica (3,4%; n=89; p < 0,001), dermatite atópica (3,2%; n=83; p < 0,001), tineas (2,8%; n=73; p < 0,001), fotodano crônico (1,1%; n=29; p=0,001), eczema de estase (0,9%; n=22; p < 0,001), ptiríase versicolor (0,6%; n=16; p < 0,001) e impetigo (0,5%; n=14; p < 0,001).
Câncer de pele não melanoma (CBC ou CEC) foi diagnosticado em 0,2% (n=8) dos pacientes com psoríase e em 0,5% (n=12) dos pacientes com apenas suspeita da dermatose (p=0,102). Houve ainda um diagnóstico de melanoma em paciente também diagnosticado com psoríase (0,02%; n=1; p=0,395). As conclusões dos laudos da TD são expostas na tabela 5.
Conclusão do laudo dos exames de TD com suspeita e/ou diagnóstico de psoríase, SC, 2016‐2020
| Diagnóstico de psoríase(n = 3566) | Suspeita sem diagnóstico de psoríase(n = 2580) | Total(n = 6146) | Valor de pa | |
|---|---|---|---|---|
| Classificação de risco principal | ||||
| Branco | 0% (n = 0) | 3,5% (n = 91) | 1,5% (n = 91) | < 0,001 |
| Azul | 39,7% (n = 1416) | 19,1% (n = 493) | 31,1% (n = 1909) | < 0,001 |
| Verde | 1,5% (n = 55) | 72,6% (n = 1873) | 31,4% (n = 1928) | < 0,001 |
| Amarelo | 58,7% (n = 2095) | 4,7% (n = 120) | 36% (n = 2215) | < 0,001 |
| Vermelho | 0% (n = 0) | 0,1% (n = 3) | 0,05% (n = 3) | 0,042 |
| Número de diagnósticos | 0,160 | |||
| Um (1) | 94,6% (n = 3374) | 95,7% (n = 2468) | 95,1% (n = 5842) | |
| Dois (2) | 5,1% (n = 183) | 4,2% (n = 108) | 4,7% (n = 291) | |
| Três (3) | 0,3% (n = 9) | 0,2% (n = 4) | 0,2% (n = 13) | |
| Diagnóstico de psoríase | 100% (n = 3566) | 0% (n = 0) | 58% (n = 3566) | < 0,001 |
| Leve | 41,3% (n = 1472) | 0% (n = 0) | 24% (n = 1472) | < 0,001 |
| Moderada a grave | 11,2% (n = 400) | 0% (n = 0) | 6,5% (n = 400) | < 0,001 |
| Sem gravidade definida | 48% (n = 1711) | 0% (n = 0) | 27,8% (n = 1711) | < 0,001 |
| Diagnóstico de psoríase associado a outra dermatose/diagnóstico | 4,9% (n = 173) | 0% (n = 0) | 2,8% (n = 173) | < 0,001 |
Branco, sem necessidade de intervenção ou acompanhamento; azul, tratamento na UBS (conforme conduta dermatológica sugerida); verde, avaliação clínico‐cirúrgica com especialista; amarelo, casos priorizados (encaminhar para referência terciária); vermelho, quadros agudos (encaminhar para Unidade de Urgência e Emergência).
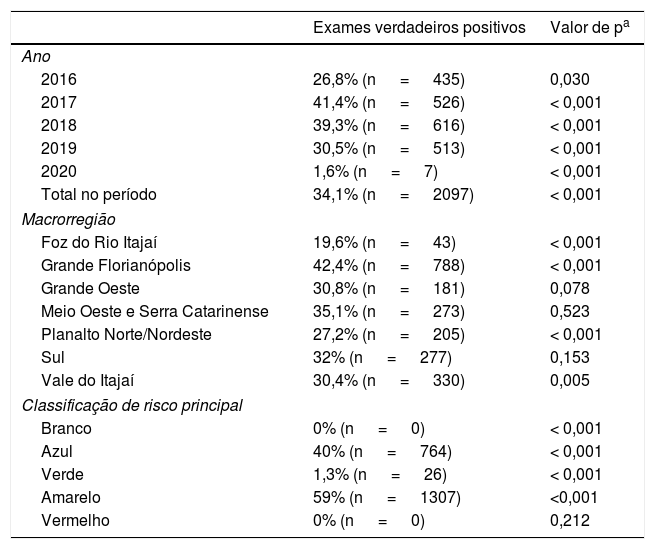
Estimou‐se o número de exames verdadeiros positivos (tabela 6), comparando a hipótese diagnóstica do médico da UBS versus o diagnóstico da TD. No período 2016‐2020, foram verdadeiros positivos 34,1% dos exames (n=2.097; p < 0,001). O ano de 2017 alcançou a maior frequência nesse parâmetro, com 41,4% (n=526; p < 0,001); por sua vez, 2020 obteve a menor frequência (1,6%; n=7; p < 0,001). Grande Florianópolis foi a macrorregião com maior quantidade de exames verdadeiros positivos (42,4%; n=788; p < 0,001), enquanto Foz do Rio Itajaí apresentou a menor (19,6%; n=43; p < 0,001). Já em relação à classificação de risco, observou‐se maior ocorrência na amarela (59%; n=1.307; p < 0,001) e azul (40%; n=764; p < 0,001).
Exames verdadeiros positivos por ano, macrorregião e classificação de risco principal, SC, 2016‐2020
| Exames verdadeiros positivos | Valor de pa | |
|---|---|---|
| Ano | ||
| 2016 | 26,8% (n = 435) | 0,030 |
| 2017 | 41,4% (n = 526) | < 0,001 |
| 2018 | 39,3% (n = 616) | < 0,001 |
| 2019 | 30,5% (n = 513) | < 0,001 |
| 2020 | 1,6% (n = 7) | < 0,001 |
| Total no período | 34,1% (n = 2097) | < 0,001 |
| Macrorregião | ||
| Foz do Rio Itajaí | 19,6% (n = 43) | < 0,001 |
| Grande Florianópolis | 42,4% (n = 788) | < 0,001 |
| Grande Oeste | 30,8% (n = 181) | 0,078 |
| Meio Oeste e Serra Catarinense | 35,1% (n = 273) | 0,523 |
| Planalto Norte/Nordeste | 27,2% (n = 205) | < 0,001 |
| Sul | 32% (n = 277) | 0,153 |
| Vale do Itajaí | 30,4% (n = 330) | 0,005 |
| Classificação de risco principal | ||
| Branco | 0% (n = 0) | < 0,001 |
| Azul | 40% (n = 764) | < 0,001 |
| Verde | 1,3% (n = 26) | < 0,001 |
| Amarelo | 59% (n = 1307) | <0,001 |
| Vermelho | 0% (n = 0) | 0,212 |
Branco, sem necessidade de intervenção ou acompanhamento; azul, tratamento na UBS (conforme conduta dermatológica sugerida); verde, avaliação clínico‐cirúrgica com especialista; amarelo, casos priorizados (encaminhar para referência terciária); vermelho, quadros agudos (encaminhar para Unidade de Urgência e Emergência).
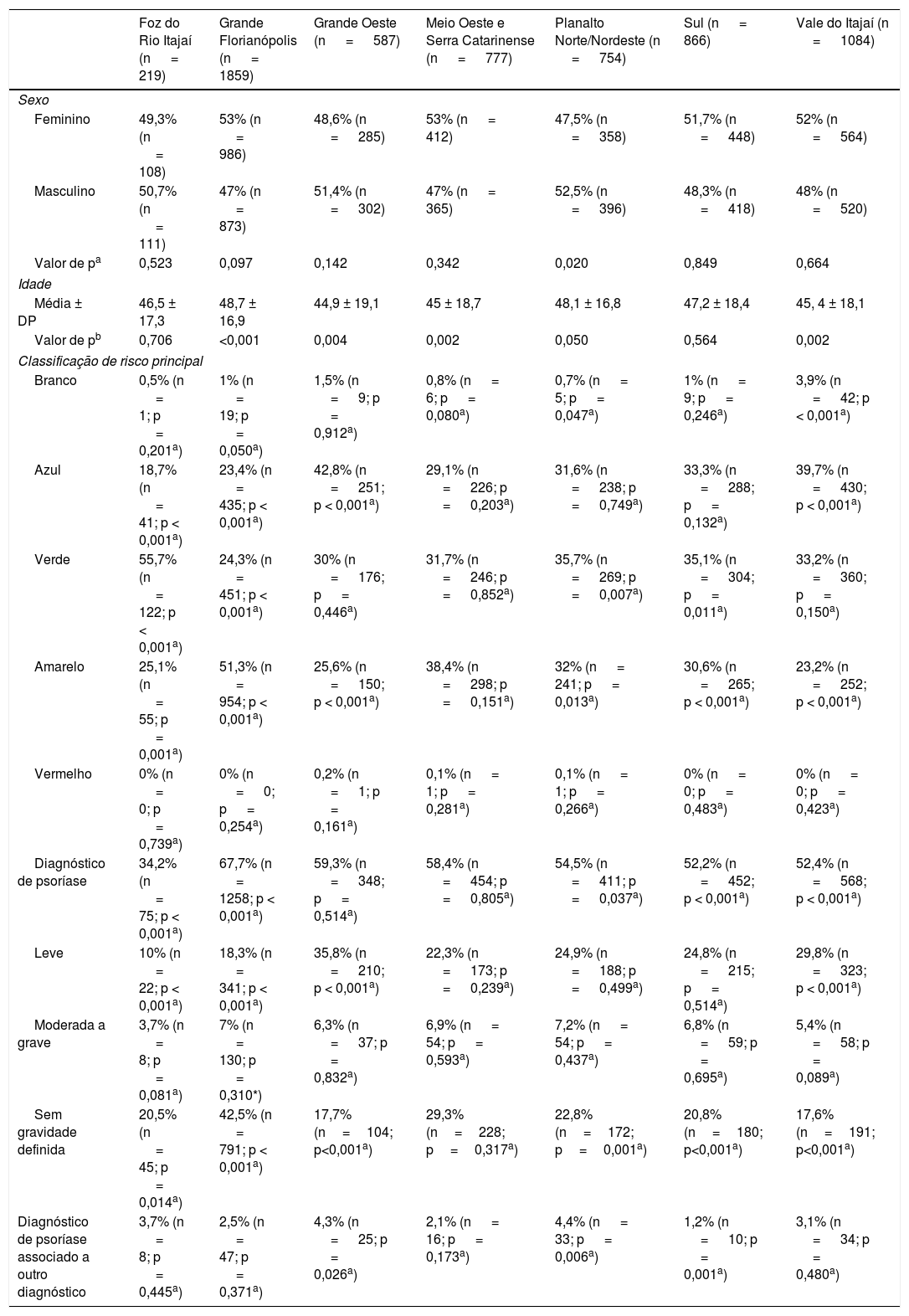
Fatores clínicos e epidemiológicos foram comparados entre as sete macrorregiões catarinenses (tabela 7). Observa‐se que o Planalto Norte/Nordeste apresentou mais exames de pacientes do sexo masculino (52,5%; n=396; p=0,020), enquanto as demais macrorregiões não apresentaram diferença significativa entre os sexos. Em relação à idade, a menor média foi da Grande Oeste (44,9 ± 19,1 anos; p=0,004) e a maior da Grande Florianópolis (48,7 ± 16,9 anos; p < 0,001).
Macrorregião conforme fatores clínicos e epidemiológicos dos exames de TD com suspeita e/ou diagnóstico de psoríase, SC, 2016‐2020
| Foz do Rio Itajaí (n = 219) | Grande Florianópolis (n = 1859) | Grande Oeste (n = 587) | Meio Oeste e Serra Catarinense (n = 777) | Planalto Norte/Nordeste (n = 754) | Sul (n = 866) | Vale do Itajaí (n = 1084) | |
|---|---|---|---|---|---|---|---|
| Sexo | |||||||
| Feminino | 49,3% (n = 108) | 53% (n = 986) | 48,6% (n = 285) | 53% (n = 412) | 47,5% (n = 358) | 51,7% (n = 448) | 52% (n = 564) |
| Masculino | 50,7% (n = 111) | 47% (n = 873) | 51,4% (n = 302) | 47% (n = 365) | 52,5% (n = 396) | 48,3% (n = 418) | 48% (n = 520) |
| Valor de pa | 0,523 | 0,097 | 0,142 | 0,342 | 0,020 | 0,849 | 0,664 |
| Idade | |||||||
| Média ± DP | 46,5 ± 17,3 | 48,7 ± 16,9 | 44,9 ± 19,1 | 45 ± 18,7 | 48,1 ± 16,8 | 47,2 ± 18,4 | 45, 4 ± 18,1 |
| Valor de pb | 0,706 | <0,001 | 0,004 | 0,002 | 0,050 | 0,564 | 0,002 |
| Classificação de risco principal | |||||||
| Branco | 0,5% (n = 1; p = 0,201a) | 1% (n = 19; p = 0,050a) | 1,5% (n = 9; p = 0,912a) | 0,8% (n = 6; p = 0,080a) | 0,7% (n = 5; p = 0,047a) | 1% (n = 9; p = 0,246a) | 3,9% (n = 42; p < 0,001a) |
| Azul | 18,7% (n = 41; p < 0,001a) | 23,4% (n = 435; p < 0,001a) | 42,8% (n = 251; p < 0,001a) | 29,1% (n = 226; p = 0,203a) | 31,6% (n = 238; p = 0,749a) | 33,3% (n = 288; p = 0,132a) | 39,7% (n = 430; p < 0,001a) |
| Verde | 55,7% (n = 122; p < 0,001a) | 24,3% (n = 451; p < 0,001a) | 30% (n = 176; p = 0,446a) | 31,7% (n = 246; p = 0,852a) | 35,7% (n = 269; p = 0,007a) | 35,1% (n = 304; p = 0,011a) | 33,2% (n = 360; p = 0,150a) |
| Amarelo | 25,1% (n = 55; p = 0,001a) | 51,3% (n = 954; p < 0,001a) | 25,6% (n = 150; p < 0,001a) | 38,4% (n = 298; p = 0,151a) | 32% (n = 241; p = 0,013a) | 30,6% (n = 265; p < 0,001a) | 23,2% (n = 252; p < 0,001a) |
| Vermelho | 0% (n = 0; p = 0,739a) | 0% (n = 0; p = 0,254a) | 0,2% (n = 1; p = 0,161a) | 0,1% (n = 1; p = 0,281a) | 0,1% (n = 1; p = 0,266a) | 0% (n = 0; p = 0,483a) | 0% (n = 0; p = 0,423a) |
| Diagnóstico de psoríase | 34,2% (n = 75; p < 0,001a) | 67,7% (n = 1258; p < 0,001a) | 59,3% (n = 348; p = 0,514a) | 58,4% (n = 454; p = 0,805a) | 54,5% (n = 411; p = 0,037a) | 52,2% (n = 452; p < 0,001a) | 52,4% (n = 568; p < 0,001a) |
| Leve | 10% (n = 22; p < 0,001a) | 18,3% (n = 341; p < 0,001a) | 35,8% (n = 210; p < 0,001a) | 22,3% (n = 173; p = 0,239a) | 24,9% (n = 188; p = 0,499a) | 24,8% (n = 215; p = 0,514a) | 29,8% (n = 323; p < 0,001a) |
| Moderada a grave | 3,7% (n = 8; p = 0,081a) | 7% (n = 130; p = 0,310*) | 6,3% (n = 37; p = 0,832a) | 6,9% (n = 54; p = 0,593a) | 7,2% (n = 54; p = 0,437a) | 6,8% (n = 59; p = 0,695a) | 5,4% (n = 58; p = 0,089a) |
| Sem gravidade definida | 20,5% (n = 45; p = 0,014a) | 42,5% (n = 791; p < 0,001a) | 17,7% (n=104; p<0,001a) | 29,3% (n=228; p=0,317a) | 22,8% (n=172; p=0,001a) | 20,8% (n=180; p<0,001a) | 17,6% (n=191; p<0,001a) |
| Diagnóstico de psoríase associado a outro diagnóstico | 3,7% (n = 8; p = 0,445a) | 2,5% (n = 47; p = 0,371a) | 4,3% (n = 25; p = 0,026a) | 2,1% (n = 16; p = 0,173a) | 4,4% (n = 33; p = 0,006a) | 1,2% (n = 10; p = 0,001a) | 3,1% (n = 34; p = 0,480a) |
Branco, sem necessidade de intervenção ou acompanhamento; azul, tratamento na UBS (conforme conduta dermatológica sugerida); verde, avaliação clínico‐cirúrgica com especialista; amarelo, casos priorizados (encaminhar para referência terciária); vermelho, quadros agudos (encaminhar para Unidade de Urgência e Emergência).
A classificação de risco branca foi principalmente observada no Vale do Itajaí, com 3,9% de seus exames (n=42; p < 0,001). Azul foi maioria na Grande Oeste (42,8%; n=251; p < 0,001). Foz do Rio Itajaí foi a macrorregião com mais classificações verdes (55,7%; n=122; p < 0,001). Já a classificação amarela foi mais incidente na Grande Florianópolis (51,3%; n=954; p < 0,001), enquanto a vermelha ocorreu em apenas três macrorregiões: Grande Oeste (0,2%; n=1; p=0,161), Meio Oeste e Serra Catarinense (0,1%; n=1; p=0,281) e Planalto Norte/Nordeste (0,1%; n=1; p=0,266).
No que compete à gravidade da psoríase, leve foi maioria na Grande Oeste (35,8%; n=210; p < 0,001) e moderada a grave no Planalto Norte/Nordeste (7,2%; n=54; p=0,437), enquanto a Grande Florianópolis obteve maioria entre quadros sem gravidade determinada (42,5%; n=791; p < 0,001). O Planalto Norte/Nordeste apresentou a maior quantidade de diagnósticos de psoríase associados com outra dermatose no laudo da TD (4,4%; n=33; p=0,006).
DiscussãoA psoríase não apresenta predileção por sexo;2,19,20 entretanto, verificaram‐se mais diagnósticos dessa dermatose no sexo masculino (51%; n=1.820), ainda que o feminino tenha predominado na quantia total de exames de TD do período (51,4%; n=3.161); p < 0,001. Talvez isso seja resultado da maior procura de serviços de saúde pelas mulheres,21 o que acarreta aos homens mais diagnósticos tardios e complicações de condições crônicas de saúde.22 Percebe‐se, ainda, que pacientes com psoríase ativa não diagnosticada tendem a ser do sexo masculino e ter menos escolaridade.23 Além disso, no Brasil, estima‐se prevalência de psoríase diversa entre os sexos:24 1,15% das mulheres e 1,47% dos homens.
Adultos jovens são mais afetados por psoríase, que é rara na população pediátrica, observando‐se ainda pico bimodal de início da doença, com diferenças na literatura:20 o primeiro entre 20‐29 ou 30‐39 anos e o segundo entre 50‐59 ou 60‐69 anos ‐ distribuição etária compatível com a do estudo, uma vez que a média de idade dos pacientes diagnosticados com psoríase foi de 48,1 ± 16,6. Além disso, as faixas etárias de 31‐49 anos e 50‐60 concentraram 57,4% (n=2.045) dos diagnósticos de psoríase, que foram raros nos pacientes com ≤ 19 anos (4,8%; n=171).
A distribuição dos exames de TD quanto ao fototipo, em maioria nos tipos mais baixos ‐ I, II e III (68,4%; n=4.202) ‐, é consistente com o censo brasileiro de 2010,25 em que a cor de pele branca foi autodeclarada por 84% da população de SC. Também esses fototipos agruparam grande parte dos diagnósticos de psoríase (69,6%; n=2.480), dermatose mais prevalente entre caucasianos.26
Entre 2016‐2020, a macrorregião Grande Florianópolis liderou no número de exames relacionados com psoríase (30,2%; n=1.859), diagnósticos da dermatose (35,3%; n=1.258) e de suas suspeitas não confirmadas (23,3%; n=601). Esse significativo maior número de exames pode ser explicado pela ampla assistência médica existente na capital do estado, uma vez que, em 2020, Florianópolis tinha uma razão de 10,68 médicos para cada mil habitantes, enquanto as cidades do interior do estado contavam com 2,03.27 No Brasil, é marcante a concentração de médicos nas grandes cidades, regiões litorâneas e de maior desenvolvimento socioeconômico; também no serviço particular em detrimento do SUS.28 Ressalta‐se ainda que o núcleo da TD se localiza em Florianópolis; assim, médicos da região tendem a conhecer mais a existência do serviço e, por essa razão, solicitar mais exames.
O potencial patogênico dos mediadores inflamatórios envolvidos na psoríase transpõe as lesões de pele e atinge o organismo como um todo, o que determina estado de inflamação sistêmica29 e desenvolvimento de comorbidades. A obesidade é grandemente incidente e prevalente em pacientes com psoríase, além de se relacionar com maior gravidade da doença;24 estima‐se sua prevalência em 25,6%.4 Entre os diagnósticos de psoríase do período, a concomitância com obesidade foi observada em 35,6% (n=1.209). Indivíduos com psoríase apresentam, ainda, maior prevalência de tabagismo e consumo de álcool do que a população em geral,24 fato observado no estudo ao comparar os casos diagnosticados com a dermatose com os apenas suspeitos.
Também comorbidades como dislipidemia, DM e HAS se relacionam com psoríase, com prevalências respectivamente estimadas em 20,4%, 11,7% e 26,9%;4,24 porém observadas mais baixas entre os diagnósticos de psoríase do estudo: 10,5% (n=373), 10,3% (n=367) e 25,3% (n=903). Observa‐se, assim, a necessidade de estimular mudança do estilo de vida (cessação de tabagismo e consumo de álcool, prática de exercícios físicos e alimentação equilibrada) no manejo clínico da psoríase, a fim de contribuir com o controle da doença.
Já a infecção por HIV é fator de risco reconhecido para o desenvolvimento da dermatose24 e foi verificada em 0,4% (n=16) dos diagnósticos do período. Além disso, é importante atentar para a vigência de hepatites nos portadores de psoríase, pois a função hepática pode ser piorada com tratamentos sistêmicos hepatotóxicos, ou a infecção reativada por imunossupressores, ambos com desfechos potencialmente graves.24 Hepatite B foi relatada em 0,7% (n=25) dos diagnósticos de psoríase, enquanto hepatite C, em 0,7% (n=25).
A psoríase apresenta importante predisposição genética24 e 30% dos pacientes referem um familiar afetado;2 entretanto, somente para 3,3% (n=118) dos pacientes diagnosticados com psoríase no período houve relato de história mórbida familiar positiva. Da mesma maneira, o prurido, com prevalência estimada em torno de 80%,24 foi referido em apenas 15,3% (n=546) dos diagnósticos. Isso alerta para a possibilidade de que os dados de anamnese possam ser subestimados e deixados em branco pelos médicos solicitantes dos exames de TD, o que prejudica a avaliação do quadro dermatológico pelo dermatologista laudador.
Os locais do corpo que mais apresentaram lesões diagnosticadas como psoríase no período ‐ perna anterior (28,8%; n=1.027), antebraço posterior (23,2%; n=828), braço posterior (14,6%; n=521), coxa anterior (13,9%; n=495), abdome (11,7%; n=417), couro cabeludo (11,6%; n=413) e lombar (10,6%; n=379) ‐ foram compatíveis com a literatura: preferência pela região extensora dos membros, tronco, região sacral e couro cabeludo.5,6 No que compete à distribuição das lesões, em 76,9% dos diagnósticos de psoríase foi descrita como localizada pelo médico da UBS; porém, infere‐se que é uma informação possivelmente equivocada, quando comparada com a gravidade dos quadros diagnosticados, pois 58,7% (n=2.095) receberam classificação amarela ‐ indicando psoríase de moderada a grave, normalmente extensa, e demandando encaminhamento para ambulatório de referência terciária.
O tempo de doença foi outra informação bastante ausente nas solicitações de exame, relatada em apenas 17,9% (n=639) dos diagnósticos de psoríase, porém indicando que os diagnósticos vêm sendo realizados de maneira tardia, após evolução de anos da doença em um número considerável de indivíduos, fato que pode indicar que os pacientes retardaram a procura por ajuda médica ou os quadros de psoríase vinham sendo manejados com dificuldade na APS e, hoje, com o advento da TD, o acesso ao serviço público de dermatologia foi facilitado e democratizado no estado. Portadores de psoríase são frequentemente não diagnosticados,23 subtratados ou mesmo não tratados, isso porque o envolvimento cutâneo é a principal e ‐ muitas vezes ‐ a única manifestação da doença,29 que tem seu potencial de inflamação sistêmica ainda subestimado equivocadamente por alguns profissionais médicos.
Antes da implantação da TD, SC tinha uma longa fila de espera por consultas dermatológicas no SUS, na qual aguardavam pacientes com condições cutâneas de benignas a graves, sem definição de prioridade, que eram em totalidade encaminhados a ambulatórios de dermatologia geral (referência secundária).30 A TD estabeleceu sistema de triagem e classificação de risco eficaz,30 que possibilitou otimizar os encaminhamentos dermatológicos conforme seu grau de prioridade,13 abreviar o tempo de espera pelo diagnóstico (de seis meses para 72 horas)31 e reduzir o custo associado aos atendimentos presenciais.32 Assim, os casos triados pela TD nas categorias branca, azul, amarela e vermelha não demandam avaliação presencial pela referência secundária,18 e são encaminhados diretamente para outros níveis de atenção à saúde ou recebem tratamento/orientação na UBS.
Nesse sentido, considerando os exames de TD relacionados com psoríase entre 2016‐2020, 68,6% (n=4.218) dos exames evitaram encaminhamento para a referência secundária, valor superior aos 60,6% encontrado em outro estudo,30 que avaliou todos os exames performados pela TD do STT/SC no período 2015‐2018.
Quando se analisam apenas os diagnósticos de psoríase, é possível verificar frequência ainda maior de exames que não demandaram passagem pela dermatologia geral: 98,4% (n=3.511). Desses, 58,7% (n=2.095), categorizados em amarelo (psoríase moderada/grave),18 foram diretamente encaminhados para a referência terciária (ambulatório de psoríase grave); no respectivo laudo da TD já consta orientação de exames laboratoriais e de imagem que o paciente deve levar no dia da consulta,5 cabendo ao médico da UBS solicitá‐los, a fim de adiantar o início do tratamento sistêmico ou biológico ‐ conforme o caso. Já os 39,7% (n=1.416) classificados como azul (psoríase leve)18 receberam tratamento na APS junto ao médico da UBS, a partir de orientações também fornecidas no laudo do exame, conforme os protocolos de condutas clínicas da TD.5
No que compete aos casos suspeitos de psoríase, mas sem diagnóstico dessa dermatose, a avaliação da referência secundária foi evitada em apenas 27,4% (n=707) dos exames. Casos azuis (como ceratose actínica, dermatite seborreica e tineas)18 e, portanto, tratados na UBS, foram 19,1% (n=493). Encaminhados para a referência terciária, amarelos (p. ex., alopecias, colagenoses e hanseníase),18 foram 4,7% (n=120), enquanto brancos (ceratose seborreica, nevo melanocítico, fotodano crônico e outras condições benignas),18 sem necessidade de intervenção médica, foram 3,5% (n=91) e apenas receberam orientação sobre seu quadro cutâneo e necessidade de proteção solar na UBS. Destaca‐se a ocorrência de 0,1% (n=3) exames vermelhos (p. ex., casos agudos de farmacodermia, eritrodermia, vasculite extensa ou celulite em face),18 que demandaram direcionamento imediato para unidade de urgência emergência.
A compatibilidade diagnóstica da TD versus avaliação dermatológica presencial prova‐se bastante alta para dermatoses inflamatórias, como psoríase ‐ alcançando taxa de concordância diagnóstica ≥ 90% em estudo realizado na cidade de São Paulo com modelo de TD assíncrono.33 Por sua vez, os exames verdadeiros positivos (suspeitos pela APS e diagnosticados com psoríase na avaliação da TD) totalizaram 34,1% ‐ valor superior aos 19,02% averiguado por estudo que analisou a compatibilidade diagnóstica da APS versus a da TD do STT/SC em câncer de pele,32 entre janeiro e julho de 2012. Apuraram‐se, ainda, relevantes diferenças entre o nível de exames verdadeiros positivos nas macrorregiões do estado. O maior ocorreu na Grande Florianópolis (42,4%), e o menor na Foz do Rio Itajaí (19,6%) ‐ talvez devendo‐se a melhor cobertura médica existente na capital do estado.27 Destaca‐se que a assertividade diagnóstica da APS, bem como sua resolubilidade nos casos de psoríase, tende a melhorar a longo prazo, pois a TD proporciona crescimento técnico aos médicos generalistas desse nível de atenção à saúde.10
Salienta‐se que o ano de 2020 contou com o menor número de exames do período (n=444), em decorrência da pandemia de COVID‐19, que restringiu os atendimentos médicos não relacionados com essa infecção, bem como os exames de TD, além de apresentar o menor número de exames verdadeiros positivos do período (1,6%), pois nesse ano as hipóteses diagnósticas assinaladas pelo médico solicitante foram restringidas a apenas duas: câncer de pele e outras dermatoses,15 com o objetivo de facilitar as solicitações de exame.
O STT é uma das maiores redes de telemedicina do hemisfério sul e realiza em média 80 mil exames por mês.31 Seu serviço de TD é modelo pioneiro de triagem e teleconsultoria. Considerando que os dermatologistas se distribuem de maneira heterogênea no território brasileiro, concentrando‐se em cidades mais populosas e de melhor índice de desenvolvimento humano (IDH),34 o que também é uma realidade na demografia médica de SC,27 a TD catarinense se mostra solução viável para suprir a carência de médicos especialistas na rede pública de saúde, principalmente nas áreas mais remotas do estado.32
Configuram‐se limitações do estudo a análise de serviço de TD disponível apenas na rede pública de saúde e durante período limitado (cinco anos).
ConclusãoExames suspeitos de psoríase na avaliação da APS e com diagnóstico confirmado pela TD, entre os anos 2016‐2020 em SC, foram 34,1% dos exames relacionados com a dermatose (p < 0,001), percentual que pode ser considerado baixo para uma doença altamente prevalente.
No mesmo período, a TD foi capaz de diagnosticar psoríase em 3.566 pacientes e de descartar a doença em 2.580 casos considerados suspeitos na análise clínica da APS. Assim, evitou o encaminhamento à referência secundária em 98,4% dos exames diagnosticados com a doença, encaminhando diretamente à referência terciária os casos de psoríase moderada/grave (58,7%) e embasando o tratamento na UBS dos casos leves (39,7%). Os diagnósticos de psoríase realizados pela TD, quando comparados aos de outras dermatoses, são mais propensos a receber tratamento no nível primário (p < 0,001) ou terciário (p < 0,001) de atenção à saúde.
Conclui‐se, portanto, que a TD catarinense é eficiente no manejo dos quadros de psoríase atendidos via SUS, ao diminuir a necessidade de avaliações dermatológicas presenciais e aumentar a resolubilidade da dermatose na APS.
Suporte financeiroNenhum.
Contribuição dos autoresMaria Laura Orlandi Demo: Concepção e desenho do estudo; levantamento dos dados; análise estatística; interpretação dos dados; revisão crítica da literatura; elaboração e redação do manuscrito; aprovação da versão final do manuscrito.
Daniel Holthausen Nunes: Participação efetiva na orientação da pesquisa; concepção e desenho do estudo; levantamento dos dados; interpretação dos dados; revisão crítica do manuscrito; aprovação da versão final do manuscrito.
Chaiana Esmeraldino Mendes Marcon: Participação efetiva na orientação da pesquisa; concepção e desenho do estudo; análise estatística; interpretação dos dados; rrevisão crítica do manuscrito; aprovação da versão final do manuscrito.
Conflito de interessesMaria Laura Orlandi Demo: nenhum.
Daniel Holthausen Nunes: é palestrante pela Abbvie, Bayer, Janssen, Leo, Novartis e Pfizer; elabora material científico para Abbvie, Janssen, Novartis e Pfizer; recebe apoio científico para participar de eventos da Abbvie, Janssen, Leo, Novartis, Pfizer e Sanofi; integra conselho consultivo de Abbvie, Bayer, Janssen e Novartis.
Chaiana Esmeraldino Mendes Marcon: nenhum.
Como citar este artigo: Demo ML, Nunes DH, Marcon CE. Psoriasis in teledermatology: analysis of the 2016‐2020 period in Santa Catarina. An Bras Dermatol. 2023;98:47–58.
Trabalho realizado na Universidade do Sul de Santa Catarina, com dados provenientes dos registros de exames de Teledermatologia do Sistema de Telemedicina e Telessaúde do estado de Santa Catarina, Florianópolis, SC, Brasil.