Entre as enfermidades mais comuns que se iniciam com úlcera genital, destaca‐se a sífilis. Afora a lesão ulcerosa inicial clássica da sífilis, denominada cancro duro, são comuns as apresentações atípicas, com erosões, eritema, edema, balanites e outros quadros dermatológicos. Associada às lesões genitais iniciais, é frequente a presença de adenopatias inguinais e, raramente, linfangite endurecida e indolor no dorso do pênis.
ObjetivosDescrever manifestações atípicas no pênis de pacientes com sífilis precoce.
MétodosNo presente trabalho são relatados pacientes que desenvolveram lesão “em cordão” no pênis.
ResultadosForam incluídos no estudo 25 pacientes com lesão “em cordão” no pênis, dos quais 19 tiveram o diagnóstico de sífilis confirmado.
Limitações do estudoPequeno número de pacientes incluídos.
ConclusõesFace aos achados da presente investigação, é importante ressaltar que todos os pacientes que apresentem quadro com lesões “em cordão” no pênis devem fazer teste rápido para sífilis, VDRL, sorologias para HIV, hepatites virais B e C e, sempre que possível, exame histopatológico e Doppler.
As infecções sexualmente transmissíveis (IST) são, em geral, caracterizadas por corrimento vaginal, corrimento uretral, lesões verrucosas, lesões vegetantes ou ulcerações genitais.1–3
As úlceras genitais são comuns e podem ser sugestivas de determinadas enfermidades, ou atípicas, de difícil diagnóstico.1,2,4
Entre as enfermidades mais comuns que se iniciam com úlcera genital, destaca‐se a sífilis. Afora a lesão ulcerosa inicial clássica da sífilis, denominada cancro duro, são comuns as apresentações atípicas, com erosões, eritema, edema, balanites e outros quadros dermatológicos.1,3,4 Associada às lesões genitais iniciais, é frequente a presença de adenopatias inguinais e, raramente, linfangite endurecida e indolor no dorso do pênis.5
Entre as diversas manifestações clínicas da sífilis, os autores do presente estudo têm observado, em pacientes com sífilis recente, lesões “em cordão”, indolores, endurecidas à palpação, localizadas principalmente no sulco balanoprepucial.6 Lesões semelhantes também foram evidenciadas em pacientes em que não se chegou à conclusão definitiva sobre a etiologia da manifestação dermatológica.
No presente trabalho são relatados 25 enfermos que desenvolveram lesão “em cordão” no pênis, dos quais 19 tiveram o diagnóstico de sífilis confirmado.
MétodosNeste estudo retrospectivo foram avaliados os dados de prontuários de 25 pacientes com suspeita clínica de sífilis recente, que apresentavam lesões com aspecto “em cordão”, localizadas no sulco balanoprepucial. Esses enfermos foram atendidos em centro de diagnóstico e tratamento de IST, de uma capital brasileira, de janeiro de 2015 a fevereiro de 2018. Fez‐se levantamento dos dados demográficos, histórico das atividades sexuais, evolução clínica das manifestações observadas e resultados de exames laboratoriais.
Todos os 25 pacientes fizeram teste rápido (treponêmico), imunocromatográfico (SD 65, Coreia) e Venereal Disease Research Laboratory (VDRL, Laborclin, Brasil), como teste não treponêmico. Também, como exames de rotina, foram feitos teste rápido imunocromatográfico para HIV (Quibasa, BH/MG) e sorologia para hepatites B (BioMerieux, França) e C (SD 65, Coreia).
Em seis pacientes, foram feitas biópsias (com punches de 3 ou 4mm) para estudo histopatológico, imuno‐histoquímico e reação em cadeia de polimerase (PCR). Os cortes para exame histopatológico foram corados pela hematoxilina‐eosina. Exame de imuno‐histoquímica foi feito em dois pacientes, com anticorpos monoclonais anti‐Treponema pallidum (Laboratório Dako; Santa Clara, CA, USA). A PCR foi feita em quatro pacientes. Para a PCR foram usadas sondas e primers desenvolvidas in house no laboratório de biologia molecular do centro em que o estudo foi desenvolvido, e tiveram como alvo o gene polA do T. pallidum, adaptado de Leslie et al.7
Este estudo foi aprovado pelo Comitê de Ética do centro de diagnóstico e tratamento de IST onde os dados foram coletados (CAAE: 13217519.0.0000.0002). Todos os pacientes assinaram termo de consentimento de participação no estudo.
ResultadosA idade dos 25 pacientes variou de 19 a 65 anos, com média de 28,6 e mediana de 26.
O paciente com evolução clínica mais longa referia presença da enfermidade há 150 dias; o mesmo apresentou repetidos exames (teste rápido e VDRL) negativos para sífilis. Nos outros casos, o quadro clínico variou de 3 a 30 dias.
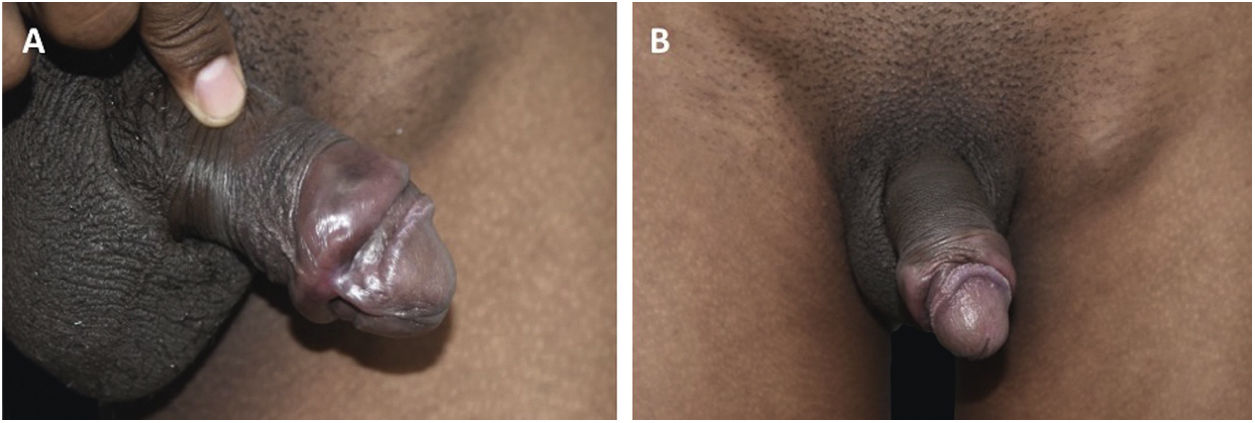
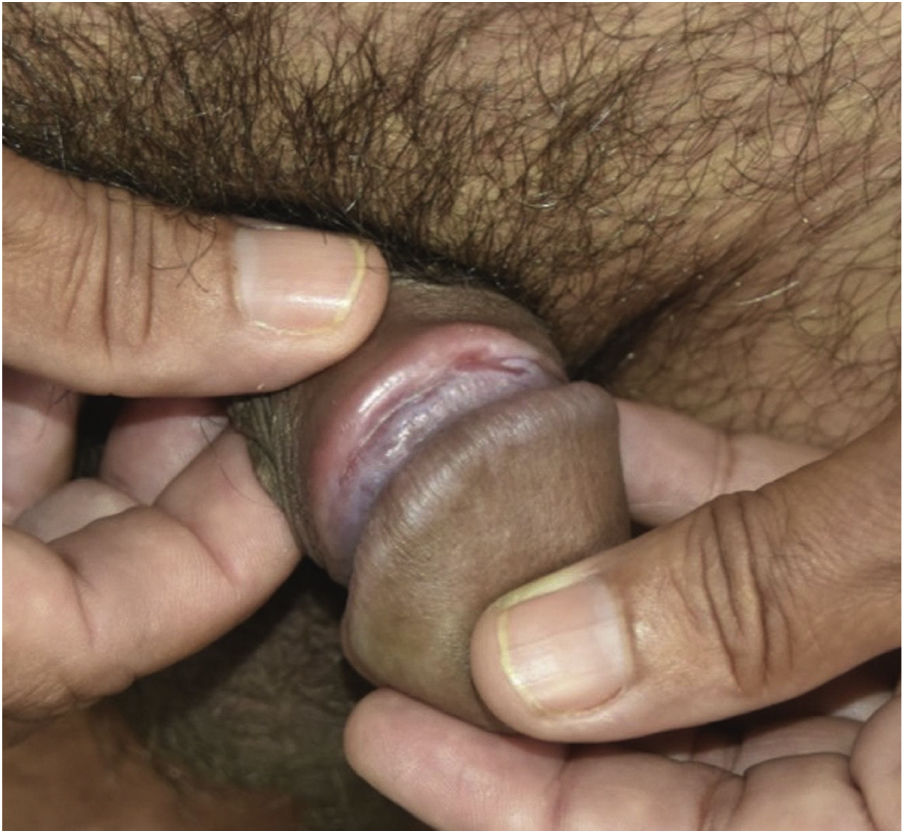
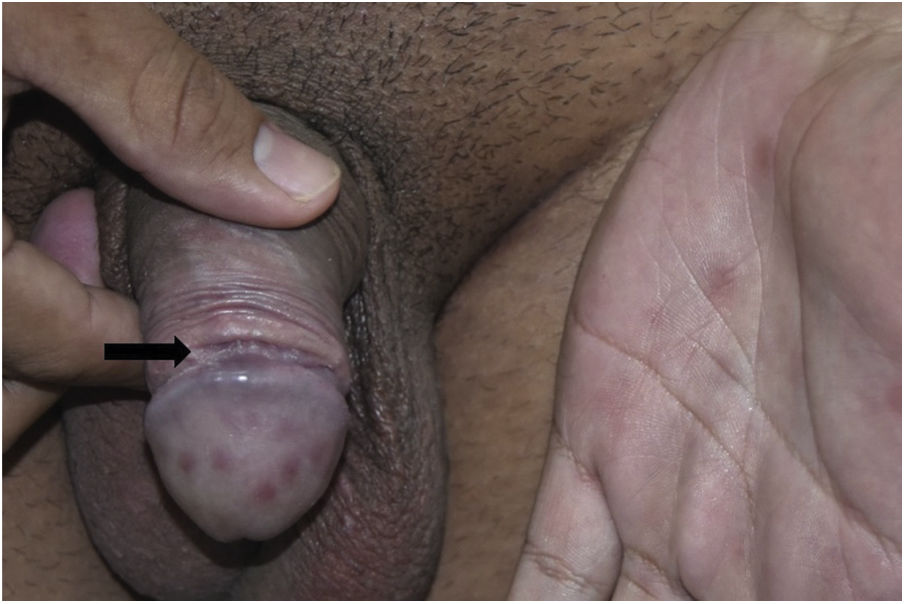
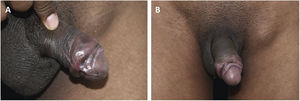
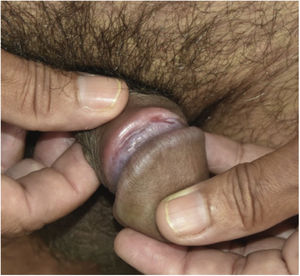
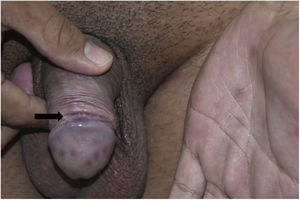
Todos os enfermos apresentavam lesões em disposição arciforme, de consistência cartilaginosa à palpação, tamanhos variáveis, localizadas em torno do sulco balanoprepucial (figs. 1A, 1B, 2 e 3). Em alguns desses pacientes havia discretas ulcerações e cicatrizes localizadas nas proximidades das áreas enduradas (figs. 1A, 1B e 3). Dois (8%) enfermos apresentavam linfadenomegalia inguinal e roséola sifilítica, associadas às lesões do pênis (figs. 2 e 3).
O VDRL foi positivo em 19 pacientes (76%), com titulações variáveis de 1:4 a 1:512 (moda de 1:32). Em todos os doentes com VDRL reagente, o teste rápido treponêmico também foi positivo. Não se identificou padrão entre o tempo de evolução e a positividade do teste rápido ou entre o tempo de evolução e a titulação do VDRL.
A sorologia para HIV foi positiva em dois enfermos (8%); um (4%) desses casos fazia tratamento regular com antirretrovirais. As sorologias para hepatites virais B e C foram negativas em todos os doentes.
Os seis doentes (24%) com exames complementares negativos para sífilis apresentavam aspecto clínico similar aos enfermos com treponematose. As causas prováveis, em dois casos (33,3%), foram balanites associadas à psoríase e dermatite seborreica. Nos outros quatro enfermos (66,6%) não havia processo inflamatório na glande ou no sulco balanoprepucial.
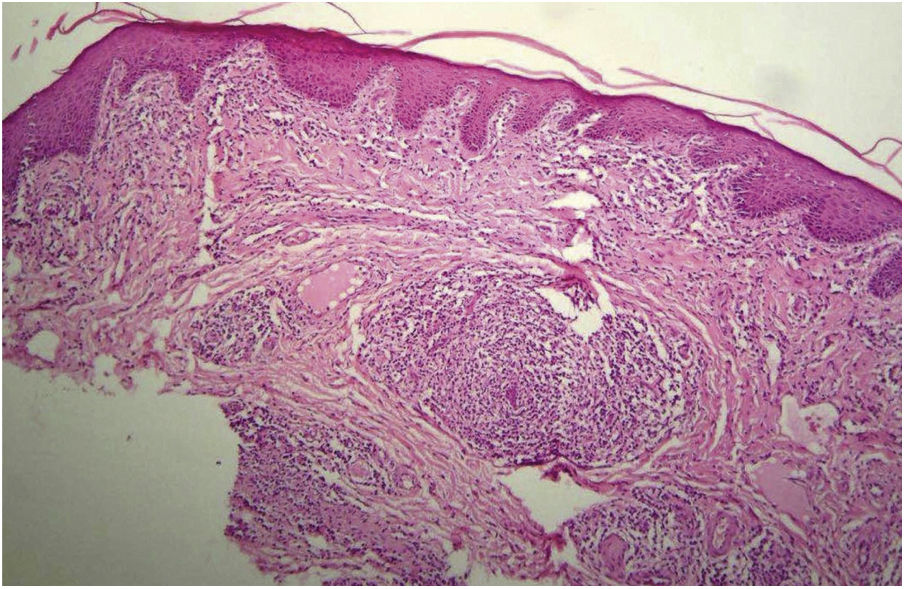
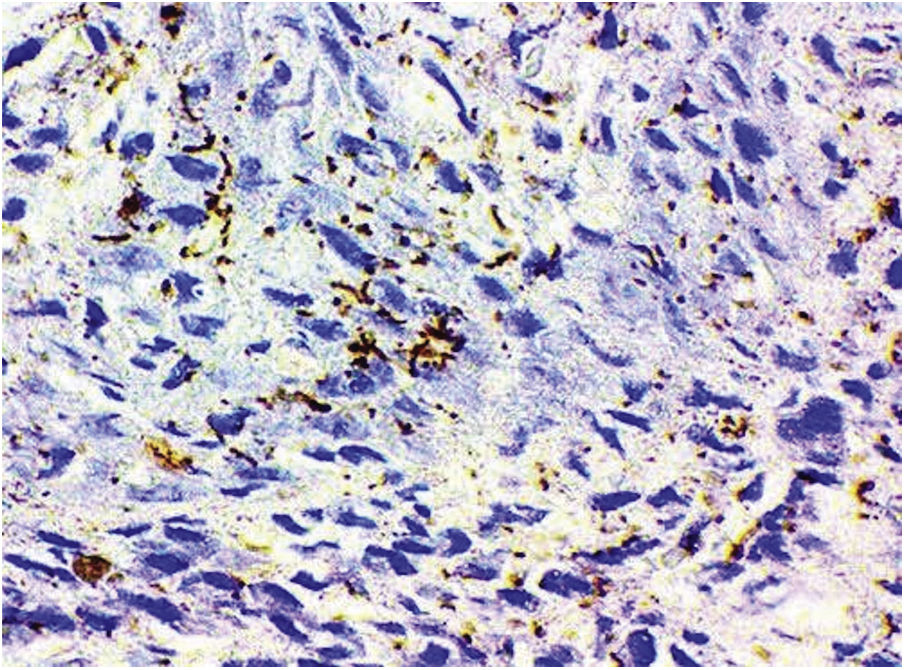
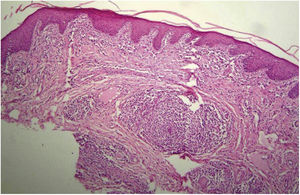
O exame histopatológico dos seis pacientes (31%) cujas lesões penianas foram biopsiadas evidenciou alterações habitualmente presentes nas lesões de sífilis recente: epiderme com hiperceratose e acantose. Na derme, o infiltrado variou de leve a moderado; foi intenso ao redor dos vasos, com células endoteliais tumefeitas (fig. 4). Dois pacientes (10,5%) apresentaram esboços de granulomas formados por histiócitos, linfócitos e raras células epitelioides. Em cinco casos (26,3%) foram evidenciados numerosos plasmócitos e dois (10,5%) pacientes exibiram neutrófilos no infiltrado. Esses seis casos (31,5%) tiveram diagnóstico confirmado de sífilis.
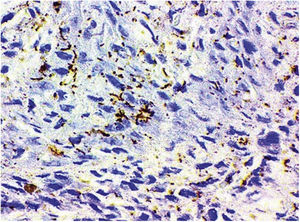
A PCR para T. pallidum foi positiva nos quatro casos em que esse exame foi feito. A presença do treponema foi demonstrada nos dois pacientes que fizeram imuno‐histoquímica (fig. 5). Em todos esses casos houve concordância com os resultados sorológicos positivos para sífilis.
Os 19 pacientes com diagnóstico de sífilis foram classificados como portadores de lues recente e tratados com dose única de 2.400.000 UI de penicilina G benzatina, de acordo com a recomendação do Ministério da Saúde do Brasil.3 Todos esses pacientes apresentaram cura clínica, com resolução completa das lesões em até 30 dias; continuam em acompanhamento regular, com avaliação clínica e sorologia de controle para sífilis a cada três meses.
DiscussãoAs IST, e particularmente a sífilis, constituem importante problema global de saúde pública. O aumento do número de casos de sífilis foi expressivo nos últimos anos e acometeu populações de todos os níveis socioeconômicos.3 No Brasil, verificou‐se aumento de 2,0 casos/100 mil habitantes em 2010 para 42,5/100 mil habitantes em 2016. É importante ressaltar que a notificação obrigatória da sífilis, no Brasil, foi implantada em 2010. Portanto, esse incremento de casos pode também estar relacionado com a melhor organização dos registros.3
Os profissionais do centro de referência em que o estudo foi feito, ao longo das últimas quatro décadas, atenderam importante demanda de IST na capital brasileira onde o centro está localizado. Nesse centro, observaram‐se, de 2010 a 2018, 4.373 novos casos de sífilis.
As apresentações clínicas da sífilis, em todas as fases, são variadas; essa IST é considerada, pela maioria dos estudiosos dessa área, a grande imitadora. Na fase recente, principalmente na região genital, as lesões iniciais da sífilis podem apresentar o aspecto ulceroso clássico, típico, denominado cancro duro. Porém, em muitos casos o aspecto clínico pode ser inespecífico ou atípico.
No presente estudo são relatados 25 pacientes com lesões endurecidas, em disposição arciforme, localizadas em torno do sulco balanoprepucial, similares à doença de Mondor (DM) em localização atípica.8,9 Dentre esses 25 enfermos, 19 tiveram diagnóstico clínico e laboratorial de sífilis recente. Seis desses 19 casos apresentaram evolução que variou de 3 a 30 dias, com sorologia negativa na primeira consulta e positiva depois de uma semana. Há referência sobre a negatividade dos testes treponêmicos em 30% dos casos na primeira consulta de pacientes com lesões sugestivas de sífilis primária.10
Nos seis casos em que se fez exame histopatológico foi encontrado infiltrado inflamatório sugestivo de lues recente; todos esses doentes tiveram confirmação laboratorial de sífilis.
Entre as referências bibliográficas consultadas, atuais e clássicas, somente Fournier, em 1889,17 descreveu sífilis recente apresentando o aspecto “em cordão”.1,2,11–17
Segundo um dos autores do presente artigo, no período anterior a 2015 não foram diagnosticados, no centro em que o estudo foi feito, casos com lesões penianas de sífilis recente com lesão “em cordão”. É possível que o aumento da demanda de enfermos com IST, no centro em que os pacientes foram incluídos, e, consequentemente, dos casos de sífilis e lesões penianas atípicas esteja relacionado às medidas restritivas para a compra de antibióticos, estabelecida no Brasil a partir de 2010 (Resolução RDC 44, de 26 de outubro de 2010, da Agência Nacional de Vigilância Sanitária – Anvisa).
No diagnóstico diferencial das lesões penianas com os aspectos clínicos apresentados neste trabalho devem ser consideradas, principalmente, a doença de Mondor (DM) e a linfangite esclerosante (LE).8,9,18–22
A DM, descrita em 1939, é secundária à tromboflebite superficial, com localização típica na parede torácica.20 A DM peniana é secundária à tromboflebite superficial da veia dorsal do pênis; é dolorosa à palpação e o diagnóstico é relativamente fácil por meio da ultrassonografia com Doppler. O comprometimento vascular pode estar associado à atividade sexual excessiva, exercício físico intenso ou neoplasia maligna. A depender do tempo de evolução, o exame histopatológico pode ser necessário e, em geral, evidencia formação de trombo, recanalização, fibrose e espessamento da parede venosa.8,9,18–21 Em 2009, um caso de DM associado à sífilis primária foi relatado.8
Para a maioria dos autores, a LE também não é de etiologia venérea e é praticamente indistinguível da DM.21 Pode estar associada à prática sexual intensa e há referências sobre a associação com circuncisão. Há discordância em relação à patogênese da LE; o comprometimento de vasos linfáticos e venosos já foi relatado. No exame histopatológico da LE, verifica‐se espessamento da parede de vasos linfáticos, com oclusão parcial ou total do lúmen e, ocasionalmente, processo inflamatório crônico.22 Apesar de LE e DM em localização peniana raramente serem de etiologia venérea, é sugerida a realização de exames de rotina para IST em todos os casos com essa topografia.8,9,18–22 Em todos os enfermos do presente estudo não se observou comprometimento da veia dorsal do pênis. As lesões apresentavam‐se em disposição arciforme, ao redor do sulco balanoprepucial.
Alguns pacientes desta série de casos apresentavam lesões similares ao “cancro sifilítico gigante”, caracterizado por presença de úlcera associada à lesão “em cordão”, localizadas no sulco balanoprepucial. Esses enfermos também apresentavam múltiplas erosões de origem treponematosa, localizadas na glande – quadro denominado “balanite sifilítica de Follmann” (BSF).23 Mainetti et al. relataram cinco casos de BSF, dos quais um dos pacientes também apresentava área endurecida, “em cordão”.24 Nos casos de sífilis da presente investigação, as ulcerações e áreas cicatriciais eram discretas, quase imperceptíveis, ou inexistentes na maioria dos 19 casos com diagnóstico confirmado de sífilis (fig. 2).
Em publicação mais recente, sob a denominação “Edema indurativo do prepúcio simulando fimose, uma manifestação atípica de sífilis primária”, são descritos dois casos com lesões similares aos doentes da presente investigação, denominadas “lesões em colar”.8 Nesse trabalho, os autores chamam a atenção para o diagnóstico diferencial entre a fimose sifilítica, caracterizada por fibrose do prepúcio, e o edema endurado, complicação do cancro duro localizado no sulco coronal ou superfície interna do prepúcio. Apesar do aspecto endurecido, “em colar”, observado nos 19 casos do presente estudo, nenhum desenvolveu quadro clínico de fimose sifilítica.
Quadro clínico similar ao dos 19 casos de sífilis descritos no presente estudo é apresentado em foto do capítulo de IST de livro texto clássico como linfangite esclerosante.11 O autor não apresenta comprovação diagnóstica.
Ressalta‐se que lesões “em cordão”, similares às observadas nos pacientes com sífilis do presente estudo, podem estar relacionadas a outros processos inflamatórios da glande. Em seis dos 25 pacientes estudados, a sorologia para sífilis foi negativa, houve provável associação com balanite secundária à psoríase, dermatite seborreica, ulceração crônica da glande e causas não identificadas. Até o momento, não há explicação para a fisiopatogenia das manifestações observadas nesses doentes.
ConclusãoFace aos achados da presente investigação, é importante ressaltar que todos os pacientes que apresentam quadro com lesões “em cordão” no pênis devem fazer teste rápido para sífilis, VDRL, sorologias para HIV, hepatites virais B e C e, sempre que possível, exame histopatológico e Doppler.
Suporte financeiroNenhum.
Contribuição dos autoresJosé Carlos Sardinha: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; revisão crítica do manuscrito.
Livia Lima de Lima: Elaboração e redação do manuscrito; revisão crítica da literatura; revisão crítica do manuscrito.
Marcel Heibel: Concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados.
Antonio Schettini: Aprovação da versão final do manuscrito; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica do manuscrito.
Sinesio Talhari: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; revisão crítica do manuscrito.
Carolina Talhari: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; revisão crítica do manuscrito.
Conflitos de interesseNenhum.
Como citar este artigo: Sardinha JC, Lima LL, Heibel M, Schettini A, Talhari S, Talhari C. Atypical manifestations of recent syphilis: study of 19 cases. An Bras Dermatol. 2020;95:589–93.
Trabalho realizado na Fundação Alfredo da Matta de Dermatologia e Venereologia, Manaus, AM, Brasil.