O envelhecimento populacional é uma realidade no Brasil. Tanto a incidência quanto a prevalência de câncer de pele são maiores entre os mais idosos,1 o que explica a crescente demanda dessa faixa etária por tratamentos em oncologia cutânea.1 Diferente do que muitos acreditam, a realização de cirurgias dermatológicas (CD) em idosos não apresenta maior risco de complicação que as em jovens.2,3 Ainda assim, nota‐se resistência dos dermatologistas em indicar a cirurgia como procedimento de primeira escolha nessa população.
Para avaliar o risco de complicações pós‐CD realizadas em população idosa, desenvolvemos este estudo, cujo objetivo é avaliar e comparar a taxa de complicação pós‐operatória (TCPO) em CD em pacientes de três grupos etários avançados.
Estudo retrospectivo, unicêntrico, realizado em serviço privado. Foi realizada uma revisão dos prontuários eletrônicos dos pacientes acima de 65 anos operados em regime de hospital‐dia, entre agosto de 2012 e julho de 2018. Os pacientes foram divididos em três grupos conforme idade no dia da cirurgia. O grupo de idosos (I) envolveu pacientes de 65 a 74 anos; pacientes com 75 a 84 anos foram incluídos no grupo muito idosos (MI), e pacientes com 85 anos ou mais foram alocados no grupo grandes idosos (GI).
Para pacientes submetidos a mais de um procedimento cirúrgico ao longo do estudo, os dados de cada intervenção foram computados isoladamente. Quando múltiplas lesões foram operadas numa mesma intervenção, computou‐se cada uma isoladamente para fins de cálculo da TCPO (número de lesões que complicaram/número de lesões operadas). As CPO foram classificadas em quatro tipos: deiscência, hemorragia, necrose e infecção. A quase totalidade dos procedimentos foi realizada sob anestesia local ou anestesia local e sedação.
Os dados foram analisados usando o programa BioEstat 5.3 (Brasil), com nível de significância p ≤ 0,05 para todos os testes. Testes Qui‐Quadrado de Pearson e Exato de Fisher foram utilizados para comparação entre os grupos.
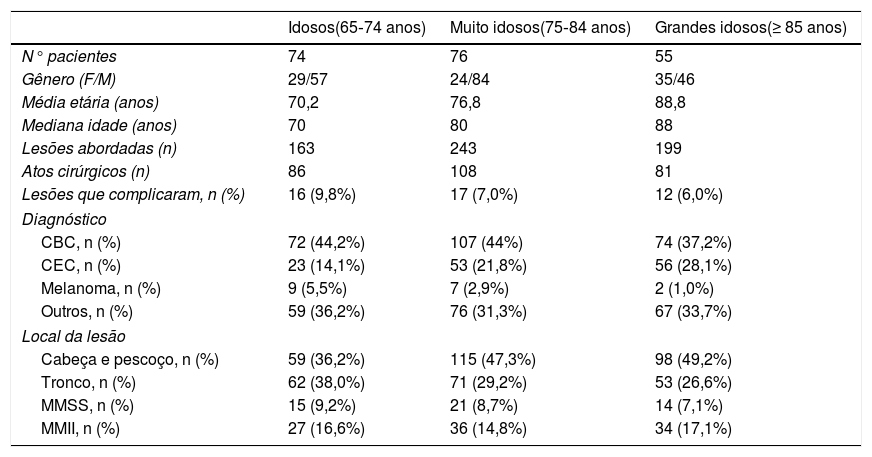
Os resultados estão detalhados na tabela 1. Em relação às TCPO, não houve diferença estatisticamente significativa entre os grupos (p> 0,05 – I×MI: p=0,308; MI×GI: p=0,6832; I×GI: p=0,1798). O grupo com menor TCPO foi o dos GI (6,0%), embora notada ausência de significância estatística.
Características epidemiológicas, clínicas e complicações pós‐cirúrgicas segundo grupo etário
| Idosos(65‐74 anos) | Muito idosos(75‐84 anos) | Grandes idosos(≥ 85 anos) | |
|---|---|---|---|
| N° pacientes | 74 | 76 | 55 |
| Gênero (F/M) | 29/57 | 24/84 | 35/46 |
| Média etária (anos) | 70,2 | 76,8 | 88,8 |
| Mediana idade (anos) | 70 | 80 | 88 |
| Lesões abordadas (n) | 163 | 243 | 199 |
| Atos cirúrgicos (n) | 86 | 108 | 81 |
| Lesões que complicaram, n (%) | 16 (9,8%) | 17 (7,0%) | 12 (6,0%) |
| Diagnóstico | |||
| CBC, n (%) | 72 (44,2%) | 107 (44%) | 74 (37,2%) |
| CEC, n (%) | 23 (14,1%) | 53 (21,8%) | 56 (28,1%) |
| Melanoma, n (%) | 9 (5,5%) | 7 (2,9%) | 2 (1,0%) |
| Outros, n (%) | 59 (36,2%) | 76 (31,3%) | 67 (33,7%) |
| Local da lesão | |||
| Cabeça e pescoço, n (%) | 59 (36,2%) | 115 (47,3%) | 98 (49,2%) |
| Tronco, n (%) | 62 (38,0%) | 71 (29,2%) | 53 (26,6%) |
| MMSS, n (%) | 15 (9,2%) | 21 (8,7%) | 14 (7,1%) |
| MMII, n (%) | 27 (16,6%) | 36 (14,8%) | 34 (17,1%) |
CBC, carcinoma basocelular; CEC, carcinoma espinocelular; F/M, feminino/masculino; MMSS, membros superiores; MMII, membros inferiores.
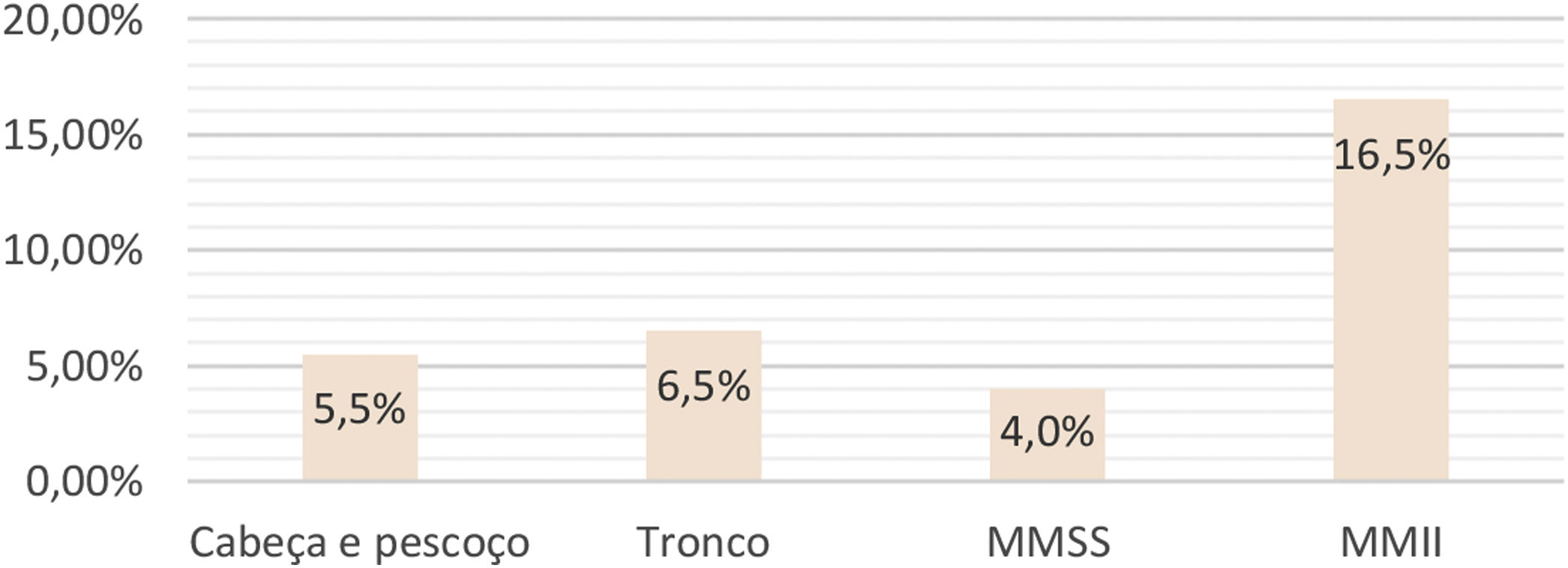
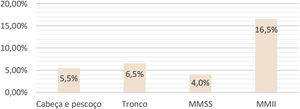
Comparando‐se a TCPO em relação ao local da cirurgia, independente da faixa etária, observou‐se maior percentual de complicações nas cirurgias dos membros inferiores (MMII) (16,5%) e menor nas cirurgias dos membros superiores (MMSS) (4,0% – p=0,033). As cirurgias dos MMII também complicaram mais que as realizadas no tronco (p=0,007237) e cabeça e pescoço (CP) (p=0,000817). Não houve diferença estatística entre as TCPO envolvendo MMSS, tronco e CP, comparadas duas a duas (fig. 1).
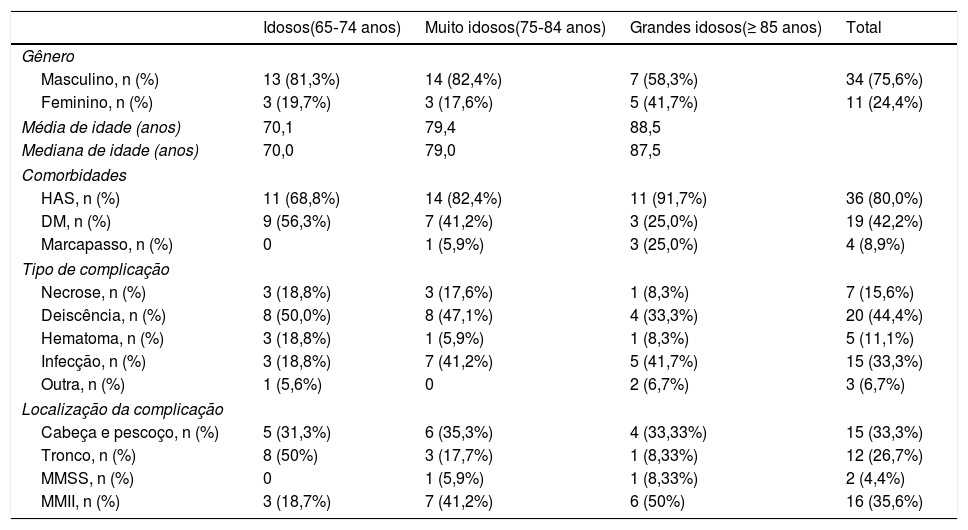
Entre os pacientes do grupo I que apresentaram complicação, a média etária foi de 70,1 anos. A complicação mais comum foi deiscência da ferida operatória, que ocorreu em 44,4% das lesões que complicaram. Metade das lesões que evoluíram com CPO estavam situadas no tronco.
Das 243 lesões operadas nos pacientes MI, 17 (6,7%) evoluíram com alguma complicação (tabela 2). Os pacientes MI que complicaram tinham média etária de 79,4 anos. Deiscência também foi a complicação mais comum, observada em 36,8% das lesões que apresentaram complicações. MMII foi o sítio mais acometido por CPO (41,2%) nesse grupo.
Das 199 lesões operadas nos pacientes GI, 12 (6,0%) complicaram (tabela 2). A média etária dos GI foi de 88,5 anos. Infecção foi a CPO mais comum (38,5%), e MMII foram o sítio mais acometido por CPO (50%).
Características epidemiológicas, clínicas e cirúrgicas dos pacientes que apresentaram complicação pós‐operatória, segundo grupo etário
| Idosos(65‐74 anos) | Muito idosos(75‐84 anos) | Grandes idosos(≥ 85 anos) | Total | |
|---|---|---|---|---|
| Gênero | ||||
| Masculino, n (%) | 13 (81,3%) | 14 (82,4%) | 7 (58,3%) | 34 (75,6%) |
| Feminino, n (%) | 3 (19,7%) | 3 (17,6%) | 5 (41,7%) | 11 (24,4%) |
| Média de idade (anos) | 70,1 | 79,4 | 88,5 | |
| Mediana de idade (anos) | 70,0 | 79,0 | 87,5 | |
| Comorbidades | ||||
| HAS, n (%) | 11 (68,8%) | 14 (82,4%) | 11 (91,7%) | 36 (80,0%) |
| DM, n (%) | 9 (56,3%) | 7 (41,2%) | 3 (25,0%) | 19 (42,2%) |
| Marcapasso, n (%) | 0 | 1 (5,9%) | 3 (25,0%) | 4 (8,9%) |
| Tipo de complicação | ||||
| Necrose, n (%) | 3 (18,8%) | 3 (17,6%) | 1 (8,3%) | 7 (15,6%) |
| Deiscência, n (%) | 8 (50,0%) | 8 (47,1%) | 4 (33,3%) | 20 (44,4%) |
| Hematoma, n (%) | 3 (18,8%) | 1 (5,9%) | 1 (8,3%) | 5 (11,1%) |
| Infecção, n (%) | 3 (18,8%) | 7 (41,2%) | 5 (41,7%) | 15 (33,3%) |
| Outra, n (%) | 1 (5,6%) | 0 | 2 (6,7%) | 3 (6,7%) |
| Localização da complicação | ||||
| Cabeça e pescoço, n (%) | 5 (31,3%) | 6 (35,3%) | 4 (33,33%) | 15 (33,3%) |
| Tronco, n (%) | 8 (50%) | 3 (17,7%) | 1 (8,33%) | 12 (26,7%) |
| MMSS, n (%) | 0 | 1 (5,9%) | 1 (8,33%) | 2 (4,4%) |
| MMII, n (%) | 3 (18,7%) | 7 (41,2%) | 6 (50%) | 16 (35,6%) |
HAS, hipertensão arterial sistêmica; DM, diabetes mellitus; MMSS, membros superiores MMII, membros inferiores.
Não houve diferença estatisticamente significativa entre as TCPO em progressivas faixas etárias a partir dos 65 anos. Esse dado vai contra a visão simplista de que pacientes idosos teriam maior risco de complicação, o que leva dermatologistas a abandonar a opção cirúrgica para esses pacientes. Em relação às TCPO por grupo etário, os valores encontrados são semelhantes aos observados em outros estudos envolvendo indivíduos idosos, onde essas taxas variaram de 5,7 a 10,6%.2–4
Mudanças decorrentes do envelhecimento e presença de comorbidades em idosos fariam com que esse grupo apresentasse maior risco para CPO. Imamura et al. demonstraram, no entanto, que em pacientes japoneses as TCPO pós‐CD foram semelhantes entre idosos com 75 e 80 anos e os com idade superior a 90 anos.3 O achado de não aumento da TCPO com o avançar da idade já foi evidenciado em diferentes estudos, que demonstram que a realização de CD nos “grandes idosos” é tão segura quanto em outros idosos.2–4
Com relação ao risco de complicação por segmento corporal operado, notou‐se que lesões nos MMII complicam mais que as operadas no tronco ou CP. Os achados do presente estudo diferem dos descritos por Paredela et al., que não encontraram correlação entre local operado e complicações.4 Por outro lado, O’Neill et al. observaram menor TCPO nas lesões localizadas na face.5 Não há explicação consensual sobre os motivos que levam a maior risco de complicação nos MMII. Os autores aventam que a dificuldade no retorno venoso, frequente na população idosa, aliada às alterações cutâneas decorrentes da estase venosa crônica contribuiriam para a maior TCPO.
Como possíveis vieses do estudo, temos a falta de análise da complexidade cirúrgica, já que cirurgias mais complexas teriam maior chance de evoluir com CPO. Também não foi considerado o número de lesões operadas em um mesmo ato cirúrgico que, da mesma maneira, poderia interferir na evolução pós‐operatória. O uso de certas medicações, como anticoagulantes, antiagregantes plaquetários e a existência de comorbidades pode interferir nas TCPO. Um estudo adicional está sendo conduzido para avaliar a influência dessas variáveis.
A TCPO pós‐CD não variou de maneira significativa entre três faixas etárias progressivas de idosos. Cirurgias nos MMII apresentaram maior TCPO que as realizadas em outros segmentos corporais, independente do grupo etário analisado.
Suporte financeiroNenhum.
Contribuição dos autoresIsabella Parente Almeida: Análise estatística; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; revisão crítica da literatura.
Maria Isabel Ramos Saraiva: Análise estatística; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; revisão crítica da literatura.
Maria Cristina de Lorenzo Messina: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; obtenção, análise e interpretação dos dados; participação intelectual na conduta, propedêutica e/ou terapêutica dos casos estudados; revisão crítica do manuscrito.
Luiz Guilherme Martins Castro: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual na conduta, propedêutica e/ou terapêutica dos casos estudados; revisão crítica do manuscrito.
Conflito de interessesNenhum.