A Índia relata 60% dos novos casos de hanseníase no mundo todos os anos.1 Após a eliminação da hanseníase como um problema de saúde pública em 2005, o Programa Nacional de Erradicação da Hanseníase (NLEP, National Leprosy Eradication Program) foi integrado ao Provedor de Serviços de Saúde (PSS) existente para o diagnóstico e tratamento precoces da hanseníase.2 Apesar de todos os esforços, o país relata um número significativo de novos casos de hanseníase com incapacidades a cada ano. A Índia sozinha contribui com 37% dos casos mundiais de deficiência de grau 2 (DG2) e 65% da região do Sudeste Asiático.1 A proporção de casos de DG2 entre novos casos de hanseníase no ano de 2017 a 2018, como relatado em Andhra Pradesh, é de 4,86% e 4,71%, respectivamente.3 A apresentação tardia é um fator de risco reconhecido para incapacidade, e o presente estudo foi realizado para avaliar os fatores de risco para incapacidades entre os casos de hanseníase em adultos e medir sua força de associação.
Um estudo de caso‐controle foi realizado em Andhra Pradesh, Índia, entre agosto de 2014 e julho de 2016. Casos e controles foram selecionados a partir dos registros de tratamento do NLEP de três distritos selecionados aleatoriamente: Guntur, Krishna e Kurnool. Os casos foram definidos como pacientes adultos com hanseníase, com 18 anos ou mais na época e registrados para tratamento no NLEP com GD2 ou GD1da OMS. Os controles foram definidos como pacientes adultos com hanseníase, com 18 anos ou mais na época e registrados para tratamento no NLEP com incapacidade de grau 0da OMS (DG0). A avaliação segundo o sistema de graduação da hanseníase em grau 0, grau 1 e grau 2da OMS foi realizada pela equipe do NLEP (supervisor de hanseníase e oficial médico distrital de hanseníase) avaliando os olhos, as mãos e os pés dos pacientes. Os pacientes do registro de tratamento do NLEP foram selecionados como casos e controles.4 O cálculo do tamanho da amostra e a metodologia são descritos em outro artigo.5 Um questionário pré‐testado no idioma local (télugo) foi utilizado para registrar dados sociodemográficos, informações sobre o tempo de atraso do paciente e atraso do PSS de todos os participantes. Todos os dados obtidos foram anônimos e analisados por meio do software STATA versão 12.0. Porcentagens foram calculadas para variáveis discretas, e a mediana foi calculada para variáveis contínuas com intervalos interquartis. As variáveis que se mostraram significativas na análise bivariada foram submetidas à regressão logística multivariada com IC95%; valor de p<0,05 foi considerado estatisticamente significativo.
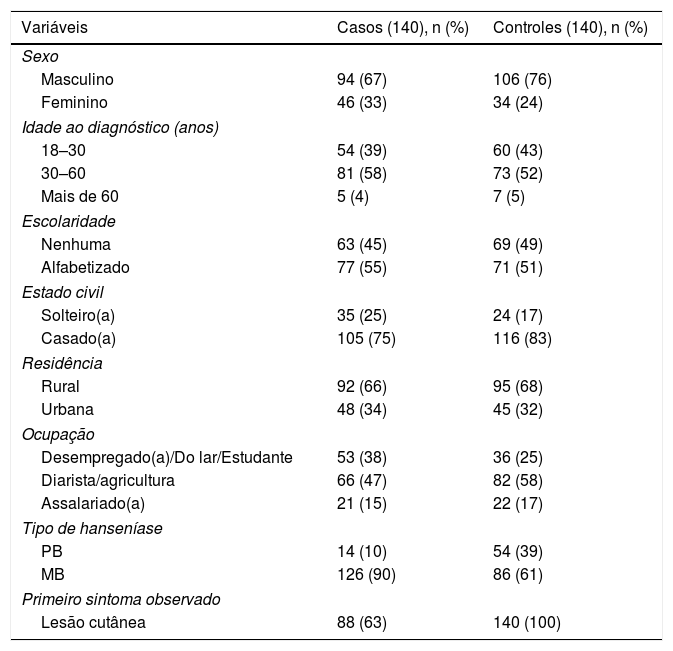
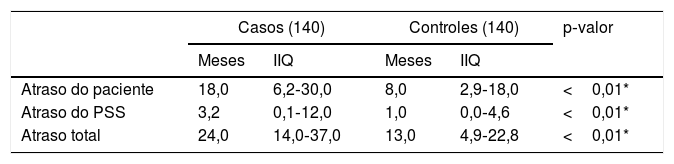
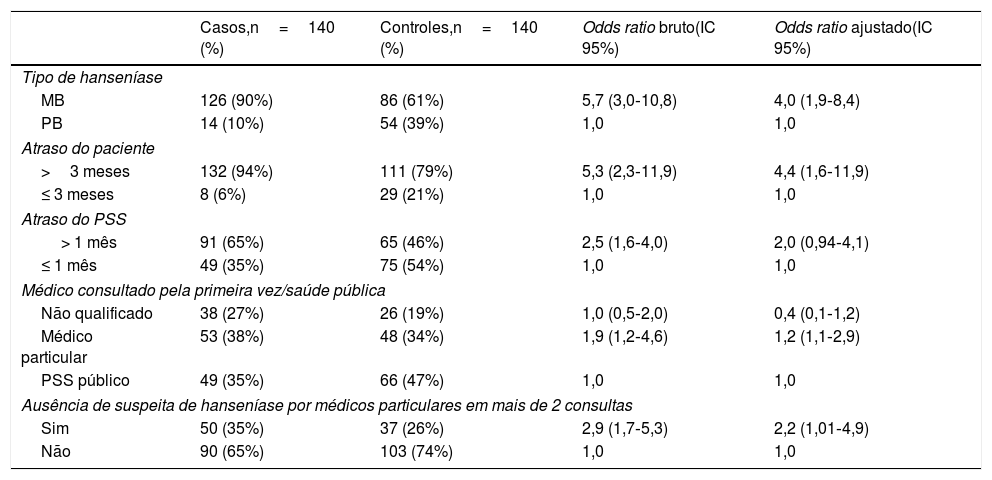
Havia menos homens (67%) entre os casos do que nos controles (76%), e havia mais mulheres nos casos (33%) do que nos controles (24%). As características sociodemográficas e os tipos de hanseníase são mostrados na tabela 1. A mediana (calculada em vez do atraso médio do paciente em razão da assimetria dos dados) do tempo de atraso do paciente, atraso do PSS e atraso total em meses são apresentados na tabela 2. Fatores de risco para a deformidade no momento do diagnóstico da hanseníase e o registro entre as pessoas recém‐diagnosticadas com hanseníase são apresentadas na tabela 3.
Características sociodemográficas e tipo de hanseníase em casos e controles
| Variáveis | Casos (140), n (%) | Controles (140), n (%) |
|---|---|---|
| Sexo | ||
| Masculino | 94 (67) | 106 (76) |
| Feminino | 46 (33) | 34 (24) |
| Idade ao diagnóstico (anos) | ||
| 18–30 | 54 (39) | 60 (43) |
| 30–60 | 81 (58) | 73 (52) |
| Mais de 60 | 5 (4) | 7 (5) |
| Escolaridade | ||
| Nenhuma | 63 (45) | 69 (49) |
| Alfabetizado | 77 (55) | 71 (51) |
| Estado civil | ||
| Solteiro(a) | 35 (25) | 24 (17) |
| Casado(a) | 105 (75) | 116 (83) |
| Residência | ||
| Rural | 92 (66) | 95 (68) |
| Urbana | 48 (34) | 45 (32) |
| Ocupação | ||
| Desempregado(a)/Do lar/Estudante | 53 (38) | 36 (25) |
| Diarista/agricultura | 66 (47) | 82 (58) |
| Assalariado(a) | 21 (15) | 22 (17) |
| Tipo de hanseníase | ||
| PB | 14 (10) | 54 (39) |
| MB | 126 (90) | 86 (61) |
| Primeiro sintoma observado | ||
| Lesão cutânea | 88 (63) | 140 (100) |
Mediana do atraso do paciente, atraso do PSS e atraso total em meses
| Casos (140) | Controles (140) | p‐valor | |||
|---|---|---|---|---|---|
| Meses | IIQ | Meses | IIQ | ||
| Atraso do paciente | 18,0 | 6,2‐30,0 | 8,0 | 2,9‐18,0 | <0,01* |
| Atraso do PSS | 3,2 | 0,1‐12,0 | 1,0 | 0,0‐4,6 | <0,01* |
| Atraso total | 24,0 | 14,0‐37,0 | 13,0 | 4,9‐22,8 | <0,01* |
IIQ, intervalo interquartil.
* Significante.
Atraso do paciente, atraso do PSS e fatores relacionados como fatores de risco para deformidades no momento do diagnóstico da hanseníase e registro entre pessoas com hanseníase recém‐diagnosticada
| Casos,n=140 (%) | Controles,n=140 (%) | Odds ratio bruto(IC 95%) | Odds ratio ajustado(IC 95%) | |
|---|---|---|---|---|
| Tipo de hanseníase | ||||
| MB | 126 (90%) | 86 (61%) | 5,7 (3,0‐10,8) | 4,0 (1,9‐8,4) |
| PB | 14 (10%) | 54 (39%) | 1,0 | 1,0 |
| Atraso do paciente | ||||
| >3 meses | 132 (94%) | 111 (79%) | 5,3 (2,3‐11,9) | 4,4 (1,6‐11,9) |
| ≤ 3 meses | 8 (6%) | 29 (21%) | 1,0 | 1,0 |
| Atraso do PSS | ||||
| > 1 mês | 91 (65%) | 65 (46%) | 2,5 (1,6‐4,0) | 2,0 (0,94‐4,1) |
| ≤ 1 mês | 49 (35%) | 75 (54%) | 1,0 | 1,0 |
| Médico consultado pela primeira vez/saúde pública | ||||
| Não qualificado | 38 (27%) | 26 (19%) | 1,0 (0,5‐2,0) | 0,4 (0,1‐1,2) |
| Médico particular | 53 (38%) | 48 (34%) | 1,9 (1,2‐4,6) | 1,2 (1,1‐2,9) |
| PSS público | 49 (35%) | 66 (47%) | 1,0 | 1,0 |
| Ausência de suspeita de hanseníase por médicos particulares em mais de 2 consultas | ||||
| Sim | 50 (35%) | 37 (26%) | 2,9 (1,7‐5,3) | 2,2 (1,01‐4,9) |
| Não | 90 (65%) | 103 (74%) | 1,0 | 1,0 |
Médico particular incluído AYUSH e alopatia (AYUSH, ayurveda, yoga, unani, siddha e homeopatia); MB, multibacilar; PB, paucibacilar; PSS, provedor de serviços de saúde.
A análise detalhada de vários fatores de interação mostrou que eles podem ser categorizados como fatores relacionados ao paciente ou relacionados ao PSS. Neste estudo, o tempo de atraso mediano do paciente foi de 18 meses nos casos e oito meses nos controles. Um estudo em um hospital terciário em Andhra Pradesh relatou que 50,5% dos pacientes com hanseníase demoraram mais de seis meses antes de ir ao hospital.6 Um estudo em Chhattisgarh relatou que 32,5% dos pacientes com GD2/GD1 tiveram um atraso de mais de 12 meses no diagnóstico.7 Entretanto, o atraso relatado neste estudo é maior do que o de outras regiões geográficas do país. A nível internacional, Henry et al., no Brasil, relataram que 34,4% dos pacientes com hanseníase tiveram um atraso do paciente de menos de três meses.8 Um estudo chinês que observou casos notificados entre 2007 e 2017 relatou um atraso médio e mediano do paciente de 30,1 meses e seis meses, respectivamente.9 Nosso estudo mostrou que o atraso de mais de três meses do paciente representa um risco significativo para o desenvolvimento de GD2/GD1 entre novos pacientes com hanseníase em Andhra Pradesh.
Embora o atraso do paciente seja o principal contribuinte para o atraso geral, o atraso do PSS não pode ser ignorado. O principal motivo atribuído ao atraso no atendimento à saúde é a falta de profissionais de saúde qualificados para diagnosticar a doença. Como a hanseníase foi eliminada como um problema de saúde pública na maioria dos países, menos importância é dada no currículo médico objetivando treinar profissionais de saúde para suspeitar de hanseníase, e frequentemente a doença é diagnosticada incorretamente. Na Índia, os profissionais de saúde do sistema público de saúde foram melhores no diagnóstico da hanseníase em comparação com profissionais da prática privada. Isso é bastante evidente no presente estudo.
Este estudo relatou que 46% dos casos procuraram primeiro um provedor de saúde privado qualificado, e 52% dos controles procuraram primeiro atendimento no PSS público. Vários fatores, como status socioeconômico, nível de escolaridade, acessibilidade etc. influenciam o comportamento de busca por serviços de saúde e a decisão de procurar um provedor de serviços de saúde. Relatamos que quando o entrevistado visitou qualquer provedor de saúde privado qualificado mais de duas vezes antes do diagnóstico, a chance de GD2/GD1 foi duas vezes maior do que naqueles que visitaram menos vezes ou igual a duas vezes. Isso mostra que um tempo significativo de atraso ocorre com várias visitas ao setor privado, e pode servir como indicador indireto para a oportunidade perdida de diagnóstico pelo setor privado.
A principal limitação do presente estudo foi sua natureza retrospectiva. Pode haver um “viés de memória” introduzido até certo ponto neste estudo, o que é inevitável em trabalhos de caso‐controle.
Em conclusão, o atraso do paciente é um fator vital para a redução das incapacidades entre os casos de hanseníase em adultos. O grande tempo de atraso do paciente reflete que a comunidade não está ciente dos sintomas e das consequências da hanseníase; reflete também a eficácia das estratégias de educação e comunicação e dos mecanismos de detecção precoce de casos nos serviços públicos de saúde. Além disso, envolver o setor privado a fim de ter um sistema de referência eficaz, além da redução do atraso do paciente, servirá como complemento para uma estratégia eficaz na detecção precoce e na prevenção de deficiências. Os voluntários da comunidade podem ser utilizados para preencher essa lacuna de vinculação do setor privado à unidade de saúde pública.
Suporte financeiroEsta pesquisa faz parte do estudo financiado pelo Indian Council of Medical Research (ICMR). Agradecemos ao ICMR por financiar este estudo.
Contribuição dos autoresSrinivas Govindarajulu: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; análise estatística; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; revisão crítica da literatura; revisão crítica do manuscrito.
Thirumugam Muthuvel: Aprovação da versão final do manuscrito; planejamento do estudo; obtenção, análise e interpretação dos dados; análise estatística e interpretação dos dados; participação efetiva na orientação da pesquisa; revisão crítica da literatura; revisão crítica do manuscrito.
Vivek Lal: Aprovação da versão final do manuscrito; planejamento do estudo; obtenção, análise, e interpretação dos dados; análise estatística e interpretação dos dados; participação efetiva na orientação da pesquisa; revisão crítica da literatura; revisão crítica do manuscrito.
Subha Manivannan: Aprovação da versão final do manuscrito; análise estatística e interpretação dos dados; revisão crítica da literatura; revisão crítica do manuscrito.
Karthikeyan Pandiyambakkam Rajendran: Aprovação da versão final do manuscrito; análise estatística e interpretação dos dados; revisão crítica da literatura; revisão crítica do manuscrito.
Sudha Seshayyan: Aprovação da versão final do manuscrito; análise estatística e interpretação dos dados; revisão crítica da literatura; revisão crítica do manuscrito.
Conflito de interessesNenhum.
Somos muito gratos aos muitos pacientes que compartilharam suas experiências e guiaram nosso pensamento. Agradecemos ao Prof. Dr. B.W.C. Sathiyasekaran pelas contribuições críticas durante a análise. Nossos agradecimentos também às equipes do NLEP de Andhra Pradesh, Assistentes de Pesquisa, por suas contribuições significativas para a pesquisa. Também reconhecemos o papel de apoio e coordenação da equipe de GLRA envolvida neste estudo. Agradecemos ao ICMR por todo o apoio na condução do estudo.
Como citar este artigo: Govindarajulu S, Muthuvel T, Lal V, Manivannan S, Rajendran KP, Seshayyan S. A case‐control study to determine the risk factors for disability among the leprosy cases in Andhra Pradesh, India. An Bras Dermatol. 2022;97:247–9.
Trabalho realizado nos três distritos (Guntur, Krishna, e Kurnool) no estado de Andhra Pradesh, localizado na Índia. O estudo foi realizado nas seguintes instituições: District Leprosy Offices e Primary Health Centres nos três distritos (Guntur, Krishna, e Kurnool) de Andhra Pradesh, Índia.