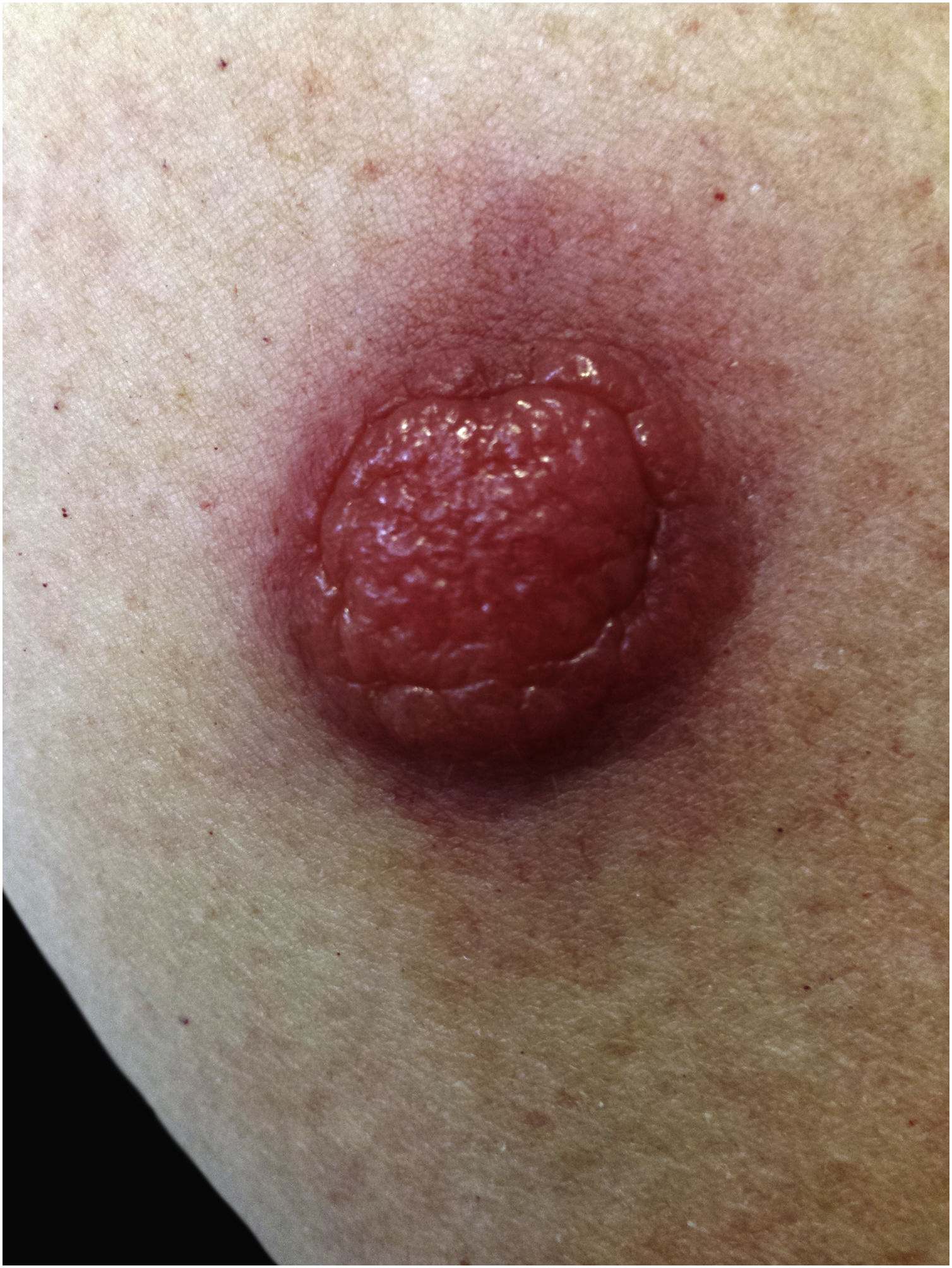
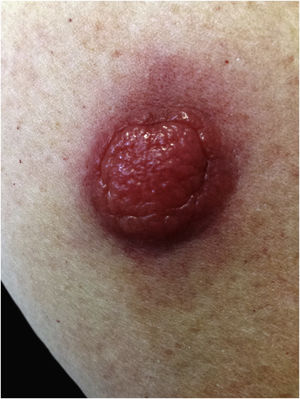
Em outubro de 2018, paciente do sexo feminino de 65 anos veio à consulta em decorrência de uma lesão vermelha, quente, dolorosa e edematosa na pele do braço direito. Dois meses após o aparecimento do tumor, seu volume aumentou quatro vezes (fig. 1).
O exame físico revelou tumoração eritematosa de 1,5cm de diâmetro, móvel em relação ao substrato, mal demarcada de seu entorno. A história de comorbidades da paciente incluía leucemia linfocítica crônica de células B (BCLL‐PD) tratada com ofatumumabe+clorambucil, de 2008 a 2009.
As anormalidades laboratoriais incluíam nível acentuadamente elevado de leucócitos: 89.600 (N: 4–10).
Foi obtida amostra da pele medindo 2,0×0,7cm, com espessura de 0,6cm, incluindo tecido subcutâneo para avaliação.
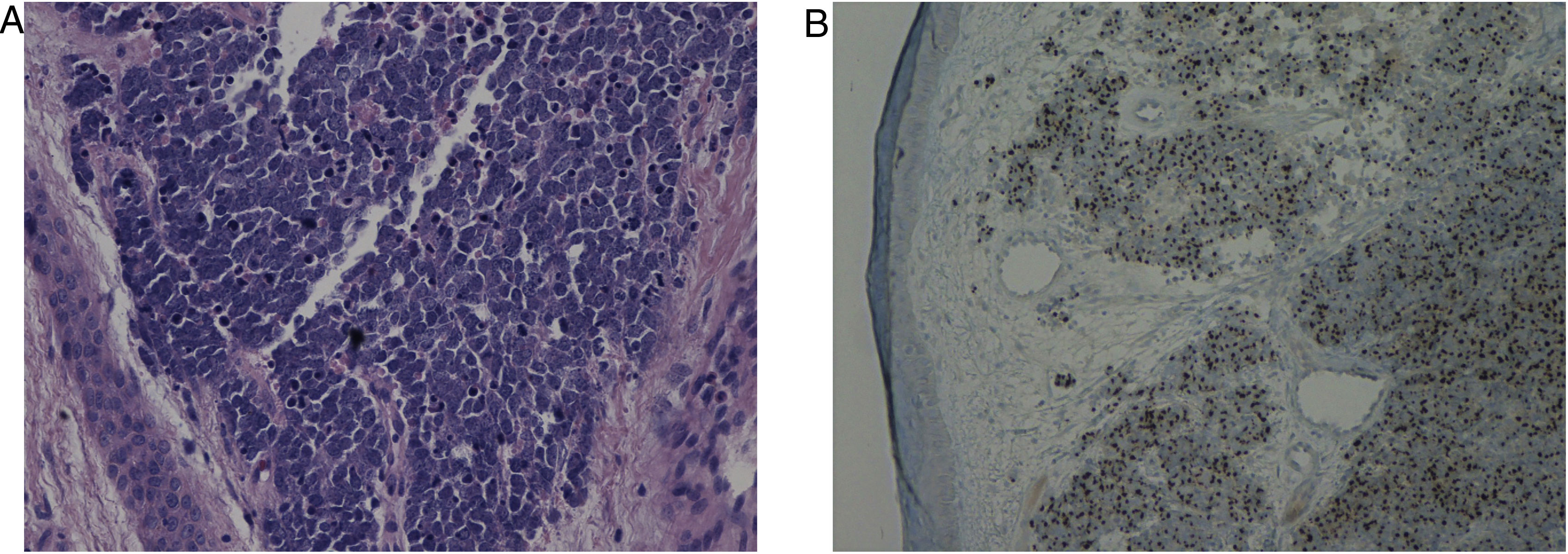
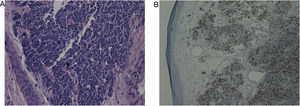
No exame histopatológico, foi observada infiltração difusa de células atípicas hipercromáticas na derme, com escasso citoplasma e o seguinte imunofenótipo: CKAE1/3(+) “dot like”, CK20(+) “dot like”, SYN(+), CgA(+/–), TTF‐1(–), LCA(–), e Ki67(+) em aproximadamente 90% das células tumorais. Todo o quadro favorecia o diagnóstico de carcinoma neuroendócrino cutâneo (carcinoma de células de Merkel [CCM]) (fig. 2A e 2B).
Aspecto histopatológico típico do carcinoma de células de Merkel. (A), Grandes aglomerados de células basaloides na derme e tecido subcutâneo com focos de necrose. As células tumorais formam cordões anastomosados em padrão trabecular atingindo derme reticular profunda (Hematoxilina & eosina, 40×). (B) Imunomarcação com CK‐20 no carcinoma de células de Merkel mostra padrão paranuclearpontilhado (dot‐like) (CK‐20, 40×).
A paciente foi transferida para a Enfermaria de Cirurgia Oncológica para tratamento subsequente. No início de novembro de 2018, foi realizada biópsia do linfonodo sentinela da axila direita e exérese do tumor da pele do braço direito.
No exame histopatológico o linfonodo mostrava estrutura obliterada, com infiltração de pequenos linfócitos com imunofenótipo: CD3(–), CD20(+), CD5(+), CD23(+), ciclina D1(–), Ki67(+) em 20%. Todo o quadro correspondia à infiltração de pequenos linfócitos B (B‐SLL/CLL). A avaliação imuno‐histoquímica mostrou CKAE1/3(–), CgA(–). O exame histopatológico do tumor cutâneo excisado confirmou CCM.
Um ciclo de seis quimioterapias foi iniciado (cisplatina, etoposídeo, netupitant palonosetrona, dexametasona, manitol).
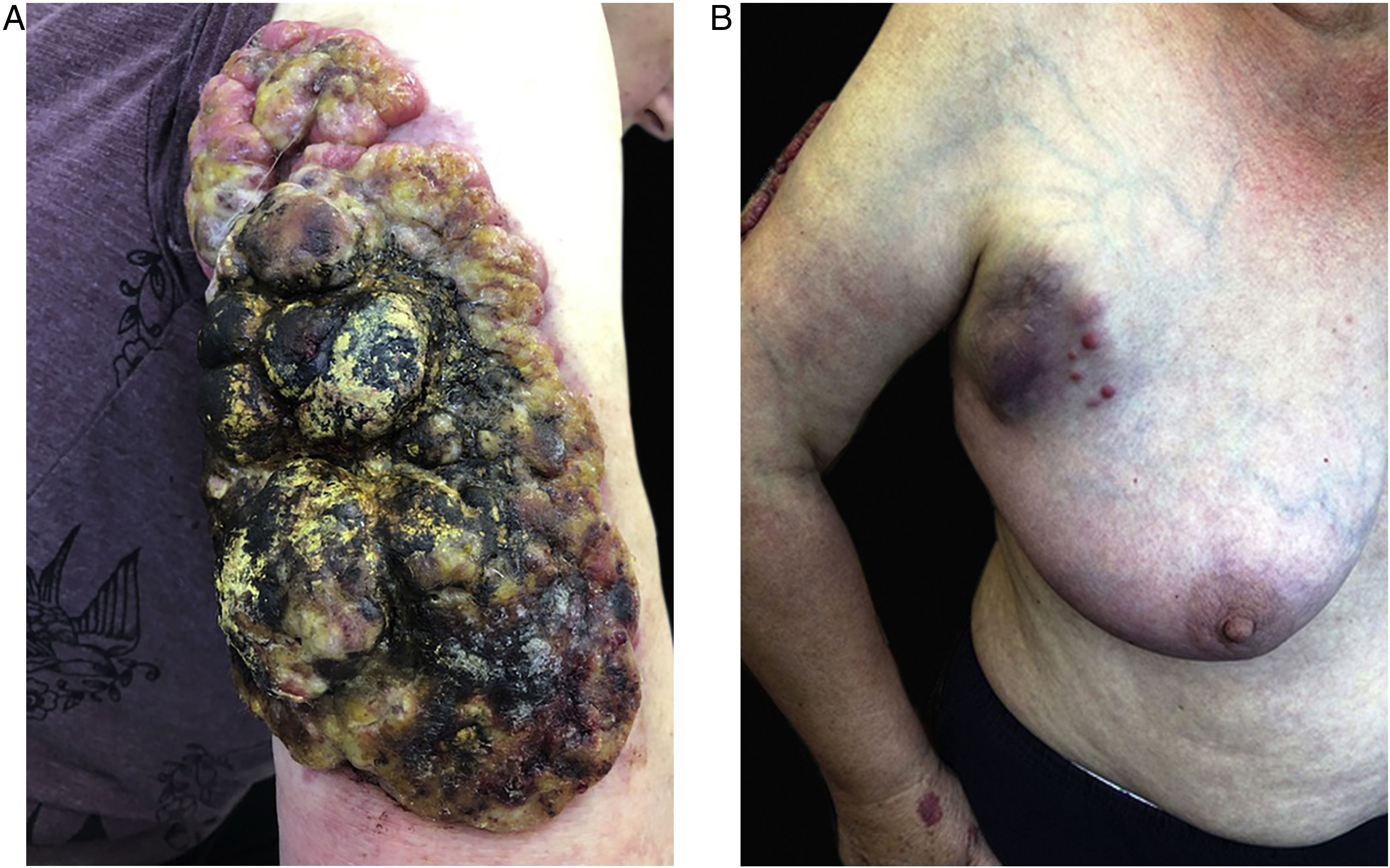
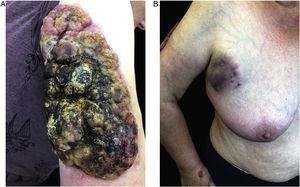
Em agosto de 2019, a doença agressiva recorreu (fig. 3A). O exame físico revelou tumor volumoso no braço direito (35×16cm) na fase de pico antes da radioterapia, de consistência firme. Na histopatologia observaram‐se maciços celulares compactos circundados por inflamação. Além disso, na região da axila direita foram observados agrupamentos de linfonodos (metástases; fig. 3B).
Exames laboratoriais: lactato desidrogenase – LDH: 950, PCR: 213.
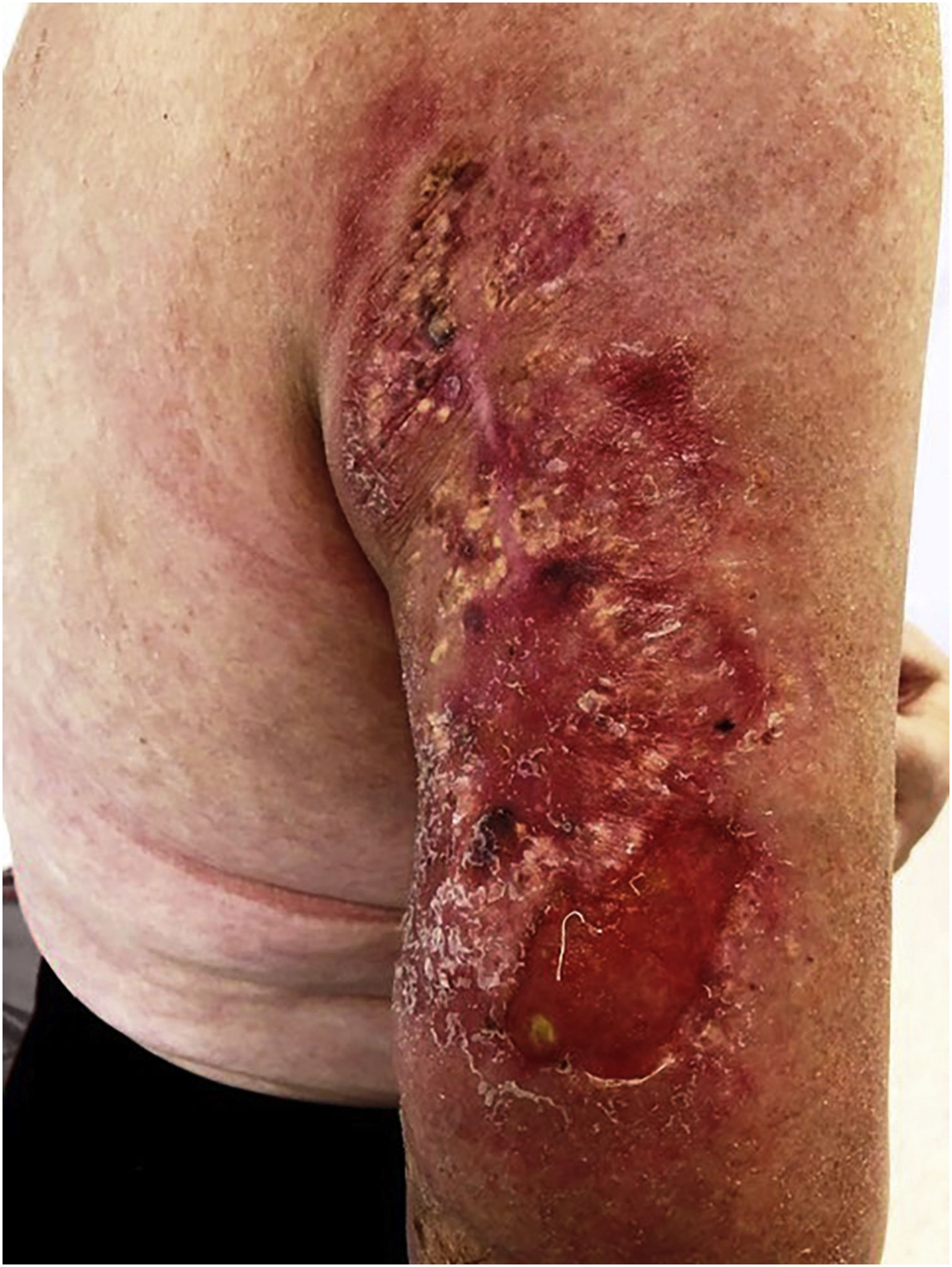
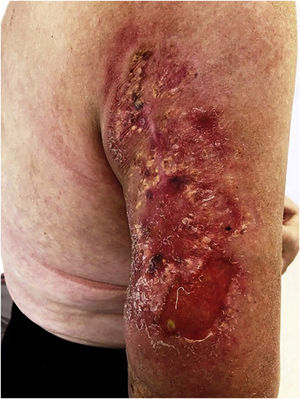
Em setembro, a paciente iniciou tratamento radioterápico local de baixa voltagem, de 120Gy em frações de 20Gy, em seis sessões. Após melhora dramática após a segunda sessão (fig. 4) e o desbridamento cirúrgico do tumor, surgiram novas metástases.
A paciente faleceu em dezembro, após 1,5 ano de tratamento.
DiscussãoCCM é carcinoma neuroendócrino agressivo com alta taxa de metástase e sobrevida global de cinco anos.1,2
Ocorre preferencialmente em indivíduos idosos ou imunocomprometidos, e localiza‐se mais frequentemente em área fotoexposta, principalmente na face. A média de idade no diagnóstico é de 69 anos.3
A descoberta de um novo poliomavírus, McPyV, lançou uma luz diferente sobre a patogênese desse tumor. A integração de um clone viral semelhante ao poliomavírus no genoma das células do tumor de Merkel foi descrita (denominada “Merkel cell polyomavirus” ‐ MCPyV), sugerindo etiologia viral. Entretanto, a infecção viral por si só não é suficiente para induzir uma transformação maligna.4,5
Atualmente, ainda não está claro se o poliomavírus ou o UV estão associados ao CCM.
Em razão da lesão primária ser clinicamente inespecífica, o diagnóstico clínico do CCM é muitas vezes tardio. A sigla AEIOU foi desenvolvida para auxiliar no diagnóstico: A=assintomático/ausência de dor; E=expandindo rapidamente (duplicando em três meses); I=imunossupressão. O=acima de 50 anos, U=local da pele exposto à radiação ultravioleta.6 Nosso caso preencheu aos cinco critérios.
Até agora, foram descritos 12 casos de CCM gigantes.
O maior CCM foi descrito por autores dos EUA no antebraço direito de um homem de 84 anos (23×18cm).7
O paciente respondeu bem à radioterapia. Autores da Itália descreveram um CCM no braço esquerdo de uma mulher de 76 anos (13×10cm).8
Até o momento, não foi descrito tumor maior do que o apresentado aqui (35×16cm).
O tratamento de escolha para o CCM ainda é a excisão completa com margem de segurança de 1–2cm e subsequente irradiação dos linfonodos regionais no leito tumoral.9
Independentemente do resultado da biópsia do linfonodo sentinela (SLNB), a irradiação adjuvante do leito tumoral primário é recomendada para todos os pacientes.
Avanços no tratamento do CCM nos últimos anos levaram a um medicamento aprovado pela FDA – o inibidor de checkpoint imunológico avelumabe, um antagonista de PD‐1.
No caso da paciente aqui descrita, esse medicamento foi solicitado ao sistema de saúde polonês para o tratamento. Entretanto, a paciente não conseguiu obter o medicamento.
O curso do CCM raramente é tão agressivo e rápido quanto na paciente aqui descrita. A falha da quimioterapia e radioterapia, múltiplas metástases e morte 1,5 ano após o diagnóstico certamente estavam relacionadas à deficiência do sistema imunológico.
Suporte financeiroNenhum.
Contribuição dos autoresPiotr Brzeziński: Concepção; Planejamento; Estudos clínicos; Obtenção de dados; Análise estatística; elaboração do manuscrito.
Justyna Słomka: Concepção; Planejamento; Definição de conteúdo intelectual; Estudos clínicos; Análise de dados; Elaboração do manuscrito; Edição do manuscrito; Revisão do manuscrito.
Aleksandra Kitowska: Estudos clínicos; Obtenção de dados; Análise de dados; Análise estatística.
César Bimbi: Definição de conteúdo intelectual; Estudos clínicos; Análise de dados; Análise estatística; Edição do manuscrito; Revisão do manuscrito.
Conflito de interessesNenhum.