Lúpus eritematoso discoide hipertrófico (LEDH) é subgrupo exclusivo de lúpus cutâneo (LC), caracterizado por lesões crônicas e verrucosas que comumente afetam a cabeça e os braços. O LEDH representa cerca de 2% de todos os casos de LC crônico,1 e apresenta lesões discoides típicas. Em virtude de sua ocorrência incomum, o LEDH requer diagnóstico diferencial com doenças inflamatórias, reativas, infecciosas e neoplásicas que se manifestam com espessamento epidérmico,2 bem como líquen plano hipertrófico3 e líquen simples crônico.4 O envolvimento sistêmico é raro.5
LEDH tem risco de transformação maligna em carcinoma espinocelular (CEC) e, embora esse diagnóstico diferencial possa ser difícil, algumas características clínicas e histopatológicas podem indicar malignidade.5,6
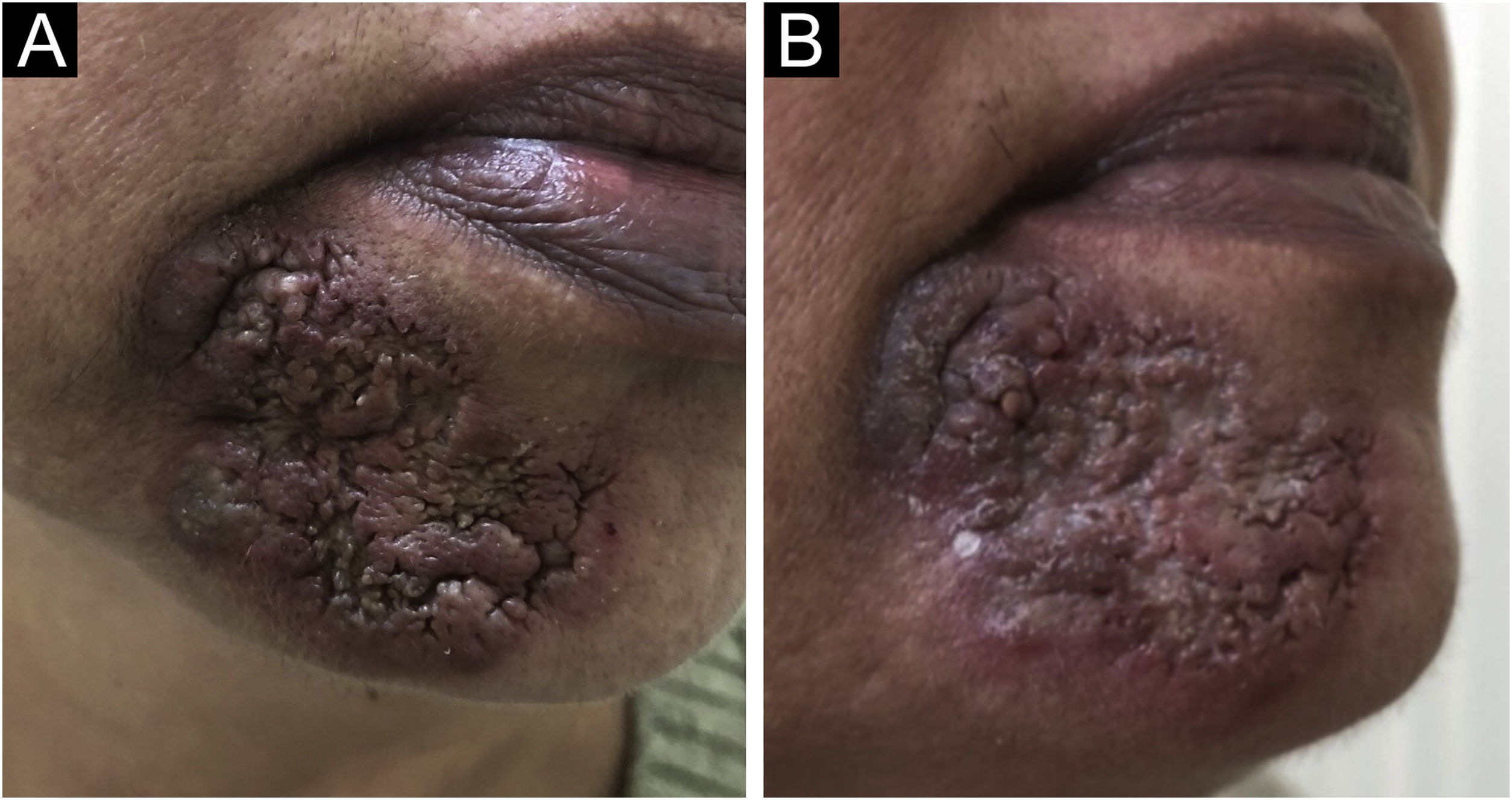
Paciente feminina, de 42 anos, veio à consulta com placa verrucosa solitária em forma de U, na região mentoniana, que havia crescido progressivamente ao longo de dois anos e media 48mm de diâmetro (fig. 1A). A lesão era indolor, verrucosa, tinha borda infiltrada e eritematosa e centro hipercrômico e um pouco violáceo. A paciente negou ter recebido qualquer tipo de tratamento para a condição. Os exames de sangue foram todos normais, incluindo quantiferon TB, e a radiografia de tórax não mostrou alterações.
(A) Placa infiltrada, verrucosa, solitária com borda eritematosa e hipercrômica e um pouco de coloração violácea no centro. (B) A epiderme mostra danos às células basais (setas), espessamento da membrana basal (pontas de setas; Hematoxilina & eosina, 40×). (C) A epiderme mostra hiperceratose (setas). A derme mostra hiperplasia do epitélio infundibular (pontas de setas) e infiltrado inflamatório dérmico (Hematoxilina & eosina, 400×). (D) A epiderme exibe danos às células basais (setas) e a derme mostra deposição de mucina (setas amarelas; Hematoxilina & eosina, 400×).
Durante a consulta, a paciente manipulava frequentemente a lesão. Por esse motivo, foi proposta a hipótese de dermatite artefacta, com diagnóstico diferencial com doenças granulomatosas infecciosas.
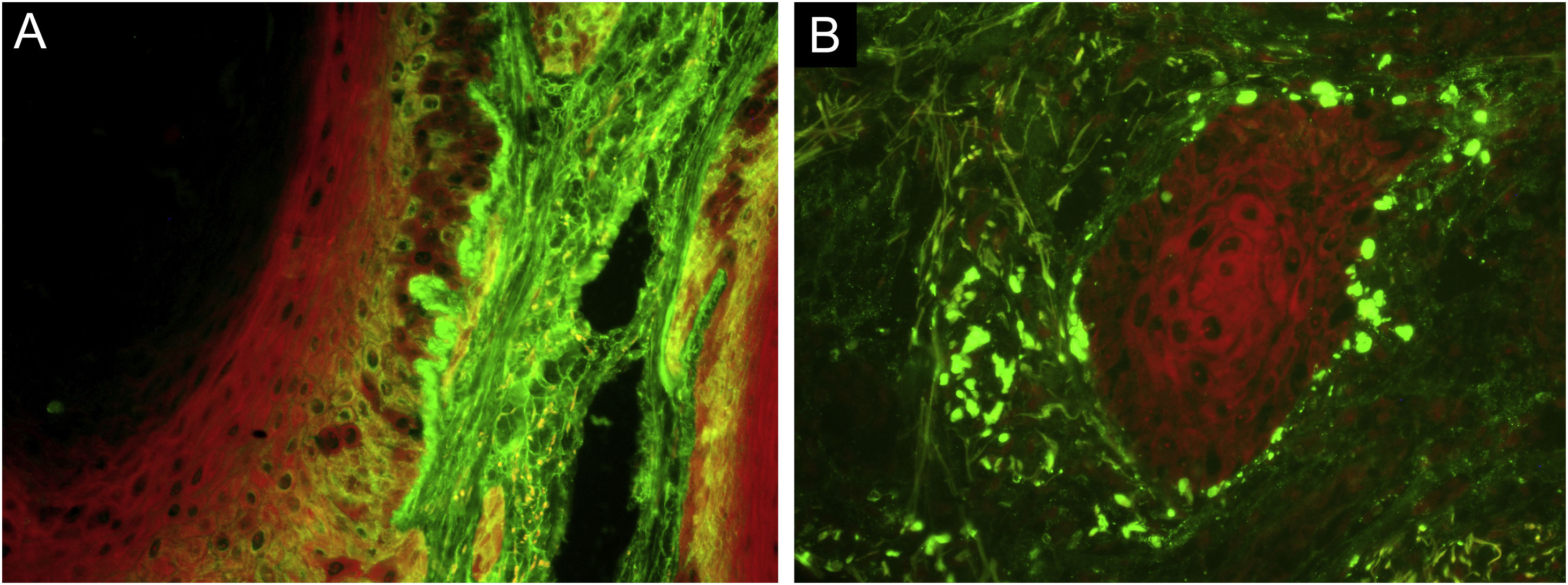
A histopatologia de uma biopsia por punch mostrou danos às células basais, espessamento da membrana basal (fig. 1B), hiperceratose, hiperplasia do epitélio infundibular, infiltrado inflamatório dérmico (fig. 1C) e deposição de mucina na derme (fig. 1D). A imunofluorescência direta (fig. 2) evidenciou depósitos granulares grosseiros juncionais de IgG (fig. 2A) e adsorção de IgM em corpos citoides (fig. 2B). O diagnóstico final foi LEDH.
A paciente foi tratada com prednisona 40mg/dia, que foi progressivamente reduzida e, após exame oftalmológico, foi adicionada hidroxicloroquina 400mg/dia. Além disso, triancinolona intralesional foi infiltrada mensalmente. Apesar do tratamento, após seis meses a lesão havia progredido até afetar o sulco labiomentoniano (fig. 3A). A hidroxicloroquina foi descontinuada e metotrexato 15mg/semana, ácido fólico e vitamina D foram adicionados à prednisona e triancinolona. Na última consulta, 18 meses após a consulta inicial, foi detectada apenas regressão mínima da lesão (fig. 3B).
Quando lesões típicas de lúpus eritematoso discoide (LED) coexistem com as de LEDH, o diagnóstico desta forma incomum de LC é mais facilmente alcançado. Entretanto, lesões solitárias de LEDH podem mimetizar líquen plano hipertrófico, psoríase ostrácea, prurigo nodular, verruga vulgar, líquen simples crônico, ceratoacantoma, carcinoma espinocelular e até mesmo doença crônica do enxerto contra hospedeiro cutânea.5,7 Embora imiquimode tópico tenha sido utilizado como tratamento para carcinomas superficiais de pele, verrugas genitais e até mesmo como medicamento alternativo para LC, a indução de uma lesão, clínica e histopatologicamente semelhante ao LEDH, foi descrita com o uso desse modificador de resposta imune.8
O LEDH apresenta características histopatológicas típicas de LED, como degeneração hidrópica da camada basal, espessamento da membrana basal e infiltração dérmica por células linfoides, além de grau considerável de hiperceratose, acantose e papilomatose, que obrigam ao diagnóstico diferencial histopatológico com líquen plano hipertrófico, CEC, ceratoacantoma, micobacterioses cutâneas e infecções fúngicas profundas.2–4 Além disso, a eliminação transepidérmica de material elastótico pode ser observada na histopatologia do LEDH.1 Daldon et al. descreveram três pacientes que desenvolveram pápulas hiperceratóticas com tampão queratinoso central nos braços, que clínica e histopatologicamente se assemelhavam a ceratoacantomas. As características que permitiram o diagnóstico de LEDH foram a dermatite de interface vacuolar e liquenoide, espessamento da membrana basal e infiltrado mononuclear perivascular e perianexial.1 A imunofluorescência direta evidencia deposição de IgG e IgM em padrão granular na junção dermoepidérmica.5
O LEDH implica em risco de transformação maligna para CEC.6 Sabe‐se que lesões discoides crônicas também apresentam esse risco, mas o CEC é dez vezes mais frequente em LEDH.6 Supõe‐se que isso ocorra porque tanto o LED quanto o CEC são desencadeados pela radiação ultravioleta, que a) causa danos ao DNA e mutações genéticas, levando ao câncer de pele e b) produz apoptose de queratinócitos, que normalmente são eliminados rapidamente para evitar a exposição de seus componentes intracelulares e autoantigênicos ao sistema imunológico, mas, em indivíduos geneticamente suscetíveis, predispõem ao lúpus discoide.5 O desenvolvimento de CEC em lesão de LEDH pode ser difícil de diagnosticar, pois o LEDH já se manifesta com grande hiperplasia pseudoepiteliomatosa. Quando a diferenciação histopatológica entre LEDH e CEC não é possível, a imunomarcação com CD123 foi proposta para auxiliar esse diagnóstico diferencial. As células CD123+ são mais numerosas na junção dermoepidérmica em biopsias de LEDH do que em neoplasias ou outras dermatoses inflamatórias.9
Os agentes de primeira linha no tratamento de LC são fotoproteção, corticosteroides e antimaláricos.5 O tratamento de LEDH é frustrante tanto para o médico quanto para o paciente. Esteroides intralesionais fornecem apenas resultados parciais. O controle às vezes foi alcançado com agentes de segunda linha como retinoides, talidomida e agentes biológicos.5
Ertekin et al.10 descreveram um caso de associação entre hepatite C e LEDH; a lesão cutânea foi completamente resolvida após o tratamento com antivirais de ação direta. Entretanto, como LEDH é apresentação rara de LC e o presente relato é feito com base em um único paciente, pouco se sabe sobre a realidade dessa associação.
Por fim, LEDH é forma verrucosa de LC, que pode mimetizar muitas outras condições e é difícil de controlar. O risco de transformação maligna associado ao potencial desfigurante de LEDH indica a necessidade de monitoramento.
Suporte financeiroNenhum.
Contribuição dos autoresCarolina Viza Amorim: Elaboração e redação do manuscrito; obtenção dos dados; aprovação da versão final do manuscrito.
Maria de Lourdes Bialon Santana: Obtenção dos dados; aprovação da versão final do manuscrito.
Maria Leticia Cintra: Elaboração e redação do manuscrito; participação efetiva na orientação da pesquisa; aprovação da versão final do manuscrito.
Fernanda Teixeira: Elaboração e redação do manuscrito; revisão crítica do manuscrito; aprovação da versão final do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Amorim CV, Santana MLB, Cintra ML, Teixeira F. Solitary verrucous plaque on the chin: hypertrophic discoid lupus erythematosus. An Bras Dermatol. 2025;100. https://doi.org/10.1016/j.abd.2024.06.005.
Trabalho realizado na Faculdade de Ciências Médicas, Universidade Estadual de Campinas, Campinas, SP, Brasil.