A dermatite actínica crônica (DAC) é fotodermatose de etiologia incerta, propondo‐se que seja decorrente de maior suscetibilidade a reações de hipersensibilidade tardia a fotoalérgenos endógenos e exógenos.1,2 Caracteriza‐se por eczema em áreas fotoexpostas, poupando regiões fotoprotegidas. É diagnosticada pelo quadro clínico, por alterações histopatológicas compatíveis com eczema e pela diminuição da dose eritematosa mínima (DEM) nos fototestes com UVB e UVA na maioria dos casos.3
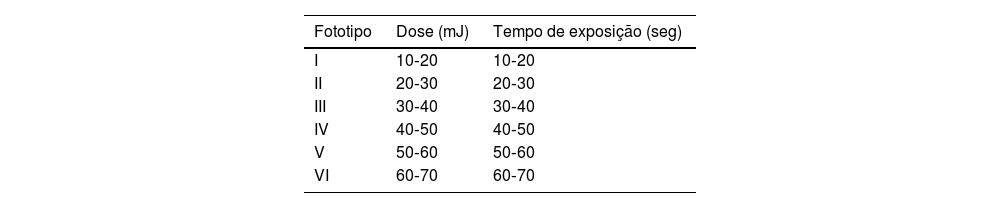
Dos 1.920 pacientes submetidos a testes epicutâneos no ambulatório de dermatite de contato no Hospital das Clínicas da Universidade Federal de Minas Gerais (UFMG), entre 2007 e 2023, 37 (1,9%) realizaram fototestes epicutâneos e 21 (1,1%) foram diagnosticados com DAC pelo quadro clínico ou por lesões desencadeadas ou pioradas pela exposição solar. Foram excluídos pacientes em uso de medicamentos fotossensibilizantes, portadores de lúpus eritematoso, outras colagenoses, rosácea e outras condições relacionadas. Os testes de contato foram realizados utilizando‐se a bateria padrão brasileira em vigor (FDA Allergenic RJ, Brasil) colocados em contensores do tipo Finn Chambers® com Scanpor® (Smartpractice, EUA) ou Allergochambers® (Neoflex, São Paulo), segundo técnicas publicadas.4 Semanas depois, em períodos variáveis de tempo, foram realizados testes fotoepicutâneos com alérgenos da FDA Allergenic (RJ, Brasil) e Chemotechnique Diagnostics (Suécia), segundo referência publicada (tabela 1).5 Realizou‐se, concomitantemente, o fototeste, no qual a região glútea foi irradiada com luz UVB (Handisol®, National Biologic Corporation model Sel 002) e UVA (Prolumina, SP), uma em cada glúteo, utilizando‐se aparelhos regularmente calibrados. As doses de UVB foram calculadas de acordo com o fototipo (tabela 2), e para UVA testaram‐se 5 e 10J/cm2. As leituras foram realizadas imediatamente após a emissão das luzes, e com 30 e 60 minutos e 24 e 48 horas após a irradiação. Como nenhum paciente apresentou DEM <10J/cm2 para UVA, irradiou‐se o conjunto de alérgenos com essa dose.
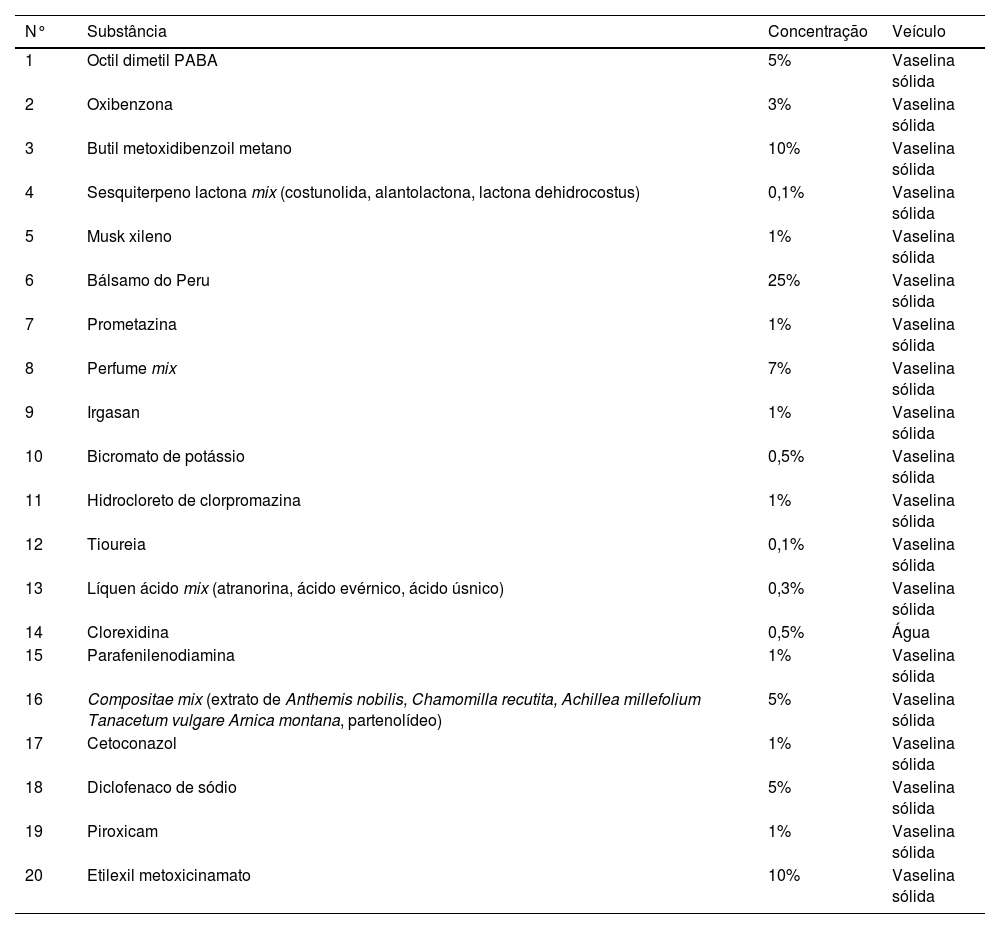
Bateria de fototestes epicutâneos utilizada no serviço
| N° | Substância | Concentração | Veículo |
|---|---|---|---|
| 1 | Octil dimetil PABA | 5% | Vaselina sólida |
| 2 | Oxibenzona | 3% | Vaselina sólida |
| 3 | Butil metoxidibenzoil metano | 10% | Vaselina sólida |
| 4 | Sesquiterpeno lactona mix (costunolida, alantolactona, lactona dehidrocostus) | 0,1% | Vaselina sólida |
| 5 | Musk xileno | 1% | Vaselina sólida |
| 6 | Bálsamo do Peru | 25% | Vaselina sólida |
| 7 | Prometazina | 1% | Vaselina sólida |
| 8 | Perfume mix | 7% | Vaselina sólida |
| 9 | Irgasan | 1% | Vaselina sólida |
| 10 | Bicromato de potássio | 0,5% | Vaselina sólida |
| 11 | Hidrocloreto de clorpromazina | 1% | Vaselina sólida |
| 12 | Tioureia | 0,1% | Vaselina sólida |
| 13 | Líquen ácido mix (atranorina, ácido evérnico, ácido úsnico) | 0,3% | Vaselina sólida |
| 14 | Clorexidina | 0,5% | Água |
| 15 | Parafenilenodiamina | 1% | Vaselina sólida |
| 16 | Compositae mix (extrato de Anthemis nobilis, Chamomilla recutita, Achillea millefolium Tanacetum vulgare Arnica montana, partenolídeo) | 5% | Vaselina sólida |
| 17 | Cetoconazol | 1% | Vaselina sólida |
| 18 | Diclofenaco de sódio | 5% | Vaselina sólida |
| 19 | Piroxicam | 1% | Vaselina sólida |
| 20 | Etilexil metoxicinamato | 10% | Vaselina sólida |
Todos os pacientes eram do sexo masculino, tinham entre 46 e 80 anos (média de 61 anos), 12 (57%) fototipos II‐IV e nove (43%) V e VI. O tempo de evolução foi de 18 meses a 20 anos, sem história pessoal ou familiar de atopia. Onze (52%) eram casos ocupacionais, dos quais oito (38%) eram trabalhadores de áreas expostas ao sol (cinco pedreiros, um coveiro, um lavrador e um fazendeiro), e seis (28,5%) aposentados. Os locais de acometimento foram face e membros superiores em 11 (52%), dorso das mãos em nove (43%), pescoço e região peitoral superior em oito (38%), pálpebras em três (14%), membros inferiores, abdome e disseminação em dois (9,5%) e dorso de pés em 1 (4,7%; tabela 3).
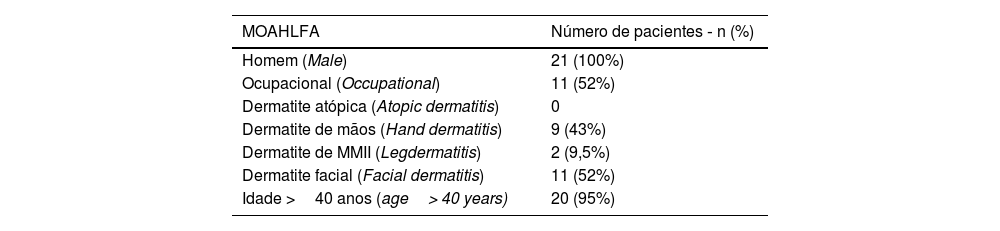
Índice MOAHLFA deste estudo
| MOAHLFA | Número de pacientes ‐ n (%) |
|---|---|
| Homem (Male) | 21 (100%) |
| Ocupacional (Occupational) | 11 (52%) |
| Dermatite atópica (Atopic dermatitis) | 0 |
| Dermatite de mãos (Hand dermatitis) | 9 (43%) |
| Dermatite de MMII (Legdermatitis) | 2 (9,5%) |
| Dermatite facial (Facial dermatitis) | 11 (52%) |
| Idade >40 anos (age> 40 years) | 20 (95%) |
Nota: O índice MOAHLFA é um acrônimo em inglês para a descrição dos dados sobre: homem (male), dermatite ocupacional (ocupational), dermatite atópica (atopic dermatitis), dermatite de mãos (hand dermatitis), de MMII (leg dermatitis) e facial (facial dermatitis) e idade maior que 40 anos (age> 40 years), utilizado para comparação de diferentes populações submetidas ao teste de contato.
Dos 16 fototestes realizados com UVB, dois mostraram DEM abaixo do seu fototipo. Nenhum paciente apresentou sensibilidade à radiação UVA.
Doze pacientes (57%) apresentaram reação de hipersensibilidade tardia aos alérgenos da bateria padrão e/ou bateria de fototestes, e nove (43%) testes foram negativos. Quatro pacientes (19%) apresentavam testes positivos para três ou mais alérgenos. Os alérgenos detectados foram: bicromato de potássio em quatro pacientes (19%), bálsamo do Peru, sulfato de níquel e perfume mix, cada um presente em três (14%) pacientes, sesquiterpeno lactona mix (ou mistura de lactonas sesquiterpênicas) e Compositae mix em dois pacientes (9,5%) para cada alérgeno, e butil hidroxitolueno (BHT), ácido paraminobenzóico (PABA), parafenilenodiamina (PPDA), clorpromazina, prometazina, resina epóxi, carba mix, Kathon CG, cloreto de cobalto, líquen ácido mix cada um em apenas um paciente, respectivamente (4,7%).
Nos fototestes epicutâneos, 14 pacientes (66,6%) apresentaram positividade; desses, nove (38%) tinham concomitantemente hipersensibilidade tardia aos alérgenos pesquisados, quatro (19%) foram negativos e três (14%) não o realizaram. Os fotoalérgenos encontrados foram: clorpromazina em cinco pacientes (24%), perfume mix em quatro (19%), bicromato de potássio e oxibenzona em três (14%), prometazina e Compositaemix em dois (9,5%), BHT, PPDA e sesquiterpeno mix em um paciente (4,7%).
A DAC é comum em climas temperados e em homens caucasianos idosos, como observado nesta série; porém, foi relatada em outras regiões e em mulheres jovens de fototipos altos.1 Associada à exposição solar, pode ser ocupacional, como em 38% de nossa série. Nenhum de nossos pacientes tinha história pessoal ou familiar para atopia ou era soropositivo para HIV. Descrita com período de evolução variável, encontramos entre 18 meses a 20 anos (média de quatro anos). De curso subagudo e crônico, apresenta inicialmente eritema e edema exuberantes em áreas fotoexpostas, simulando eritrodermia, mas poupando áreas cobertas. Evolui com placas e pápulas infiltradas e liquenificadas, atingindo outras áreas como couro cabeludo e palmoplantares, pode ter prurido intenso, linfadenopatia generalizada, onicodistrofia, alopecia difusa secundária. A infiltração, acentuando pregas cutâneas da face, confere aspecto de facies leonina. Em nossa série, dois casos apresentaram eritrodermia, e a face e os membros superiores foram os mais afetados em 11 pacientes.3
A redução da DEM para UVA e UVB denota doença mais grave. Já redução somente para UVB indica quadros leves a moderados, menos frequente, enquanto só para UVA é mais comum. Todos os nossos pacientes relatavam exacerbação ou desencadeamento do quadro após exposição solar; entretanto, somente dois em 16 pacientes apresentaram redução para UVB. Raramente os fototestes são normais, ocorrendo geralmente no início do quadro. Diferenças étnicas e regionais podem explicar tais singularidades, mas faltam publicações envolvendo nossa região geográfica.1,2
Cerca de 70% desses pacientes podem apresentar dermatite alérgica de contato ou fotodermatite alérgica de contato.4 Dos nossos pacientes, 57% apresentavam positividade a alérgenos, 66,6% a fotoalérgenos e 38% a ambos. Desses, 19% foram positivos para bicromato de potássio (24% eram pedreiros) e 19% apresentavam três ou mais positividades.
A PPDA, descrita como alérgeno emergente pela frequência de uso em mulheres que tingem cabelos, apesar de não quimicamente relacionada, pode ter reação cruzada com sesquiterpeno lactona.2
Entre os nossos pacientes, apenas um apresentou positividade, sem relevância, a PPDA. Dois foram sensibilizados a sesquiterpeno lactona e Compositae mix, que se correlacionam, mas não a PPDA.
Recentemente, outras reações cruzadas foram relatadas entre fragrância mix e colofônio, alérgenos da borracha e metais (níquel e cobalto), estes últimos mais relacionados a atopia.
Os fotoalérgenos mais associados a DAC são plantas (sesquiterpeno lactona), fragrâncias, cetoprofeno e compostos de filtros solares (avobenzona).1 Diferentemente, neste estudo o fotoalérgeno mais detectado foi a clorpromazina (24%), cujos análogos di‐hidroclorotiazida e prometazina são muito usados em nosso meio. A oxibenzona foi encontrrda em 14% dos casos, e o sesquiterpeno lactona em 4,7%.
Descrevemos uma série de pacientes com DAC cujos dados demográficos e frequência de alérgenos e fotoalérgenos diferem de outras regiões geográficas. Salientamos a importância dos testes epicutâneos e fotoepicutâneos para diagnóstico e condução desses casos.
Suporte financeiroNenhum.
Contribuição dos autoresMaria Antonieta Rios Scherrer: Concepção e desenho do estudo; levantamento dos dados, ou análise e interpretação dos dados; análise estatística; redação do artigo ou revisão crítica do conteúdo intelectual importante; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; aprovação final da versão final do manuscrito.
Mariana David Cangussu Fernandes Ribeiro: Redação do artigo; obtenção, análise e interpretação dos dados; revisão crítica da literatura; aprovação final da versão final do manuscrito.
Hannah Barbosa Lopes dos Anjos: Redação do artigo; obtenção, análise e interpretação dos dados; revisão crítica da literatura; aprovação final da versão final do manuscrito.
Vanessa Barreto Rocha: Concepção e desenho do estudo; revisão crítica do conteúdo intelectual importante; obtenção, análise e interpretação dos dados; aprovação final da versão final do manuscrito, participação efetiva na orientação da pesquisa.
Conflito de interessesNenhum.
Como citar este artigo: Scherrer MA, Ribeiro MD, Lopes dos Anjos HB, Rocha VB. Chronic actinic dermatitis: a retrospective study of epicutaneous and photo epicutaneous tests between 2007‐2023. An Bras Dermatol. 2025;100. https://doi.org/10.1016/j.abd.2024.03.011
Trabalho realizado no Anexo de Dermatologia, Hospital das Clínicas, Universidade Federal de Minas Gerais, Belo Horizonte, MG, Brasil.