Arterite linfocítica trombofílica (ALT), também conhecida como arterite linfocítica macular (ALM), é arterite de vasos pequenos e médios. A ALT compartilha muitas semelhanças com a poliarterite nodosa cutânea (PANc), como livedo reticular, mas não exibe características sistêmicas como a PANc.1 O objetivo deste relato é apresentar o primeiro caso documentado de ALT em paciente chileno.
Paciente do sexo feminino, de 27 anos, consultou o serviço de dermatologia solicitando segunda opinião no contexto de história prévia e diagnóstico de vasculite leucocitoclástica cutânea (VLC) de dois anos de duração, que havia sido tratada com corticosteroides sem sucesso.
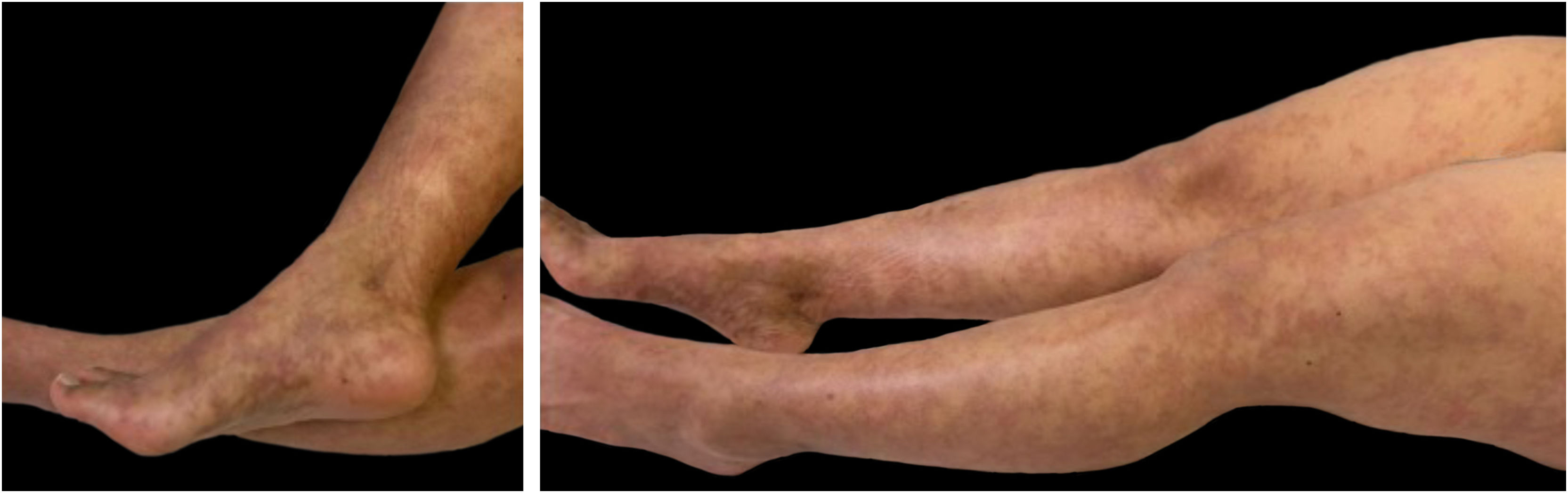
A paciente relatou aumento nas lesões, acompanhado de fadiga e artralgias nas extremidades inferiores. Negava ter artrite, úlceras orais, fotossensibilidade, sintomas de sicca syndrome ou neuropatia. O exame físico revelou máculas hiperpigmentadas confluentes não palpáveis com distribuição livedoide localizadas nas pernas, braços e tronco, com infiltração leve (fig. 1). Apenas duas cicatrizes foram observadas na área maleolar interna (atribuídas pela paciente ao calçado), sem úlceras ou dor cutânea. Não foram detectadas anormalidades nos gânglios linfáticos, tireoide, mamas, tórax, abdome ou articulações.
Os exames laboratoriais mostraram ligeira elevação da velocidade de hemossedimentação (VHS) e painel de miosite fortemente positivo para treonil‐tRNA sintetase (PL‐7). O fator antinuclear (FAN) foi positivo em 1:80 com padrão granular fino (AC‐4), enquanto outros exames de sangue foram negativos (antígeno nuclear extraível [ENA], fator reumatoide [FR], antipeptídeo citrulinado cíclico [anti‐CCP], anti‐DNA de dupla hélice [anti‐DNA], autoanticorpos perinucleares (p‐ANCA) e citoplasmáticos [c‐ANCA]) ou estavam dentro dos níveis normais (complemento C3, C4, testes de função renal e hepática). Não havia evidência de anemia, leucocitose ou trombocitopenia. A tomografia computadorizada (TC) de tórax não revelou achados patológicos.
Biopsia realizada há dois anos descreveu: “Pequenos vasos com fibrina abundante nas paredes e células inflamatórias escassas, principalmente neutrófilos, com leucocitoclasia mínima. Os vasos profundos não apresentaram alterações morfológicas significantes”, o que era consistente com VLC.
Dado o diagnóstico de vasculite cutânea macular sem características sistêmicas e a forte positividade para PL‐7, testes adicionais (FAN, painel de miosite, creatina quinase [CK], vírus da hepatite B [HBV], vírus da hepatite C [HCV], vírus da imunodeficiência humana [HIV]) foram conduzidos, confirmando PL‐7 elevado novamente com todos os outros resultados negativos. Nova biopsia por punch foi solicitada e o tratamento inicial com hidroxicloroquina (Plaquinol©) foi iniciado.
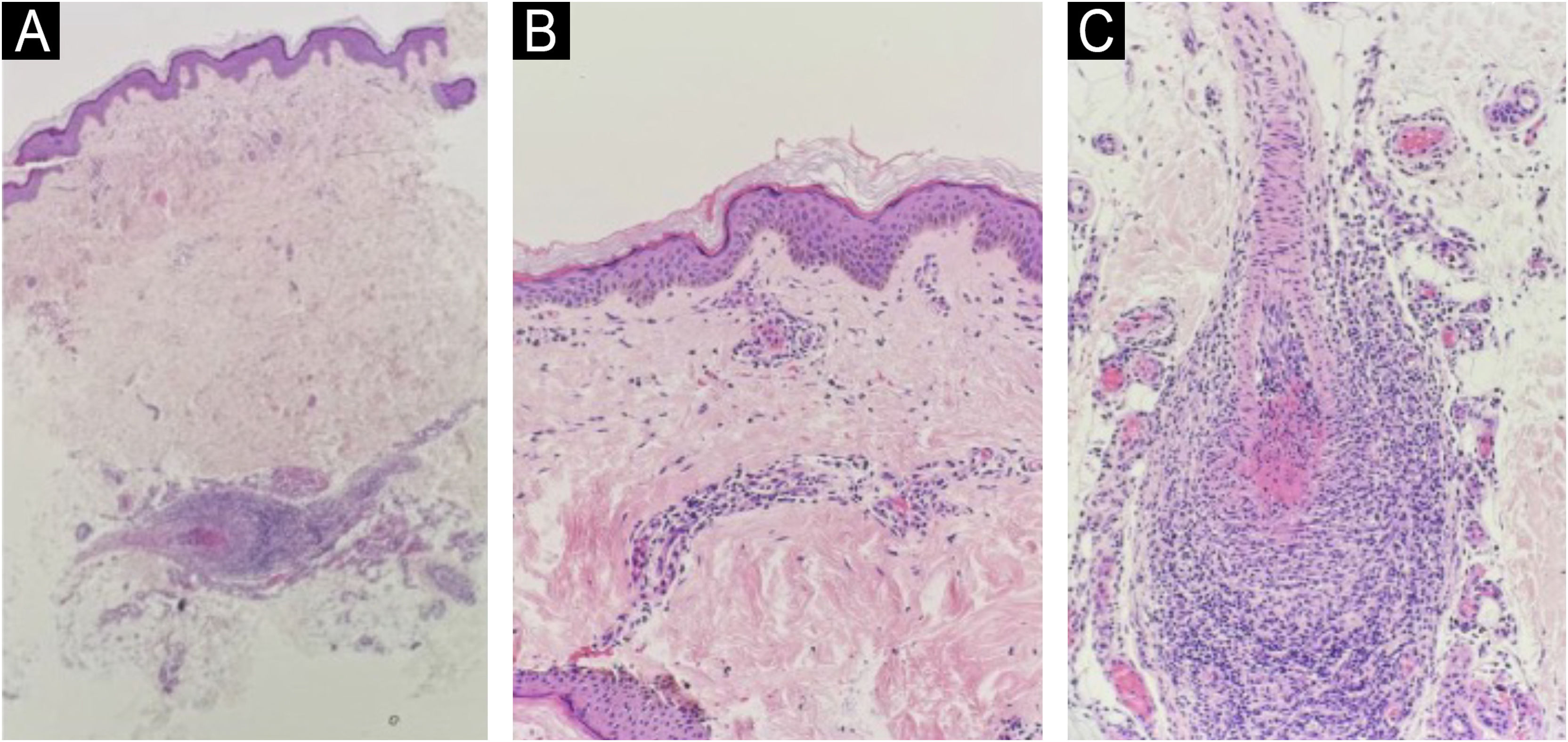
A paciente retornou com os novos resultados da biopsia (fig. 2). O Serviço de Patologia sugeriu considerar ALM, vasculite associada a doença do tecido conjuntivo (incluindo lúpus, artrite reumatoide, morfeia/esclerodermia e síndrome de Sjögren), doença de Behçet e infecções virais com base nos padrões histopatológicos. A suspeita clínica pendeu para ALT.
(A) Visão de baixa ampliação (10×) mostrando ortoceratose e epiderme preservada. Há extravasamento de eritrócitos com escasso infiltrado linfocítico ao redor das paredes das vênulas pós‐capilares dérmicas superficiais e profundas. Um vaso de médio calibre exibe deposição de fibrina dentro da íntima e oclusão luminal subtotal a total. (B) Visão de média ampliação (40×) destacando visão mais próxima da epiderme e da derme subjacente. Extravasamento de eritrócitos é evidente, e infiltrado linfocítico leve é visto na derme superficial, com arquitetura tecidual preservada e sem sinais de granulomas, leucocitoclasia ou mucinose dérmica intersticial. (C) Visão de alta ampliação (100×) focando em infiltrado misto denso composto predominantemente de células mononucleares, incluindo linfócitos, células plasmáticas e histiócitos, juntamente com algumas células polimorfonucleares. Não há envolvimento de tecido perivascular, nem granulomas, leucocitoclasia ou membrana basal espessada, consistente com vasculite dérmica profunda de pequenos e médios vasos sem leucocitoclasia.
A paciente desenvolveu fenômeno de Raynaud franco (anteriormente inexistente), artralgia nas mãos e alopecia, sem sintomas de sicca syndrome, refluxo ou disfagia. O tratamento foi iniciado com ácido acetilsalicílico, nifedipina oral e nifedipina tópica e arnica com boa resposta.
Em conclusão, ALT é arterite pouco frequente e provavelmente subnotificada. Que seja de conhecimento dos autores, este é o segundo relato de caso na América Latina.
A apresentação clínica de ALT é caracterizada pelo aparecimento de máculas hiperpigmentadas principalmente nos membros inferiores e, menos comumente, nos membros superiores, principalmente em mulheres com mais de 40 anos. Além disso, livedo racemoso/reticular ou nódulos podem ser observados, ressaltando a semelhança clínica com PANc.2 Ambas as condições geralmente se manifestam em distribuição e morfologia semelhantes, tornando a diferenciação desafiadora com base apenas nas características clínicas.3
Histologicamente, a ALT é diferenciada pela infiltração linfocítica e características trombofílicas nos vasos dérmicos e subcutâneos. As características‐chave incluem deposição de fibrina luminal e anel de fibrina hialinizado dentro do lúmen do vaso, ambos marcadores de estado trombofílico. A intensa infiltração linfocítica ao redor dos vasos afetados na ALT também se assemelha à PANc em seus estágios crônicos. Entretanto, enquanto a ALT mostra principalmente envolvimento linfocítico, a PANc pode fazer a transição de infiltrado neutrofílico para infiltrado linfocítico à medida que a doença progride do estágio agudo para reparativo. As características compartilhadas de deposição de fibrina luminal e infiltração linfocítica criam sobreposições histopatológicas com a PANc, mas a ALT geralmente não apresenta as manifestações sistêmicas comumente associadas à PANc.3,4
O tratamento da ALT continua desafiador, pois há poucos casos relatados, levando à falta de consenso ou estudos que apoiem a abordagem de tratamento definitiva. Mais pesquisas são necessárias para estabelecer as estratégias de tratamento mais eficazes para essa condição.
Em resumo, ALT e PANc compartilham similaridades clínicas e histopatológicas, como a presença de lesões semelhantes a livedo e infiltração linfocítica vascular. No entanto, a ALT é tipicamente confinada à pele com curso mais indolente, enquanto a PANc carrega o potencial para envolvimento sistêmico, nódulos dolorosos e outras características inflamatórias que geralmente não estão presentes na ALT.3
Suporte financeiroNenhum.
Contribuição dos autoresDominga Peirano: Concepção e planejamento do estudo; obtenção dos dados, ou análise e interpretação dos dados; elaboração e redação do manuscrito ou revisão crítica de conteúdo intelectual importante; aprovação da versão final do manuscrito.
Maria Hubner‐Garretón: Concepção e planejamento do estudo; obtenção dos dados, ou análise e interpretação dos dados; elaboração e redação do manuscrito ou revisão crítica de conteúdo intelectual importante; aprovação da versão final do manuscrito.
Martha Fernandez: Concepção e planejamento do estudo; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; aprovação da versão final do manuscrito.
Andrés Figueroa: Concepção e planejamento do estudo; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; Revisão crítica da literatura; aprovação da versão final do manuscrito.
Como citar este artigo: Peirano D, Hubner‐Garretón ML, Fernandez M, Figueroa A. Lymphocytic thrombophilic arteritis, an infrequent cause of livedo reticularis. A case report. An Bras Dermatol. 2025;100:501148.
Trabalho realizado na Clínica Dávila Recoleta, Santiago, Chile.