Transtorno raro, a anetodermia descreve uma desordem das fibras elásticas da pele, caracterizada por áreas circunscritas de atrofia e hipopigmentação. Tem etiologia ainda desconhecida e pode estar associada a causas genéticas, mecanismos autoimunes, infecciosos ou elastofagocitose. Além disso, fenômenos pró‐trombóticos e presença de anticorpos antifosfolípides têm sido observados nesses pacientes.
Descrevemos a seguir um caso de paciente portador de anetodermia primária e síndrome do anticorpo antifosfolípide (SAAF). Em muitos casos da SAAF, a anetodermia pode ser a primeira ou mais evidente manifestação da doença. Essa associação, entretanto, é muitas vezes esquecida e o que poderia precaver um episódio de trombose não ocorre.
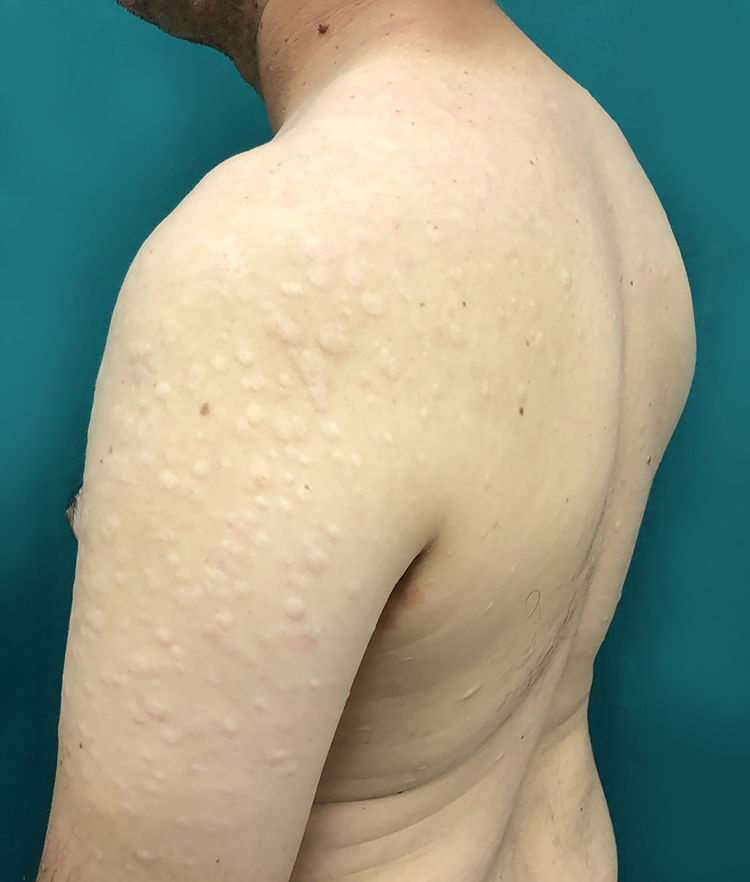
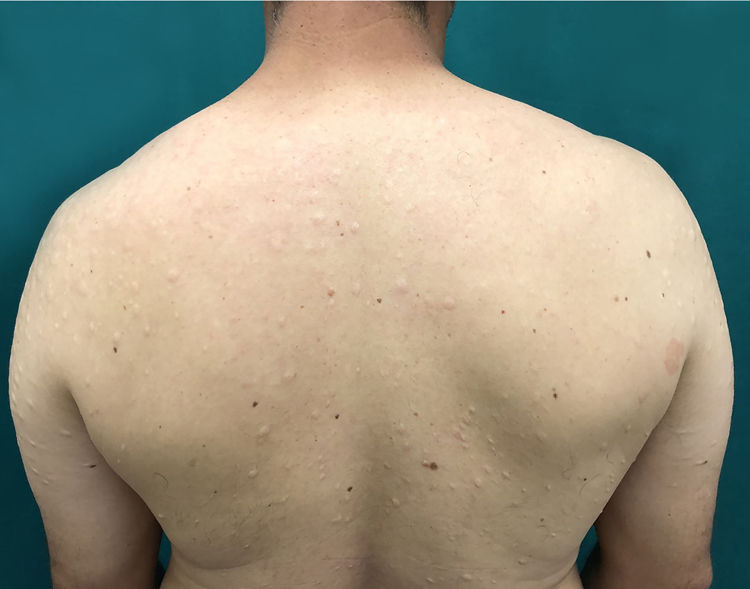
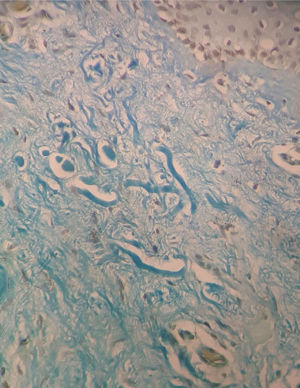
Paciente de 43 anos, sexo masculino, procedente de Taciba, São Paulo, com lesões cutâneas em braços e tronco havia três anos. Previamente epiléptico e história de trombose venosa profunda havia um ano. Fazia uso contínuo de fenobarbital e carbamazepina. No exame dermatológico notavam‐se placas arredondadas, hipocrômicas, com aspecto atrófico e flacidez central, distribuídas por toda região dorsal e braços bilateralmente (figs. 1 e 2). Foi aventada a hipótese de anetodermia e feita biópsia que exibiu fibras colágenas desorganizadas e fibras elásticas rotas em derme superficial e média, além de um infiltrado linfomononuclear perivascular leve superficial em derme (fig. 3). Hemograma, eletrólitos, função hepática e renal eram normais. Feita investigação laboratorial para desordens trombóticas, com presença de três anticorpos antifosfolípides reagentes (anticardiolipina, anticoagulante lúpico e anti‐β2‐glicoproteína‐I), e, portanto, foram preenchidos os critérios diagnósticos de SAAF. Por fim, velocidade de hemossedimentação, proteína C‐reativa e fator reumatoide eram normais e sorologias para HIV, hepatites e VDRL, negativas. O paciente foi encaminhado para o serviço de reumatologia e hematologia, onde permanece em seguimento.
A anetodermia é um transtorno no qual ocorre perda das fibras elásticas na derme papilar ou reticular. Apresenta‐se como pápulas ou placas arredondadas hipopigmentadas com sensação de hérnia do subcutâneo. Sua etiopatogênese permanece incerta e pode ser classificada, conforme as condições desencadeadoras, como primária ou secundária. A anetodermia primária acomete áreas de pele previamente saudáveis; já a anetodermia secundária ocorre em regiões acometidas por patologias prévias, como acne ou varicela. Associação com processos infecciosos, medicamentos e distúrbios autoimunes, entre esses a SAAF, tem sido relatada como causa de anetodermia primária.1
A SAAF é uma trombofilia adquirida, caracterizada pela presença de anticorpos antifosfolípides, desordens trombóticas e/ou perdas fetais recorrentes. Complicações com acidentes cerebrovasculares são frequentes e o envolvimento cutâneo também é comum. As manifestações cutâneas incluem: anetodermia, úlceras necróticas tipo vasculopatia livedoide, úlceras necróticas extensas tipo pioderma gangrenoso, ulcerações periungueais, púrpura necrotizante, gangrenata digital, hemorragias subungueais lineares múltiplas, necrose cutânea superficial disseminada, livedo reticular, livedo racemoso, acrocianose, síndrome dos dedos azuis, púrpura pigmentosa crônica e urticária crônica. Desse modo, a anetodermia pode ser considerada uma manifestação cutânea da SAAF.2
No caso relatado, o paciente apresentava lesões cutâneas compatíveis com anetodermia, que foi confirmada pela biópsia. O histopatológico exibia fibras colágenas desorganizadas e fibras elásticas rotas em derme superficial e média e infiltrado linfomononuclear perivascular leve superficial em derme. Com a história prévia de trombose venosa profunda em membro inferior, foi aventada a possibilidade de SAAF e feita investigação laboratorial, que evidenciou anticorpos antifosfolípides presentes e fechou assim o diagnóstico proposto.
Recentemente, um estudo com pacientes portadores de anetodermia mostrou que de nove pacientes acometidos, nove apresentavam anticorpos antifosfolípides e quatro fechavam os critérios para a síndrome. Além disso, todos apresentavam anormalidades protrombóticas. Assim, um processo isquêmico seguido de degeneração das fibras elásticas foi sugerido como etiopatogenia da anetodermia nesses casos.3
Outras possíveis explicações descritas foram o aumento de gelatinases na pele dos pacientes com anetodermia ou, ainda, a presença de um epítopo comum entre fibras elásticas e fosfolipídios (β2‐glicoproteína1).4
Não há tratamento efetivo para a anetodermia. Embora muitas modalidades já tenham sido usadas – injeção intralesional de corticoide, penicilina G, salicilatos, fenitoína, dapsona e vitamina E –, nenhuma delas foi comprovadamente satisfatória. No paciente descrito, tentou‐se injeção intralesional de corticoide, sem resposta terapêutica.5
Por fim, nosso caso ressalta a importância da investigação clínica de transtornos de coagulação em pacientes com anetodermia, para que se possam prever eventos trombóticos com desfechos infortúnios nesses pacientes.
Suporte financeiroNenhum.
Contribuição dos autoresMariana Piraja Genta: Concepção e planejamento do estudo; elaboração e redação do manuscrito; revisão crítica da literatura.
Marilda Aparecida Milanez Morgado de Abreu: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica do manuscrito.
Gisele Alborghetti Nai: Obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa.
Conflitos de interesseNenhum.
Ao Professor Arno Tempelaars, pela criteriosa revisão do texto.
Como citar este artigo: Genta MP, Abreu MAMM, Nai GA. Anetoderma: an alert for antiphospholipid antibody syndrome. An BrasDermatol. 2020;95:123–5.
Trabalho realizado no Hospital Regional de Presidente Prudente, Presidente Prudente, SP, Brasil.