O câncer de pele é a neoplasia mais comum entre os brasileiros, correspondendo a 31,3% de todos os casos de câncer no Brasil.
ObjetivosAnalisar longitudinalmente a morbimortalidade do câncer de pele e comparar com a latitude e prevalência de cor de pele branca em cada unidade federativa do Brasil.
MétodosEstudo observacional de tipo ecológico, tendo como fonte as bases de dados do Sistema de Informações Hospitalares (SIH) e de Mortalidade (SIM).
ResultadosNo Brasil, as taxas de morbidade hospitalar (×100 mil/hab) aumentaram de 14,88 para 27,69 (p<0,05), quando comparados os anos de 2012 e 2022; já as taxas de mortalidade (×100 mil/hab), ao compararmos os mesmos anos, apresentaram aumento de 0,35 para 0,54 (p <0,05). Além disso, a maioria dos estados apresentou aumento das taxas de morbimortalidade. Com relação à raça/cor, a cor de pele branca obteve os maiores resultados nas taxas de morbimortalidade. No tocante à faixa etária, os indíviduos com mais de 50 anos obtiveram as maiores taxas de morbidade; enquanto pacientes com mais de 80 anos apresentaram as maiores taxas de mortalidade, com 23,29%. Por fim, quanto maior a latitude negativa, maior a taxa de morbimortalidade por câncer de pele.
Limitações do estudoAutodeclaração da cor da pele pelos participantes, que pode não corresponder totalmente aos fototipos. Dados analisados exclusivamente de internações pelo Sistema Único de Saúde (SUS) e de casos graves da doença, pois este estudo se concentrou em hospitalizações e mortalidade, enquanto o tratamento principal do câncer de pele é ambulatorial.
ConclusõesA maioria dos estados brasileiros apresentou taxas de morbimortalidade ascendentes no período; a população de pele branca foi a mais afetada. Além disso, notou‐se correlação negativa com a latitude.
A neoplasia mais frequente entre os brasileiros é o câncer de pele, representando 31,3% de todos os casos de câncer do país. Enquanto isso, o de mama é o segundo mais incidente (10,5%), seguido pela neoplasia de próstata (10,2%), cólon e reto (6,5%), pulmão (4,6%) e estômago (3,1%).1 Qualquer indivíduo pode desenvolver câncer de pele; entretanto, os principais fatores de risco são: cor de pele clara, olhos claros, albinos e história pessoal ou familiar do mesmo tipo de câncer, pacientes em tratamento com imunossupressores, com doenças cutâneas prévias, exposição prolongada e cumulativa ao sol, além da utilização de câmaras de bronzeamento. Além disso, em virtude da exposição solar intensa entre os jovens, a incidência de câncer de pele está se tornando mais frequente em faixas etárias abaixo dos 40 anos. Embora historicamente mais comum em pessoas mais velhas, a tendência está mudando pela exposição precoce ao sol.2,3
O câncer de pele pode ser dividido em câncer de pele melanoma (CPM) e câncer de pele não melanoma (CPNM). Os CPNM são os mais frequentes, representando mais de 176 mil casos por ano no Brasil. Seus principais tipos são o carcinoma basocelular e o espinocelular que, em geral, apresentam taxa de mortalidade mais baixa por seu crescimento lento e pela invasão local. O carcinoma basocelular, responsável por 80% dos casos de CPNM, geralmente apresenta curso menos agressivo em comparação com o espinocelular, que tem crescimento mais rápido e pode se espalhar para outras áreas do corpo. Portanto, quando detectado precocemente, o prognóstico tende a ser favorável.4
Apesar de o câncer de pele ser o mais incidente no país, o CPM é o menos frequente, representando apenas 3% das neoplasias. Contudo, é o mais grave, em decorrência de sua possibilidade de provocar metástase que levam à elevada mortalidade. Na última década, em virtude da introdução de novos medicamentos e detecção precoce das lesões, sucedeu‐se melhora na sobrevida dos pacientes com melanoma. Desse modo, se detectado em sua fase inicial, geralmente apresenta bom prognóstico.5
Assim, o diagnóstico precoce aumenta as chances de sucesso no tratamento, permitindo intervenções menos invasivas e preservando a qualidade de vida do paciente. Nessa perspectiva, é imprescindível que cada paciente reconheça seu próprio padrão de pele, assim como identificar fototipos de risco, objetivando tanto a prevenção primária quanto a secundária.3 Conforme a classificação de Fitzpatrick, indivíduos com fototipos I e II têm maior propensão a desenvolver neoplasia maligna de pele.6–8
O perfil das categorias I e II são pessoas de pele branca, cabelos claros, olhos claros, que queimam facilmente à exposição solar e raramente/nunca se bronzeiam.8 Esses atributos de cada paciente são herdados. A cor da pele, por exemplo, está relacionada com a pigmentação constitutiva da pele, que é herdada geneticamente. Desse modo, a hereditariedade evidencia importante atribuição no desenvolvimento do melanoma.9
No Brasil, a região Sul apresenta prevalência de 75,1% da população branca; na Sudeste a prevalência é de 50,7%.10 Em função disso, destaca‐se que essas regiões apresentam maior incidência de casos de câncer de pele no país. Segundo dados da Sociedade Brasileira de Dermatologia (SBD), em aproximadamente uma década (2008–2017) 33 mil brasileiros morreram em decorrência de neoplasia de pele, e essa taxa de mortalidade foi maior no Sudeste e Sul do país.11
A latitude da localidade também contribui de maneira significante para a incidência de neoplasia de pele. Sabe‐se que países mais próximos à linha equatorial (baixa latitude) apresentam maior incidência solar anual. Assim, têm exposição ultravioleta B (UVB) mais intensa que as demais regiões. Não obstante, sua exposição é contínua, diferentemente da exposição solar que ocorre nas regiões de alta latitude, que apresentam insolação intermitente, sucedendo em fator de risco para o desenvolvimento de câncer de pele.11
Ainda em relação ao entendimento da latitude do Brasil, esperaria‐se que as regiões Nordeste e Centro‐Oeste manifestassem maiores registros de casos de neoplasia de pele.11 No entanto, a diminuição da camada de ozônio estratosférico próximo ao polo sul contribui para a maior quantidade de raios UV nocivos à saúde humana,12 colaborando, por conseguinte, com a maior incidência de câncer de pele tanto no Sul brasileiro quanto na Austrália e Nova Zelândia.13
Considerando‐se que é fundamental a compreensão da epidemiologia dessa neoplasia no Brasil, o objetivo do presente estudo foi analisar longitudinalmente a morbimortalidade do câncer de pele no período de 2012–2022 e comparar com a latitude e prevalência de cor de pele branca em cada unidade federativa do país.
MetodologiaFoi realizado estudo ecológico, de séries temporais, utilizando como base de dados os casos de morbidade hospitalar e mortalidade por câncer de pele no período de 2012 e 2022 e comparados com dados de latitude (capitais) e prevalência de cor de pele branca.
Os registros acerca da morbidade hospitalar e mortalidade por neoplasias de pele (CID C43 e C44) foram analisados e coletados a partir da base de dados do DATASUS do Ministério da Saúde, pelo aplicativo TABNET14 exercendo uso das variáveis no período de 2012 e 2022 nos estados brasileiros.
As taxas de morbidade e mortalidade por câncer de pele foram calculadas pela razão entre a frequência de internações e óbitos e a população estimada para cada ano e estado de residência, resultado que foi multiplicado pela constante 100.000 (habitantes), segundo as fórmulas a seguir:
Taxa de morbidade hospitalar
Taxa de mortalidade
Os dados populacionais tiveram origem nos dados censitários de 2010 e as estimativas intercensitárias para os demais anos, fornecidas pelo Instituto Brasileiro de Geografia e Estatística (IBGE)15 e espelhadas pelo DATASUS.
Foram coletados os dados da distribuição da morbimortalidade por câncer de pele nas variáveis gênero, faixa etária e cor de pele no período total do estudo, de 2012 e 2022, nos estados brasileiros. Dentre os critérios de exclusão, foram consideradas as internações de não residentes em estados brasileiros internados em unidades hospitalares nos estados brasileiros e casos cujos registros apresentaram omissão (dados ignorados ou não disponíveis) nas variáveis selecionadas para o estudo.
As variáveis dependentes do estudo foram a hospitalização e mortalidade por “neoplasia maligna da pele” (C43) e “outras neoplasias malignas da pele” (C44) e unidades federativas brasileiras de residência (Acre, Alagoas, Amapá, Amazonas, Bahia, Ceará, Distrito Federal, Espírito Santo, Goiás, Maranhão, Mato Grosso, Mato Grosso do Sul, Minas Gerais, Pará, Paraíba, Paraná, Pernambuco, Piauí, Rio de Janeiro, Rio Grande do Norte, Rio Grande do Sul, Rondônia, Roraima, Santa Catarina, São Paulo, Sergipe e Tocantins). Como variáveis independentes, foram consideradas a latitude da capital do respectivo estado e a prevalência de cor de pele branca (IBGE).15
Como o estudo proposto foi do tipo ecológico, o banco de dados utilizado como fonte de dados é de domínio e acesso público e não apresenta informações sobre a identidade dos participantes ou qualquer informação pessoal que permita a identificação individual ou coloque em risco o sigilo dos dados. Pelo exposto, e conforme o contido na Resolução do Conselho Nacional de Saúde (CNS) 510/2016 Artigo 1°, parágrafo único incisos II, III e V, este projeto não se enquadra nos termos da Resolução CNS 466/2012 para registro e análise por Comitês de Ética em Pesquisa Envolvendo Seres Humanos.
Os dados foram organizados e armazenados no software Excel e analisados no software Statistical Package for the Social Sciences (SPSS) versão 20.0. (Computer program, Chicago: SPSS Inc; 2009). As variáveis quantitativas foram descritas por meio de medidas de tendência central e dispersão dos dados. As variáveis qualitativas foram descritas por meio de frequência absoluta e percentual. Foi realizada regressão linear para analisar a tendência temporal da morbimortalidade de câncer de pele nos estados brasileiros e correlacionar com a prevalência de cor de pele branca e latitude (capitais brasileiras). O nível de significância estatística adotado foi de 5% (valor de p <0,05).
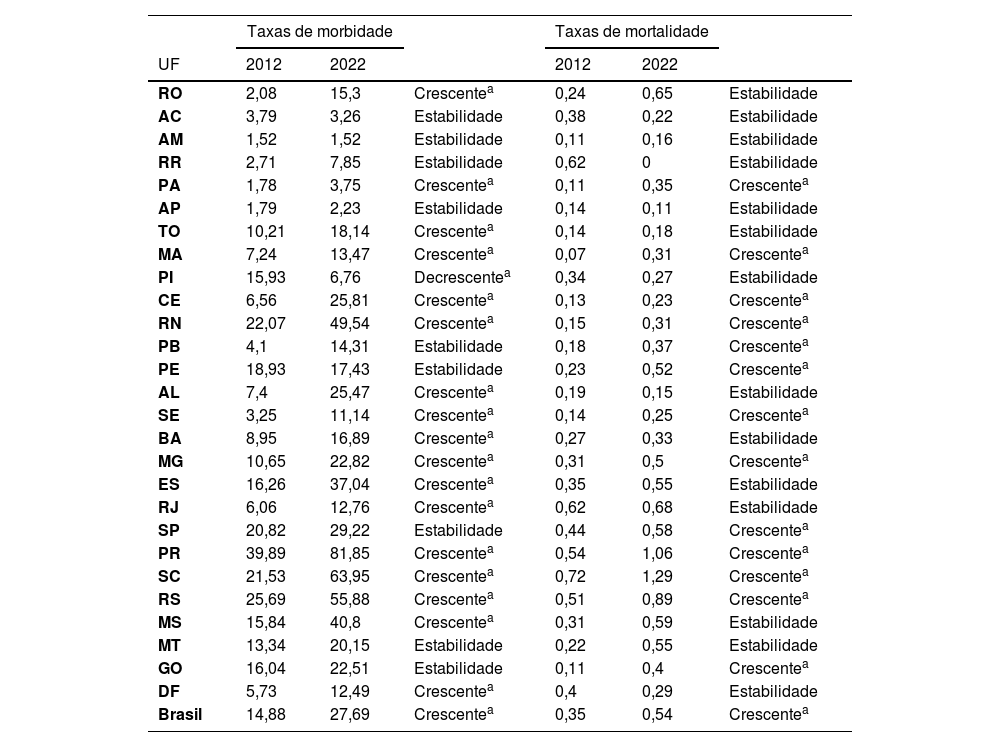
ResultadosSegundo dados do DATASUS, no período de 2012 a 2022 ocorreram 483.228 internações por neoplasias malignas de pele no Brasil. As taxas de morbidade (×100 mil/habitantes) aumentaram de 14,88 para 27,69 (p <0,05), quando comparado os anos de 2012 e 2022. Dentre as unidades federativas que apresentaram aumento em suas taxas estão: Roraima, Pará, Tocantins, Maranhão, Ceará, Rio Grande do Norte, Alagoas, Sergipe, Bahia, Minas Gerais, Espírito Santo, Rio de Janeiro, Paraná, Santa Catarina, Rio Grande do Sul, Mato Grosso do Sul e Distrito Federal. Apenas o estado do Piauí obteve taxa decrescente. Os demais estados mantiveram seus valores estáveis. No que diz respeito às taxas de mortalidade, ao comparar os anos de 2012 e 2022, observa‐se aumento no Brasil de 0,35 para 0,54 (com significância estatística, p <0,05). Entre os estados que registraram incremento em suas taxas, destacam‐se: Pará, Maranhão, Ceará, Rio Grande do Norte, Paraíba, Pernambuco, Sergipe, Minas Gerais, São Paulo, Paraná, Santa Catarina e Goiás. Os demais estados permaneceram com as taxas em estabilidade (tabela 1).
Taxas de internação e mortalidade por neoplasias malignas de pele (×100 mil/hab) segundo a unidade federativa e o ano de ocorrência. Brasil, 2012 e 2022
| Taxas de morbidade | Taxas de mortalidade | |||||
|---|---|---|---|---|---|---|
| UF | 2012 | 2022 | 2012 | 2022 | ||
| RO | 2,08 | 15,3 | Crescentea | 0,24 | 0,65 | Estabilidade |
| AC | 3,79 | 3,26 | Estabilidade | 0,38 | 0,22 | Estabilidade |
| AM | 1,52 | 1,52 | Estabilidade | 0,11 | 0,16 | Estabilidade |
| RR | 2,71 | 7,85 | Estabilidade | 0,62 | 0 | Estabilidade |
| PA | 1,78 | 3,75 | Crescentea | 0,11 | 0,35 | Crescentea |
| AP | 1,79 | 2,23 | Estabilidade | 0,14 | 0,11 | Estabilidade |
| TO | 10,21 | 18,14 | Crescentea | 0,14 | 0,18 | Estabilidade |
| MA | 7,24 | 13,47 | Crescentea | 0,07 | 0,31 | Crescentea |
| PI | 15,93 | 6,76 | Decrescentea | 0,34 | 0,27 | Estabilidade |
| CE | 6,56 | 25,81 | Crescentea | 0,13 | 0,23 | Crescentea |
| RN | 22,07 | 49,54 | Crescentea | 0,15 | 0,31 | Crescentea |
| PB | 4,1 | 14,31 | Estabilidade | 0,18 | 0,37 | Crescentea |
| PE | 18,93 | 17,43 | Estabilidade | 0,23 | 0,52 | Crescentea |
| AL | 7,4 | 25,47 | Crescentea | 0,19 | 0,15 | Estabilidade |
| SE | 3,25 | 11,14 | Crescentea | 0,14 | 0,25 | Crescentea |
| BA | 8,95 | 16,89 | Crescentea | 0,27 | 0,33 | Estabilidade |
| MG | 10,65 | 22,82 | Crescentea | 0,31 | 0,5 | Crescentea |
| ES | 16,26 | 37,04 | Crescentea | 0,35 | 0,55 | Estabilidade |
| RJ | 6,06 | 12,76 | Crescentea | 0,62 | 0,68 | Estabilidade |
| SP | 20,82 | 29,22 | Estabilidade | 0,44 | 0,58 | Crescentea |
| PR | 39,89 | 81,85 | Crescentea | 0,54 | 1,06 | Crescentea |
| SC | 21,53 | 63,95 | Crescentea | 0,72 | 1,29 | Crescentea |
| RS | 25,69 | 55,88 | Crescentea | 0,51 | 0,89 | Crescentea |
| MS | 15,84 | 40,8 | Crescentea | 0,31 | 0,59 | Estabilidade |
| MT | 13,34 | 20,15 | Estabilidade | 0,22 | 0,55 | Estabilidade |
| GO | 16,04 | 22,51 | Estabilidade | 0,11 | 0,4 | Crescentea |
| DF | 5,73 | 12,49 | Crescentea | 0,4 | 0,29 | Estabilidade |
| Brasil | 14,88 | 27,69 | Crescentea | 0,35 | 0,54 | Crescentea |
Fonte: SIH e SIM, adaptados pelo autor.
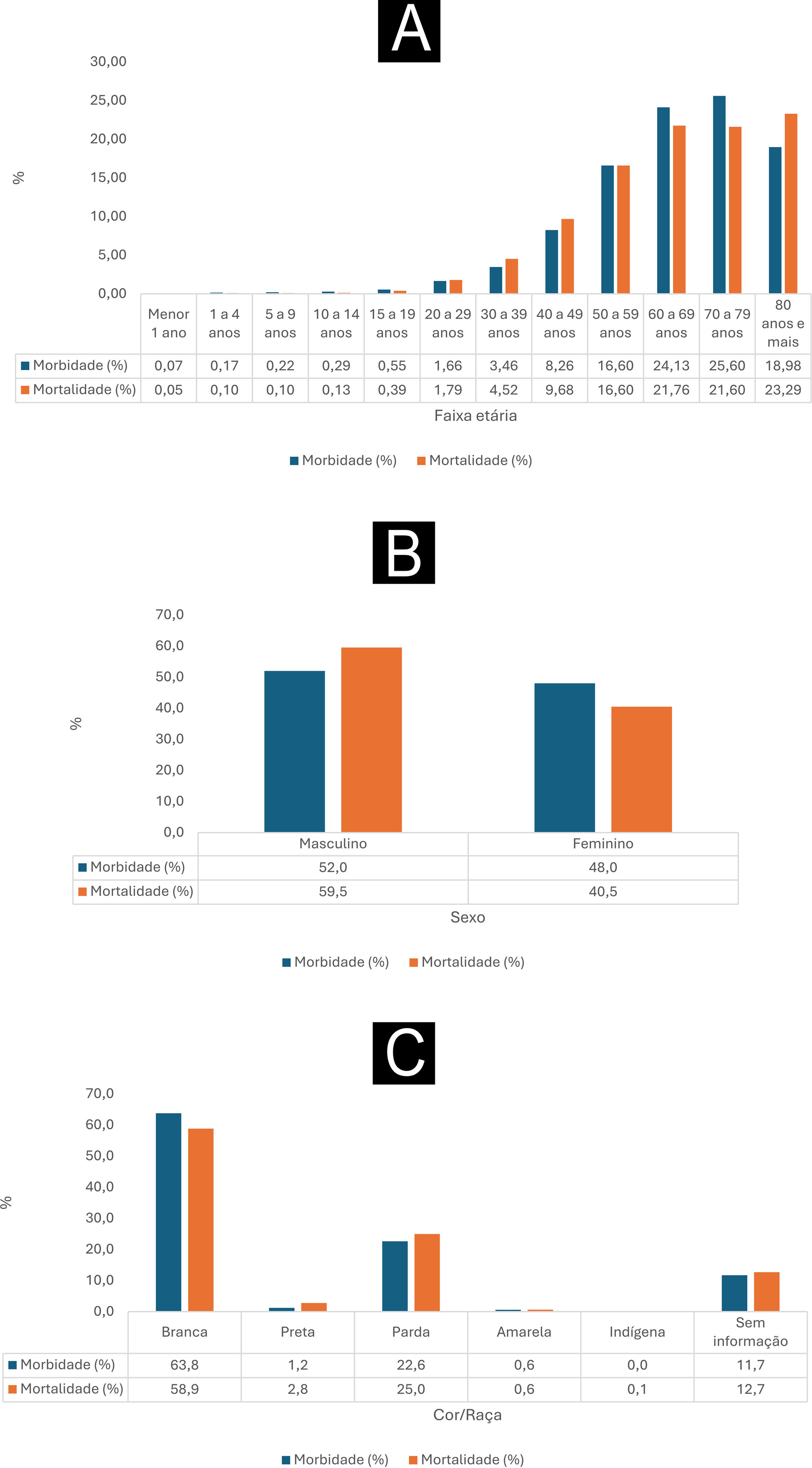
Conforme apresentado na figura 1, entre os anos de 2012 e 2022, observa‐se que as proporções de morbidade e mortalidade relacionadas às neoplasias malignas da pele foram mais elevadas entre indivíduos de cor de pele autorreferida branca. Os percentuais de morbidade atingiram 63,8%, enquanto os de mortalidade foram de 58,9% para essa população específica. Além disso, durante esse período, os homens apresentaram as maiores propoções de morbidade, que atingiram 52%, e as maiores de mortalidade, chegando a 59,5%. Ao analisar as faixas etárias, notou‐se que os grupos de 50 a 59 anos, 60 a 69 anos e 70 a 79 anos foram os mais afetados por neoplasias malignas de pele em termos de morbidade, registrando percentuais de 16,6%, 24,13% e 25,6%, respectivamente. Por outro lado, o grupo com mais de 80 anos apresentou proporções de mortalidade mais altas, com 23,29%, enquanto as de mortalidade para os grupos de 50 a 59 anos, 60 a 69 anos e 70 a 79 anos foram de 16,6%, 21,76% e 21,6%, respectivamente.
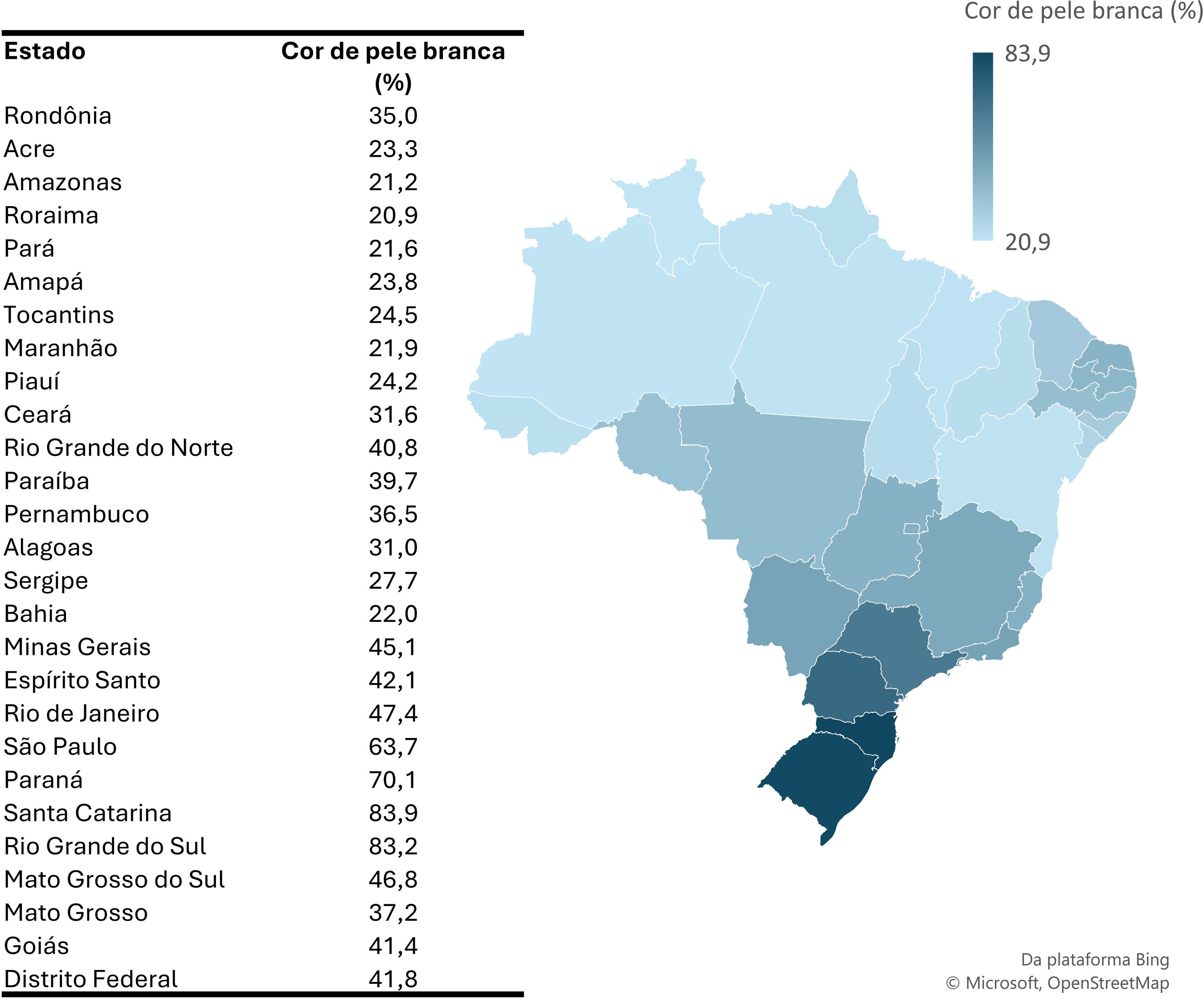
Na figura 2, é possível notar que Santa Catarina teve prevalência maior de indivíduos com cor de pele branca, atingindo 83,9%, enquanto Roraima apresentou proporção menor dessa mesma população, registrando apenas 20,9%.
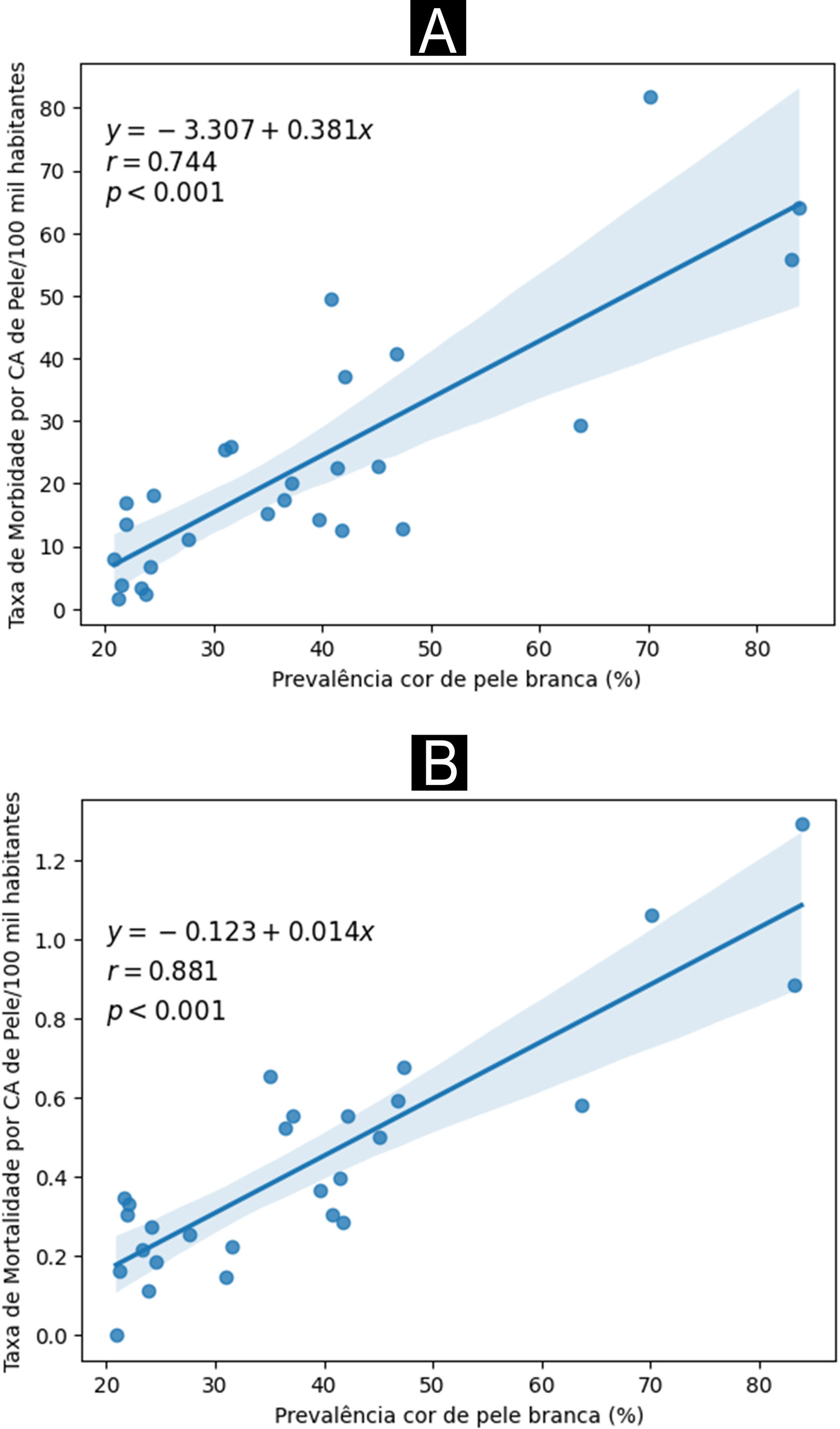
De acordo com a figura 3, foi observada correlação positiva significante entre os estados com prevalência mais elevada da população pertencente à cor de pele autorreferida branca e taxas mais altas de morbidade e mortalidade por câncer de pele (expressas em cada 100 mil habitantes) no ano de 2022.
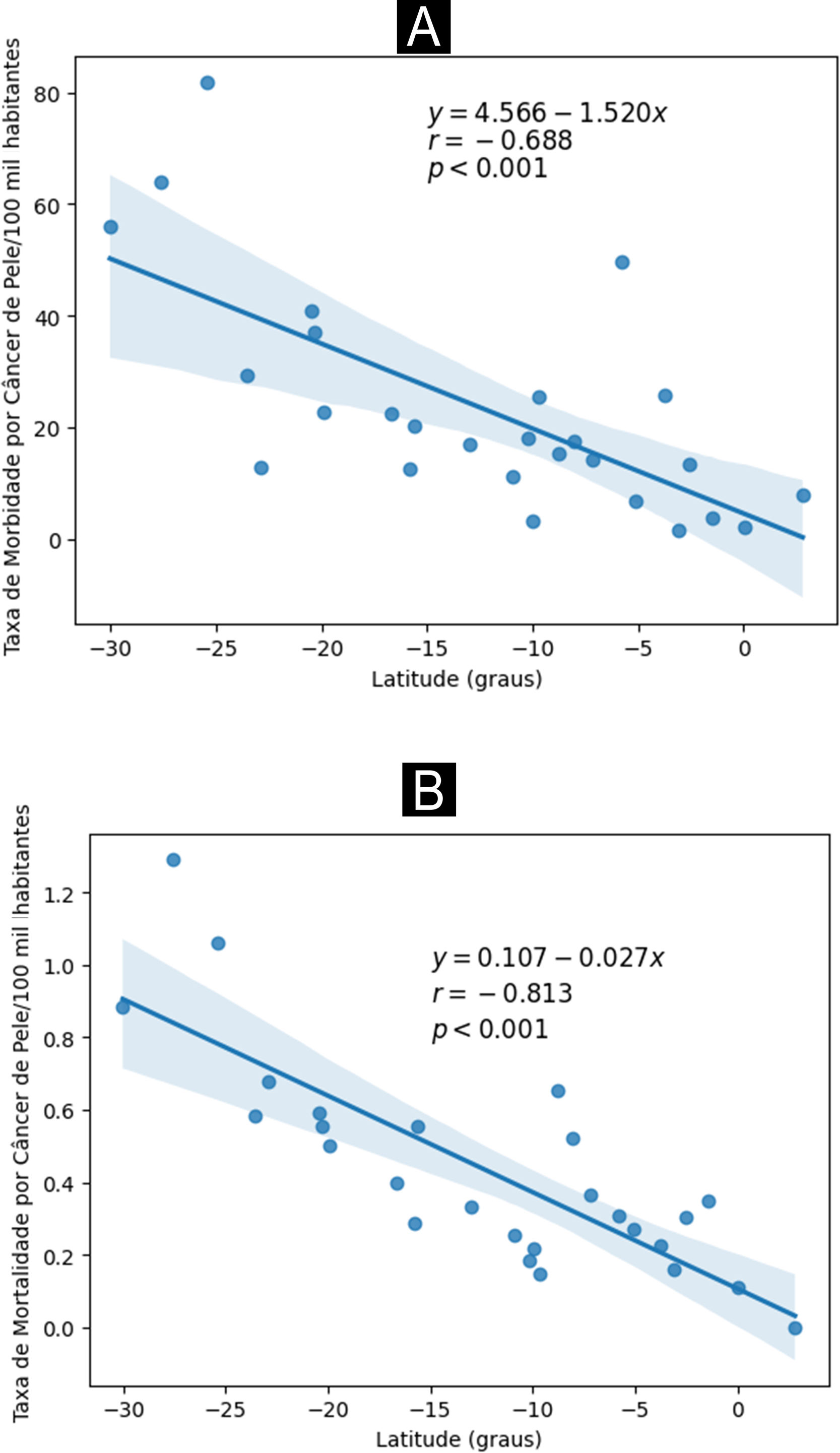
A figura 4 mostra correlação negativa significante entre as capitais dos estados brasileiros de latitudes mais extremas com as maiores taxas de morbimortalidade no ano de 2022.
DiscussãoO panorama geral do câncer de pele no Brasil é nocivo e apresentou aumento do seu acometimento na maior parte das unidades federativas no período de 2012 a 2022, conforme demonstrado em outros estudos.16–20 Em relação às taxas de morbidade, destaca‐se a região Sul, na qual se obteve o aumento mais significante, visto que as três federações nessa região foram as que se sobressaíram na elevação dos casos de câncer de pele no país. A taxa de morbidade do Paraná aumentou de 39,89 para 81,85/100 mil habitantes; Santa Catarina aumentou de 21,53 para 63,95/100 mil habitantes; e o Rio Grande do Sul de 25,69 para 55,88/100 mil habitantes. Essa repercussão que ocorre no Sul do Brasil pode ser justificada pela redução da espessura da camada de ozônio presente na região, bem como pela exposição solar intermitente e intensa, menor cobertura de nuvens, maior longevidade dessa população e mais acesso à saúde, que levam a maior quantidade de diagnósticos.
Conforme o Laboratório de Ozônio do Instituto Nacional de Pesquisas Espaciais, a cada 10% de diminuição da camada de ozônio aumentam 20% das radiações UVB, que estão associadas a mutações no DNA humano e podem desenvolver neoplasias de pele do tipo não melanoma. Além disso, a cada 1% de diminuição dessa camada aumentam 2% dos casos de câncer de pele.21,22 Nessa perspectiva, é importante comentar que os tumores de pele, sobretudo o tipo não melanoma, permanecem sendo tanto a neoplasia mais comum entre os brasileiros quanto a mais incidente entre os habitantes da região Sul do Brasil.23
No que se diz respeito à exposição aos raios UV, um estudo de metanálise demonstrou que a exposição solar descontinuada aumenta em 1,57 vezes a probabilidade de melanoma.24 Outro estudo constatou que a exposição ao sol intermitente aumenta 61% o risco de melanoma cutâneo, ao passo que a exposição solar crônica não aumenta de tal maneira o risco dessa neoplasia.25 Frente a isso, tem‐se o Sul do Brasil como a principal região exposta aos raios solares de maneira intervalada, em virtude de as estações do ano apresentarem invernos mais rigorosos quando comparados com o restante do país e a população se expor ao sol habitualmente apenas durante o verão.
Ainda em relação à região Sul, um estudo que comparou as desigualdades geográficas e sociais ao acesso aos serviços de saúde no Brasil evidenciou que a população residente nas regiões mais desenvolvidas (Sul e Sudeste) demonstraram taxas mais elevadas de utilização de serviços.26 Nesse viés, a população sulista tem mais recursos para rastreio de lesões de pele, e recebem a maior quantidade de diagnósticos apropriados. Além disso, de acordo com Baltes e Smith, as comorbidades se intensificam a partir da quarta década de vida, favorecendo o aparecimento de diversos tipos de neoplasias.27 Sabe‐se que localidades desenvolvidas apresentam mais indivíduos idosos, propiciando o surgimento de câncer de pele.
Tendo em conta que a zona tropical detém a maior incidência solar do planeta, a exposição solar entre os brasileiros é superior quando comparada a de países das zonas temperadas e polares. Considerando o território do Brasil, a insolação total anual é mais acentuada nas regiões Nordeste, Sudeste e Centro‐Oeste.28 Nessa perspectiva, no presente estudo, os estados Espírito Santo, Minas Gerais, Mato Grosso do Sul, Alagoas, Rio Grande do Norte e Ceará também evidenciaram taxas de morbidade crescentes consideráveis, corroborando com o fato de a exposição solar ser predominante para o desenvolvimento de neoplasias de pele.
As unidades federativas que apresentaram estabilidade na taxa de morbidade pertencem, em maioria, à região Norte do país. Ademais, a incidência do câncer de pele nesses estados (Acre, Amazonas, Roraima, Amapá e Pernambuco) é ínfima ao contrastar com os outros estados. Frente a isso, recapitula‐se que a evolução das neoplasias de pele conta com diversos fatores de risco, entre eles a etnia da população.6 De acordo com dados do IBGE, o Norte do Brasil é predominantemente pardo (69,2%), assim como concentra a maior parte da população indígena do país e tem o menor predomínio de população branca do Brasil.11 Desse modo, considerando a classificação de Fitzpatrick, indivíduos que pertencem aos fototipos III, IV e V têm menos predisposição para o desenvolvimento de tumores de pele e histórico familiar de baixo risco para esse tipo de câncer.6
No que se refere às taxas de mortalidade de câncer de pele, a taxa de mortalidade/100 mil habitantes por neoplasia maligna de pele nos estados da região Sul é expressivamente maior do que em qualquer outro estado do Brasil.29 O estudo em questão avaliou dados relacionados a câncer de pele de 2012 a 2022, e os estados de Santa Catarina, Paraná e Rio Grande do Sul permanecem destacando‐se nos falecimentos por essa neoplasia no ano de 2022. Do mesmo modo, São Paulo e Minas Gerais também obtiveram taxas crescentes significantes de mortalidade durante esse período, fundamentando assim, especialmente, a predominância de indivíduos de cor clara nessas regiões (Sul e Sudeste).
A imigração de pessoas da Europa Central foi mais acentuada nas regiões Sul e Sudeste, onde, por razões geográficas, vivenciaram pouca miscigenação racial e assim prevalecem os fototipos de peles mais claras, o que é fator de risco para a evolução de lesões de pele.11
Além disso, uma parcela significante dos imigrantes europeus que se fixaram no Brasil, bem como seus descendentes, trabalharam na atividade agrícola, enfrentando exposição constante à radiação solar. Dessa maneira, indivíduos de pele branca somados à exposição contínua de raios UV constituem o fenótipo principal dos óbitos por neoplasia maligna de pele.30
Entretanto, ainda que a região Sul ganhe mais destaque na mortalidade por câncer de pele, o Brasil apresentou aumento na taxa de mortalidade de 0,35 para 0,54/100 mil habitantes. Segundo o Instituto Nacional de Câncer (INCA), isso se deve à combinação de mais diagnósticos realizados devidamente e ao aumento da expectativa de vida da população, dado que a maioria dos pacientes que vão a óbito são idosos.8
O cenário dos pacientes afetados pelo câncer de pele no Brasil entre 2012 e 2022 foi predominantemente composto por indivíduos do sexo masculino, com taxas de internações de 63,8/100 mil habitantes e taxas de mortalidade de 58,9/100 mil habitantes. De acordo com um estudo conduzido por Ciążyńska et al.,31 observa‐se maior prevalência de câncer de pele entre os homens em comparação com as mulheres. Isso pode ser atribuído, em parte, ao fato de que os homens costumavam ficar mais expostos à luz solar em virtude do trabalho ao ar livre e de atividades esportivas. No entanto, é importante notar que ocorreram mudanças recentes em relação à exposição ao sol recreativo, resultando em aumento específico na exposição à radiação ultravioleta (UVR) em pessoas de ambos os gêneros desde uma idade precoce.31
Além disso, no contexto brasileiro, ocorreram transformações culturais significantes, principalmente a partir da década de 1920, que intensificaram ainda mais as atividades de lazer ao ar livre, resultando em exposição excessiva à UVR, especialmente entre os jovens. Paralelamente, continuamos a observar atividades laborais que envolvem exposição ao sol em todo o território nacional, como é o caso dos trabalhadores rurais e do comércio informal nas ruas dos centros urbanos.32 Uma pesquisa realizada em Pernambuco, que incluiu pescadores, revelou alta prevalência de lesões causadas pela exposição solar.33
Estudos internacionais24,34 corroboram a associação entre a exposição à UVR e o desenvolvimento do melanoma. Uma investigação realizada na França constatou que 83% dos 10.340 casos de melanoma registrados em 2015 foram atribuídos à exposição à UVR.34
Com relação à idade, observa‐se que as taxas de morbidade e mortalidade são mais altas em pessoas com mais de 50 anos, e é particularmente notável taxa de morbidade elevada em pacientes com mais de 80 anos. Isso ocorre em virtude da fotocarcinogênese, que é causada pela exposição solar contínua e cujo efeito cumulativo justifica o aumento do risco de câncer de pele em indivíduos mais idosos. Isso sugere que quanto mais avançada a idade, maior é o risco de desenvolver essa neoplasia.12,35 Além disso, conforme estudo de séries temporais,36 houve aumento da internação de idosos por neoplasias na última década, que também pode ser explicado pelo envelhecimento populacional e pela transição epidemiológica, resultado do declínio da hospitalização por doenças infecciosas e aumento das doenças crônicas não transmissíveis (DCNT).
De acordo com uma análise americana que acompanhou 30 anos de rastreamento de câncer de pele nos Estados Unidos, o diagnóstico de melanoma, o tipo de câncer mais encontrado em trabalhos científicos, por conta da sua maior letalidade,37 duplicava em indivíduos com a idade média de 60 anos ou mais.38 Entretanto, o presente estudo não diferenciou os tipos de neoplasias malignas de pele.
No tocante à cor de pele autorreferida, a prevalência da cor de pele branca foi a que obteve as maiores taxas de morbimortalidade. Assim como já exposto, pessoas com marcadores fenotípicos de suscetibilidade à UVR, como pele clara, sardas, olhos e cabelos claros e incapacidade de se bronzear, apresentam risco aumentado de câncer de pele.39
A frequência de neoplasias malignas da pele é reconhecida como significantemente menor em indivíduos de pele mais escura em comparação com aqueles de pele branca. No entanto, embora a ocorrência seja menor entre os primeiros, muitas vezes está associada a prognósticos desfavoráveis. O termo “indivíduos de pele mais escura” abrange pessoas de origens africanas, asiáticas, nativas americanas, do Oriente Médio e hispânicas. Em geral, esses indivíduos apresentam pigmentação mais pronunciada, especificamente enquadrada nos tipos III e IV de Fitzpatrick.40
Com relação à latitude dos estados brasileiros, observou‐se correlação negativa, ou seja, à medida que a latitude diminui, as taxas de morbimortalidade por neoplasias malignas na pele aumentam. Essa tendência pode ser explicada, em parte, pelo processo de miscigenação que ocorreu nas regiões Sul e Sudeste do Brasil.41 Em contraste, a Austrália, país situado em latitude mais baixa que foi colonizado em grande parte por pessoas de ascendência caucasiana, com cerca de 95% da sua população descendente de europeus ou anglo‐saxões, apresenta a maior incidência de câncer de pele no mundo.41
Outrossim, de acordo com a pesquisa conduzida por Crombie, a conexão entre o melanoma e a latitude pode não ser observada nas regiões extremamente ao norte, visto que tanto a Finlândia quanto a Islândia apresentam taxas de incidência de melanoma mais baixas do que a Noruega e a Suécia, que se encontram imediatamente ao sul. Isso deve sugerir que em toda a Europa existe uma variedade de tons de pele, variando de mais escuros no Sul a mais claros no Norte, o que resulta em diferentes níveis de suscetibilidade à indução de melanoma por exposição aos raios UV. A influência dessa suscetibilidade é suficientemente significante para superar o efeito oposto da redução da intensidade dos raios UV em latitudes mais elevadas, destacando assim os riscos da exposição excessiva ao sol para indivíduos de pele clara.42
Entre as limitações do presente estudo, destaca‐se a caracterização da cor da pele, que é autodeclarada e pode não estar completamente alinhada com os fototipos. Além disso, é necessário abordar o viés de seleção da amostra, uma vez que os dados analisados são exclusivamente de internações pelo Sistema Único de Saúde (SUS). Como o tratamento predominante do câncer de pele é ambulatorial, o estudo se concentrou nas internações e mortalidade, o que reflete os casos mais graves da doença.
Além disso, o delineamento ecológico busca questões importantes a partir de dados secundários coletados. Essas limitações podem ser a subnotificação de dados secundários e as rotas de dados conglomerados. Os dados secundários muitas vezes estão sujeitos a subnotificação ou erros de registro. Isso pode decorrer de várias causas, incluindo práticas inconsistentes de coleta de dados, subnotificação de eventos ou mudanças nas políticas de relatórios ao longo do tempo. Essas limitações podem influenciar a precisão das informações utilizadas na análise.
O estudo ecológico envolve análise de dados em nível de grupo ou conglomerado, em vez de dados individuais. Esse método pode levar a “ecologia de conglomerados” e dificultar a atribuição de resultados a indivíduos dentro dos grupos. Portanto, é importante considerar que as conclusões do estudo são feitas com base em associações observadas em nível de grupo e não podem ser diretamente extrapoladas para níveis individuais. Por esse motivo, é difícil tecer nexos causais a partir de explorações ecológicas.
ConclusãoOs resultados obtidos em relação à morbimortalidade por neoplasia de pele durante o período estudado indicaram aumento na maioria dos estados. Dentre as hipóteses, podem ser descritas: menor espessura na camada de ozônio, menor cobertura de nuvens, envelhecimento populacional, migrações internas e maior acesso ao diagnóstico. Os estados da região Sul apresentaram taxas mais altas, que podem ser explicadas pela predominância de indivíduos de pele clara, genética e exposição ocupacional ao sol. Os estados Espírito Santo, Minas Gerais, Mato Grosso do Sul, Alagoas, Rio Grande do Norte e Ceará demonstraram aumento significante nas taxas de morbidade, ratificando que a insolação total anual mais acentuada expõe suas populações ao risco de desenvolver neoplasias cutâneas. Por outro lado, a estabilidade na morbidade observada em estados da região Norte, como Acre, Amazonas, Roraima, Amapá e Pernambuco, merece destaque, já que constata a influência da etnia da população.
No que diz respeito à morbimortalidade por gênero, observou‐se que a taxa mais elevada foi entre os indivíduos do sexo masculino. Esse destaque pode ser atribuído à maior exposição dos homens em ambientes ao ar livre e atividades esportivas. Sobre a variável de cor de pele autorreferida, os indivíduos de pele branca apresentaram taxas mais altas de morbimortalidade, pela maior predisposição dessa população ao desenvolvimento de neoplasias aparentes. Além disso, a morbidade foi maior entre pessoas com mais de 50 anos, enquanto a maior taxa de mortalidade foi observada entre pessoas com mais de 80 anos. Essa faixa etária é especialmente suscetível à carcinogênese em decorrência da exposição contínua ao sol, cujo efeito cumulativo aumenta o risco de câncer de pele e, ainda, fatores como o envelhecimento populacional e a transição epidemiológica.
Outrossim, observa‐se uma panorama inverso entre a latitude e a morbimortalidade por neoplasias malignas da pele, ou seja, à medida que a latitude aumenta, as taxas de morbimortalidade diminuem. Essa tendência pode ser atribuída, em parte, à influência da imigração europeia nas regiões Sul e Sudeste do país, onde a população majoritária tem cor de pele mais clara.
Este estudo reforça a importância de considerar a exposição solar, faixa etária, gênero, diversidade étnica e genética da população brasileira ao desenvolver estratégias de prevenção e conscientização do câncer de pele. Portanto, políticas de saúde pública devem ser sensíveis a essas nuances, promover a detecção precoce e garantir o acesso a serviços de saúde adequados para combater essa alarmante tendência de aumento do câncer de pele no país.
Suporte financeiroNenhum.
Contribuição dos autoresLucía Alejandra Bolis Castro: Levantamento dos dados; Análise e interpretação dos dados; Redação do artigo; Revisão crítica da literatura; Aprovação da versão final do manuscrito.
Maria Cecília Aires Martins: Levantamento dos dados; Análise e interpretação dos dados; Redação do artigo; Revisão crítica da literatura; Aprovação da versão final do manuscrito.
Kelser de Souza Kock: Concepção e o desenho do estudo; Análise e interpretação dos dados; Análise estatística; Revisão crítica da literatura; Aprovação da versão final do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Castro LAB, Martins MCA, Kock KS. Longitudinal analysis of hospital morbidity and mortality due to skin cancer from 2012 to 2022: comparison with demographic and geographic factors in Brazilian states. An Bras Dermatol. 2025;100. https://doi.org/10.1016/j.abd.2024.05.008
Estudo realizado no Universidade do Sul de Santa Catarina, Tubarão, SC, Brasil.