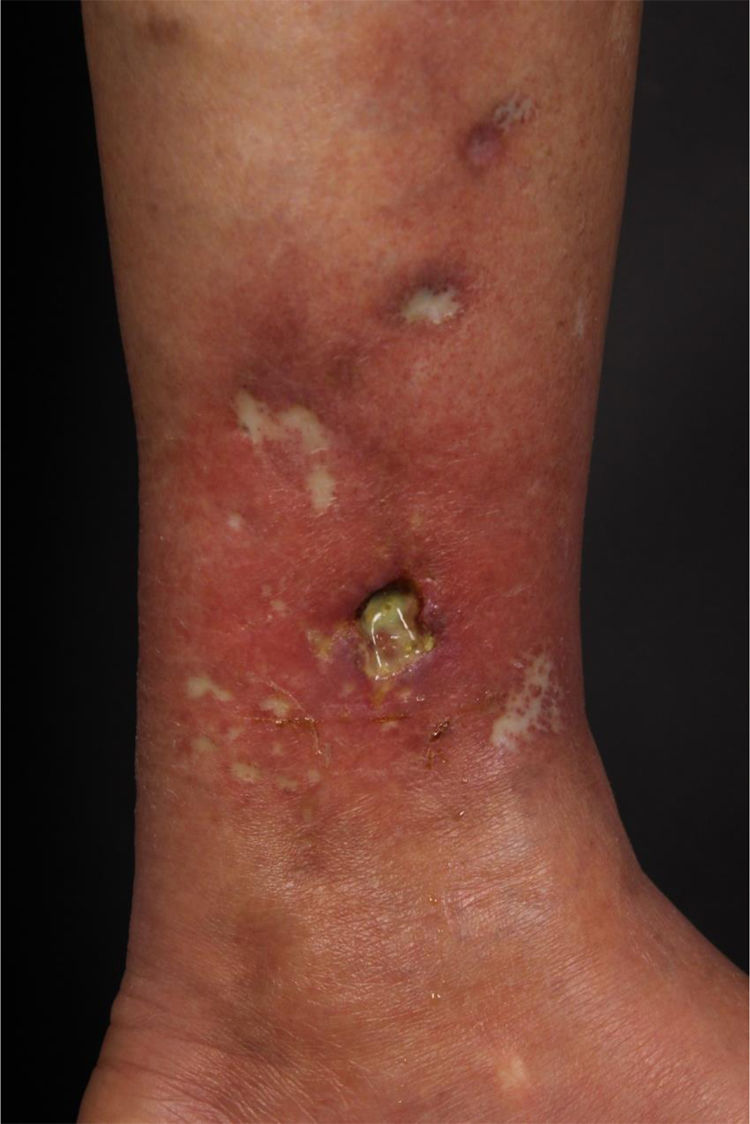
Arterite linfocítica trombofílica é entidade recentemente descrita e se caracteriza histopatologicamente por vasculite linfocitária que afeta as arteríolas da junção dermo‐hipodermica, associada a deposição de fibrina e anel de fibrina luminal. Paciente do sexo feminino, 49 anos, apresentou máculas acrômicas e úlcera bem delimitada na face medial do membro inferior esquerdo. Biópsia mostrou na derme papilar acentuado infiltrado inflamatório com predomínio de linfócitos, e na derme reticular profunda vasos de médio calibre envoltos por infiltrados mononucleares. Na coloração pelo método tricrômico de Masson observou‐se destruição acentuada da camada muscular da parede vascular e um anel de fibrina. Boa resposta clínica foi alcançada com azatioprina. Acreditamos que ulceração pode ser outra apresentação clínica ou representar uma progressão atípica dessa condição.
Arterite linfocítica trombofílica (ALT), ou arterite linfocítica macular, é entidade recentemente descrita. Caracteriza‐se, histopatologicamente, por vasculite linfocitária que afeta arteríolas da junção dermo‐hipodérmica, associada à deposição de fibrina e anel de fibrina luminal.1,2 Descrevemos um caso de ALT com úlceras nos membros inferiores.
Relato do casoPaciente do sexo feminino, 49 anos de idade, previamente hígida, iniciou quadro de máculas eritematosas nos membros inferiores havia 17 meses, e estava em acompanhamento no nosso serviço havia 11 meses. Fora tratada em outro serviço com prednisona 0,5mg/kg/dia por curto período após biópsia de pele, que resultou em aparecimento de úlcera.
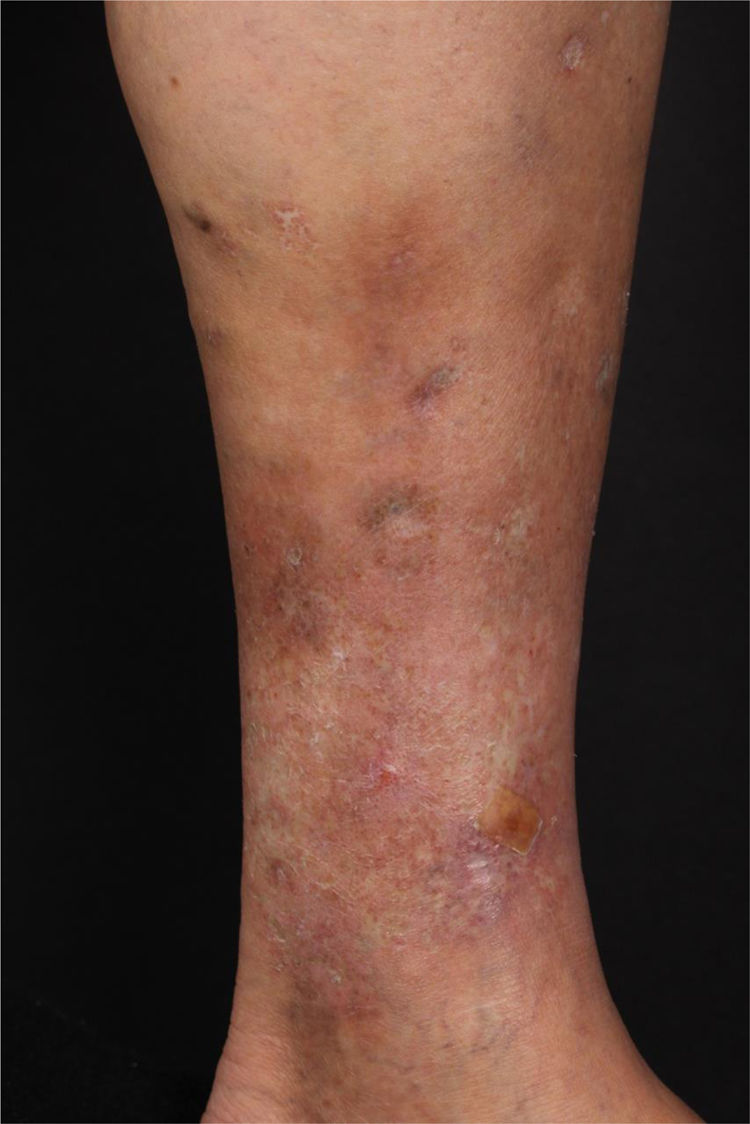
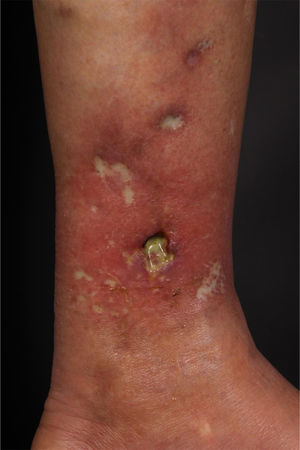
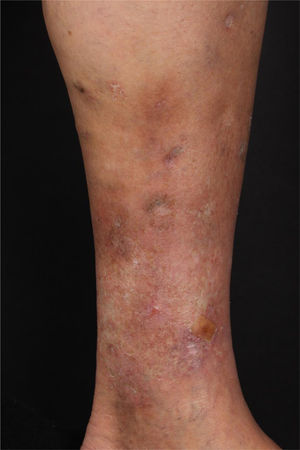
Ao exame, apresentava máculas acrômicas bem delimitadas compatíveis com atrofia branca de Millian e máculas eritematosas, além de úlcera de 1,5cm de diâmetro, com bordas bem delimitadas e eritematosas com fundo fibrinoso, na face medial do membro inferior esquerdo (fig. 1).
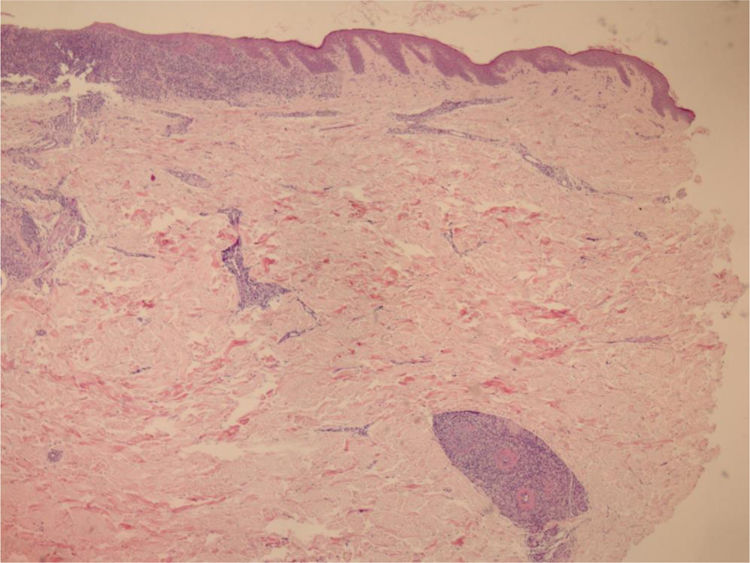
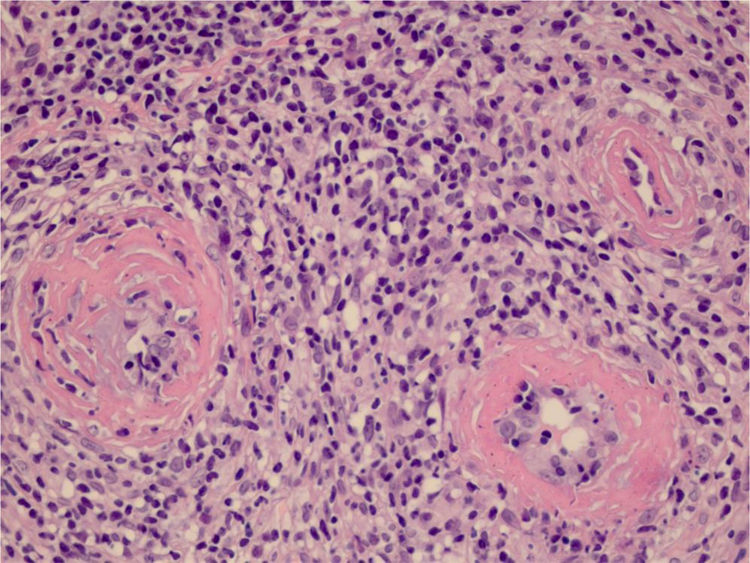
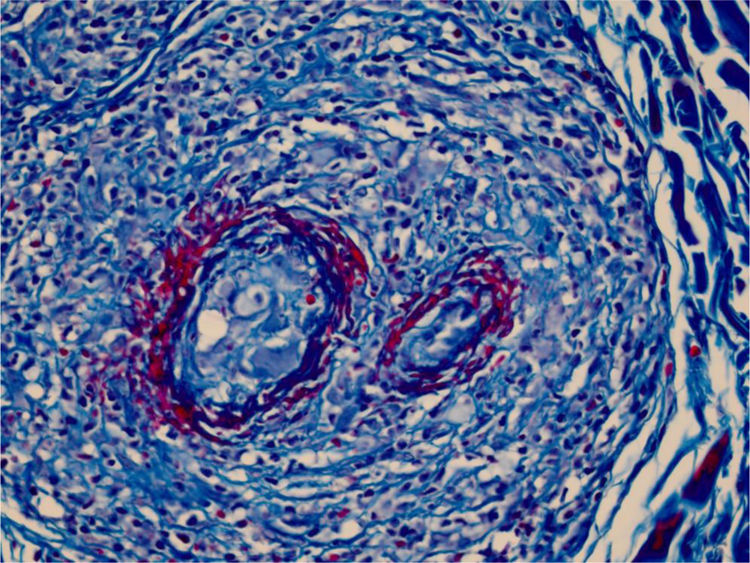
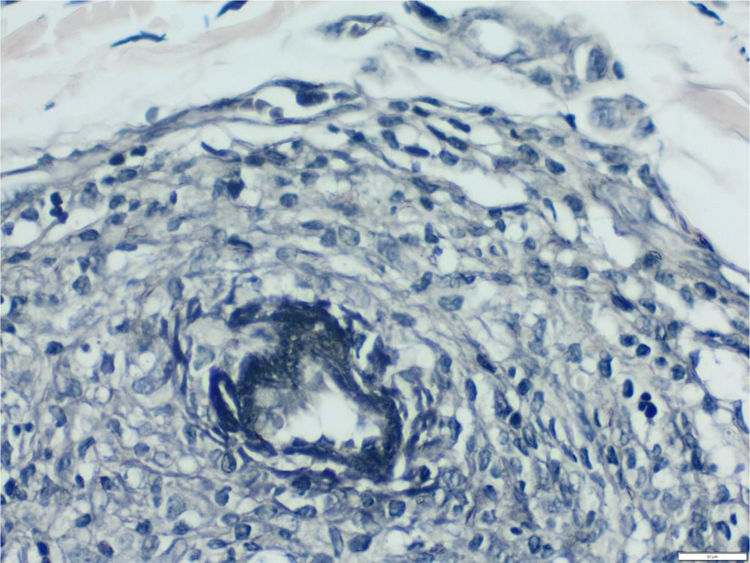
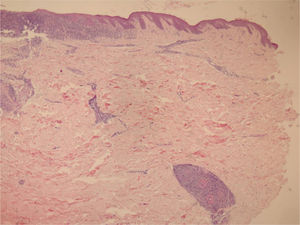
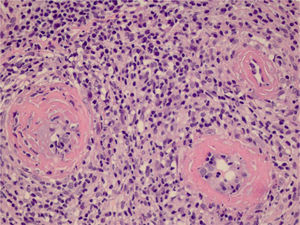
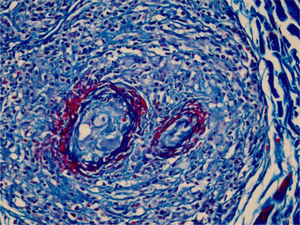
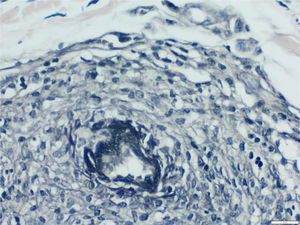
Optamos por não realizar nova biópsia em razão das más condições circulatórias da paciente. A revisão da biópsia inicial mostrou intenso infiltrado inflamatório linfocitário na derme papilar (fig. 2), vasos com infiltrado inflamatório predominantemente linfocitário na derme reticular profunda, e presença de fibrina no lúmen (fig. 3). Pela coloração do tricrômio de Masson, o material amorfo se corou em vermelho, caracterizando aspecto de “anel de fibrina” (fig. 4). O método de Verhoeff mostrou fibras elásticas próximas ao lúmen e entremeando o “anel de fibrina”, caracterizando artérias, com quadro histológico da ALT (fig. 5).
Pela coloração do tricrômio de Masson observa‐se que a destruição da parede vascular e camada muscular foi intensa, pois não se observa fibra muscular lisa corada em vermelho, e no lúmen o material amorfo se corou em vermelho, caracterizando o aspecto de “anel de fibrina” (Tricômico de Massom, 400×).
Pelo método de Verhoeff para fibras elásticas observa‐se que, próximo ao lúmen e entremeando o “anel de fibrina”, são encontradas fibras elásticas, o que sugere que tais vasos se tratam de artérias e caracterizando o quadro histológico da arterite linfocítica trombofílica (Verhoeff, 400×).
Exames laboratoriais como FAN, anti‐DNA, anticorpo anticardiolipina, anticorpos contra antígenos extraíveis nucleares (anti‐ENA), anticorpos anticitoplasma de neutrófilos (ANCA), complemento, crioglobulinas, velocidade de hemossedimentação (VHS), assim como exames gerais e provas de função hepática e renal, resultaram normais. Ultrassom Doppler arterial e venoso revelou insuficiência venosa no membro inferior esquerdo.
Foram administrados três ciclos curtos de prednisona (0,5mg/kg/dia) e iniciado dapsona 50mg/dia, aumentando gradativamente a dose para 150mg/dia. No entanto, a paciente evoluiu com aparecimento espontâneo de úlceras nos membros inferiores. Dapsona foi suspensa e introduzida azatioprina 100mg/dia, além de prednisona 20mg/dia e manutenção de cuidados locais, com fechamento da úlcera e alívio da dor em um mês. Após cinco meses de acompanhamento, surgiram novas lesões; optou‐se por aumento da dose de azatioprina até 250mg, cursando enfim com boa resposta clínica (fig. 6).
DiscussãoA ALT foi primeiramente descrita como arterite macular em 2003, por Fein et al., após relato de três pacientes do sexo feminino com erupção macular hiperpigmentada assintomática, sem associação consistente com anormalidades sorológicas ou doenças autoimunes do tecido conjuntivo.3 Histologicamente, foi caracterizada por uma arterite linfocítica na derme reticular e hipoderme, com oclusão luminal.3
Posteriormente, Lee et al. sugeriram o termo ALT, em razão da heterogeneidade de apresentação clínica com as mesmas alterações histopatológicas. Sua relação com a poliarterite nodosa cutânea (PAN) tem sido debatida desde que a entidade foi descrita, e não há consenso na literatura.2 Ishibashi e Chen descreveram alterações na arterite em pacientes com PAN cutânea como um processo de quatro estágios (agudo, subagudo, reparador e curado). No estágio subagudo, foi descrita uma necrose fibrinoide concêntrica da íntima e infiltrado inflamatório polimórfico composto não apenas por neutrófilos, mas também por linfócitos e histiócitos.4
Classicamente, a ALT está associada a denso infiltrado linfocítico e anel de fibrina luminal.5 Embora não haja consenso na literatura, alguns autores acreditam que a ALT é uma forma latente ou um estágio final da PAN, ou ainda uma entidade distinta.6,7 Em nossa paciente, nenhuma associação com essa condição foi observada até o momento.
Quanto ao quadro clínico, observa‐se, sobretudo em mulheres com mais de 40 anos de idade, máculas hipercrômicas nos membros inferiores e mais raramente nos membros superiores, além de livedo reticular/racemoso ou nódulos, reforçando a semelhança clínica com PAN. A paciente relatada apresenta faixa etária compatível com os casos previamente descritos, com máculas e úlceras, mas sem livedo ou nódulos. Adicionamos o fato de a paciente apresentar também má circulação local.2,3,8,9 A ALT pode cursar com alterações para trombofilia, como aumento de anticorpos antifosfolípides e anticorpo anticardiolipina, aumento de anticorpo antinúcleo, além de elevação de VHS, achados não encontrados no caso descrito.2,8
Em decorrência da escassez de casos na literatura, ainda não há consenso quanto às opções terapêuticas para essa nova entidade. Há relatos de tratamento com prednisona isoladamente ou em associação com ciclofosfamida, atovaquona, pentoxifilina, aspirina, doxiciclina, dapsona ou luz ultravioleta B de banda estreita (NBUVB), além de relatos de melhora das lesões sem tratamento.1,5,9
Após revisão da literatura, encontramos dois relatos de ALT apresentando ulcerações nos membros inferiores histopatologicamente compatíveis com o diagnóstico.9,10 Lhamas‐Velasco et al. descreveram um caso de mulher de 25 anos de idade sem estigmas de insuficiência venosa que iniciou uma úlcera não traumática nos membros inferiores, com biópsia compatível com ALT, que progrediu com melhora clínica após 42 meses de tratamento com pentoxifilina e prednisona.10 Os autores acreditam que a úlcera foi causada por dano isquêmico secundário à presença de lesão vascular linfocítica crônica, associada a condições locais como má circulação sanguínea colateral ou aumento da pressão venosa.10
Em nosso caso, a biópsia foi realizada em lesão maculosa evoluindo com úlcera após o procedimento, e o ultrassom Doppler evidenciou alterações de insuficiência venosa, o que poderia indicar lesão ulcerosa secundária a estase, mas também podemos especular que tenha sido evolução atípica da arterite, por ser dolorosa e por ter cicatrizado com terapia imunossupressora, além de a insuficiência venosa já ter sido implicada na literatura como possível fator etiopatogênico da ALT.10 Clinicamente, também é possível a diferenciação com PAN cutânea, em que as lesões ulceradas dolorosas são mais características e a resolução depende de tratamento imunossupressor agressivo. Neste caso, a diferenciação foi histopatológica, mas não podemos descartar a relação entre as duas condições, já referidas anteriormente como possivelmente associadas.
Descrevemos um caso raro de mulher caucasiana de meia‐idade que apresentou ulcerações dolorosas, o que pode ser outra apresentação clínica da ALT ou representar progressão atípica dessa condição. Além disso, essa condição geralmente tem curso indolente com resposta variável ao tratamento, às vezes melhorando sem nenhum tratamento, diferentemente da paciente relatada, que só respondeu após um curso de vários meses de azatioprina 250mg/dia.
Suporte financeiroNenhum.
Contribuição dos autoresJessica Shen Tsy Wu Kim: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; revisão crítica da literatura; revisão crítica do manuscrito.
Valeria Romero Godofredo: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; revisão crítica da literatura; revisão crítica do manuscrito.
Milvia Maria Simões e Silva Enokihara: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; revisão crítica da literatura; revisão crítica do manuscrito.
Mônica Ribeiro de Azevedo Vasconcellos: Aprovação da versão final do manuscrito; concepção e planejamento do estudo; elaboração e redação do manuscrito; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; revisão crítica do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Kim JSTW, Godofredo VR, Enokihara MMSS, Vasconcellos MRA. Lymphocytic thrombophilic arteritis with lower‐limb ulcers. An Bras Dermatol. 2021;96:315–8.
Trabalho realizado no Departamento de Dermatologia, Universidade Federal de São Paulo, São Paulo, SP, Brasil.