A avaliação dermatoscópica na leishmaniose tegumentar americana (LTA) e na esporotricose (ES) pode melhorar a precisão do diagnóstico e auxiliar no acompanhamento clínico.
ObjetivosDescrever os achados dermatoscópicos e os padrões das lesões cutâneas de pacientes com LTA e ES acompanhados no Laboratório de Pesquisa Clínica e Vigilância em Leishmaniose (LaPClinVigiLeish), do Instituto Nacional de Moléstias Infecciosas (INI) Evandro Chagas, Fundação Oswaldo Cruz, Rio de Janeiro, Brasil.
MétodosForam incluídos pacientes com diagnóstico de LTA ou ES, atendidos no INI/Fiocruz, entre 2019–2021. Todos os pacientes realizaram três exames dermatoscópicos (DermLite DL4): antes do tratamento (T0), durante o tratamento (T1) e após a cicatrização (T2). Foram avaliadas até três lesões por paciente.
ResultadosForam estudados 47 pacientes com LTA (74 lesões) e 19 pacientes com ES (24 lesões). Foram descritas estruturas dermatoscópicas como: rosetas, linhas brancas, pontos brancos, áreas marrons focais sem estrutura, linhas e pontos marrons, círculo perilesional branco, círculo hipercrômico perilesional, micro‐ulcerações e padrão arco‐íris. Foram criados padrões específicos; em LTA: LTA‐T0 “padrão de escamas amarelas centrais com círculo branco perilesional”, LTA‐T1 “padrão difuso de área branca sem estrutura” e LTA‐T2 “padrão de áreas focais sem estrutura brancas e marrons”. Em ES: em ES‐T0,“padrão de pústula com eritema”, em ES‐T1 “padrão de áreas brancas focais sem estrutura com eritema” e ES‐T2, “padrão linear branco”.
Limitações do estudoEste estudo não correlaciona as apresentações dermatoscópicas com o tempo de evolução da doença no primeiro atendimento.
ConclusõesO reconhecimento dos padrões dermatoscópicos de LTA e ES pode ser uma ferramenta útil no diagnóstico diferencial e monitoramento da evolução.
A leishmaniose tegumentar americana (LTA) é uma doença infecciosa, não contagiosa, causada por diferentes espécies de protozoários do gênero Leishmania, que afeta a pele e/ou membranas mucosas em pacientes das Américas.1 A leishmaniose cutânea (LC) é a manifestação clínica mais frequente. Geralmente aparece como uma pápula que evolui para úlcera ou placas verrucosas.2 O diagnóstico é confirmado pela observação do parasita.3 A esporotricose (ES) é uma infecção subaguda ou crônica causada por um fungo dimórfico: Sporothrix schenckii sensu lato, um complexo que compreende várias espécies. É uma doença polimórfica da pele e do tecido subcutâneo,4 que é endêmica no estado do Rio de Janeiro (RJ), Brasil, onde predomina a espécie Sporothrix brasiliensis, correlacionada com apresentações clínicas atípicas da doença.5 O método referência para o diagnóstico da ES é o isolamento e identificação do Sporothrix sp.6 No RJ, o principal diagnóstico diferencial clínico de LC é a ES, particularmente nas formas cutâneas fixas ulceradas ou verrucosas.7 A dermatoscopia é uma técnica não invasiva para examinar a pele in vivo, que adiciona informações que não podem ser observadas a olho nu.8 A dermatoscopia pode ser uma ferramenta útil em áreas onde coexistem diferentes doenças com apresentação clínica semelhante, como LC e ES no estado do RJ. Estudos sobre a dermatoscopia da LC são raros e em relação à doença no velho mundo, e este trabalho traz uma nova e diferente perspectiva da dermatoscopia na LTA. Em relação à ES, as publicações sobre dermatoscopia limitaram‐se a relatos de casos. O presente estudo visa o reconhecimento de padrões dermatoscópicos relacionados a apresentações dermatológicas específicas de LC e ES (ulcerada, ulcerativa‐vegetativa, verrucosa, gomosa, etc.), em diferentes momentos do seguimento dos pacientes.
MétodosForam avaliadas 74 lesões de LC (47 pacientes) e 24 lesões de ES (19 pacientes) no Laboratório de Pesquisa Clínica e Vigilância em Leishmaniose (LaPClinVigiLeish), Instituto Nacional de Infectologia Evandro Chagas (INI), RJ, Brasil. As biópsias de pele foram realizadas com punch de 6mm de diâmetro na borda das lesões, e o diagnóstico foi confirmado no material biopsiado pela observação do parasita ou fungo, utilizando pelo menos um dos seguintes métodos: raspado da pele ou imprint, exame histopatológico/imunohistoquímico, cultura, exames moleculares (Reação em cadeia da polimerase – PCR, do inglês polymerase chain reaction) ou meio de cultura (ágar Sabouraud com cloranfenicol ou ágar micobiótico). Foi utilizado o dermatoscópio Dermlite DL4 com aumento de 10 vezes e a luz polarizada foi escolhida para melhor análise das estruturas vasculares. Foram obtidas fotografias clínicas e dermatoscópicas em três momentos do seguimento: antes do início do tratamento (T0), após 30 dias do início do tratamento (T1) e após a cicatrização (T2). A análise estatística foi realizada com o software SPSS versão 16.0 (IBM Corp, Armonk, NY, EUA) comparando as características dermatoscópicas de ambas as doenças através do teste qui‐quadrado de Pearson ou teste Exato de Fisher. Também foi realizado um estudo descritivo dos diferentes padrões globais para cada doença.
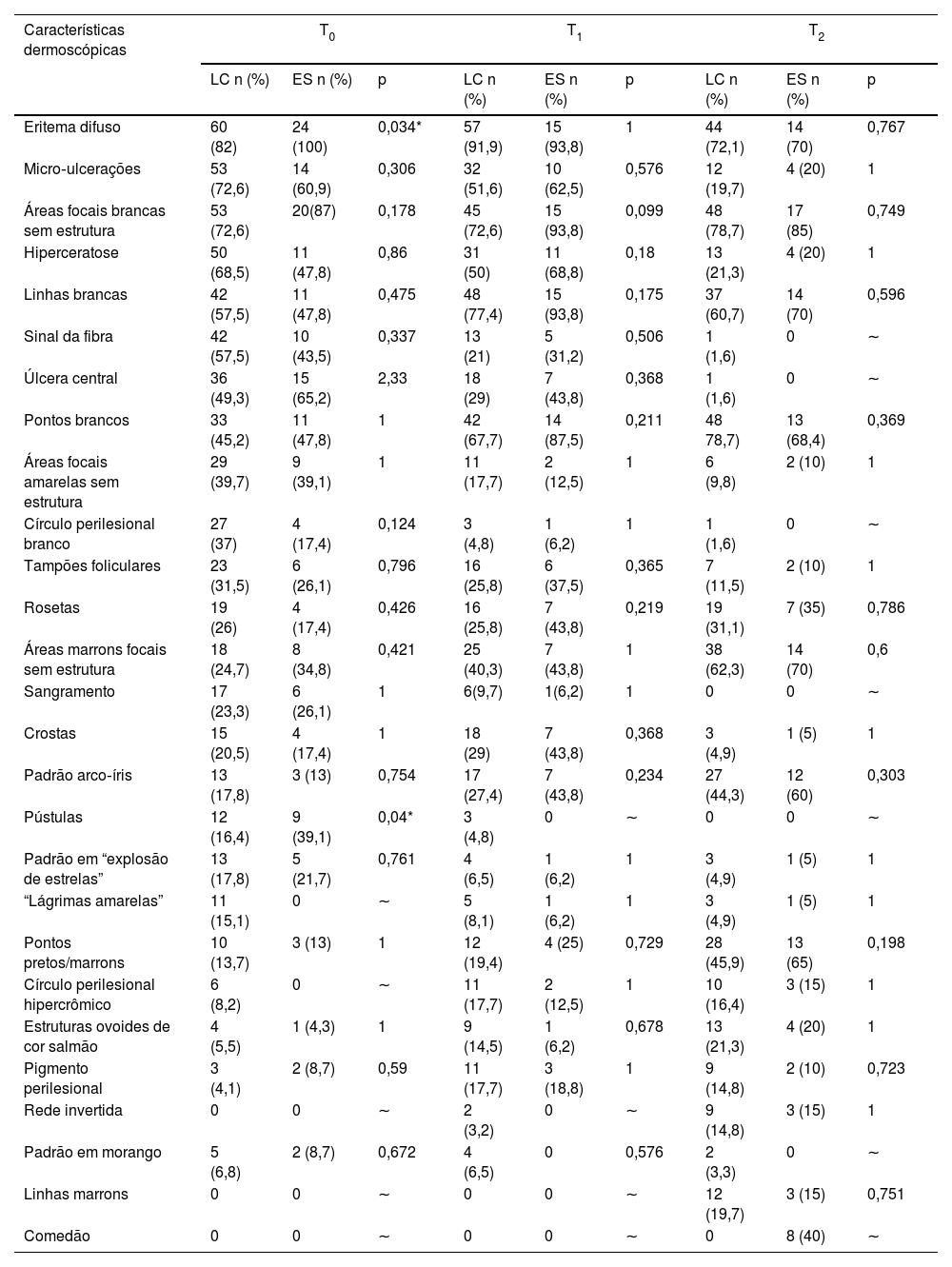
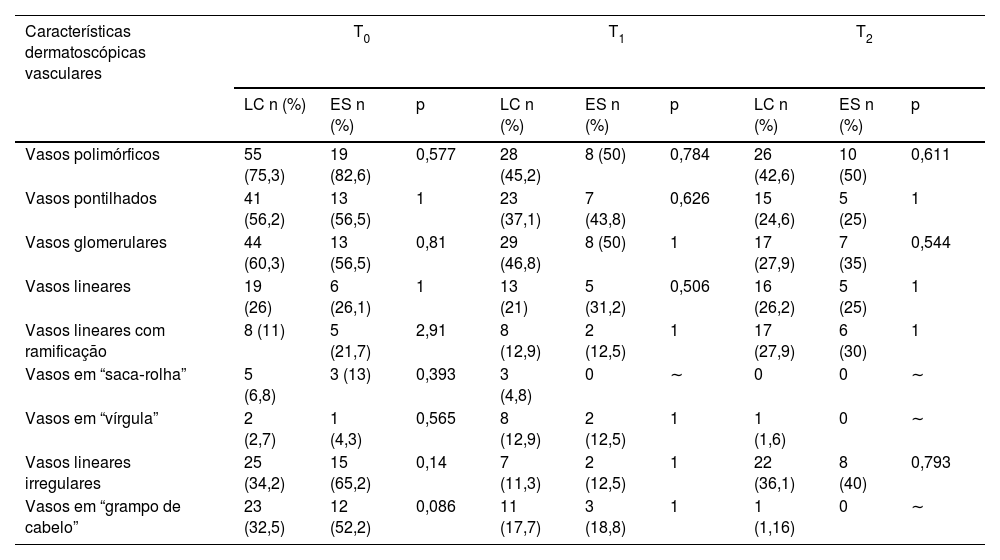
ResultadosOs resultados do estudo dermatoscópico são apresentados na tabela 1. Na LC‐T0, os achados dermatoscópicos mais frequentes foram eritema difuso (82%); micro‐ulcerações (73%); áreas brancas focais sem estrutura (73%); hiperceratose (68%), linhas brancas (58%), sinal da fibra (58%), úlcera central (49%), pontos brancos (45%), áreas focais amarelas sem estrutura (40%), círculo branco perilesional (37%), tampões foliculares (32%) e rosetas (26%). Na LC‐T1, os achados mais representativos foram: eritema difuso (92%); linhas brancas (77%); áreas brancas focais sem estrutura (72%); pontos brancos (68%); micro‐ulcerações (52%) e hiperceratose (50%). Na LC‐T2 houve predominância de achados brancos relacionados ao processo de cicatrização, como: pontos brancos (79%); áreas brancas focais sem estrutura (79%); e linhas brancas (61%), juntamente com estruturas dermatoscópicas inéditas relacionadas à discromia do processo de cicatrização da LC como: áreas focais marrons sem estrutura (62%) e pontos pretos/marrons (65%). Na LC‐T2 também houve predominância do padrão em arco‐íris (44%). Diferentes padrões vasculares foram observados em todas as fases da LC (tabela 2): na LC‐T0, o padrão predominante foi de vasos polimórficos (75%), seguido de vasos glomerulares (60%) e pontilhados (56%). Na LC‐T1 predominaram vasos glomerulares (47%), seguidos de vasos polimórficos (45%) e pontilhados (37%). Na LC‐T2 houve predominância de vasos polimórficos (43%), seguidos de vasos lineares irregulares (36%), vasos pontilhados (25%), vasos lineares com ramificação (28%) e vasos glomerulares (28%).
Comparação das características dermatoscópicas das lesões de leishmaniose cutânea (LC) e de esporotricose (ES). Instituto Nacional de Infectologia Evandro Chagas, Fundação Oswaldo Cruz, Rio de Janeiro (RJ) Brasil
| Características dermoscópicas | T0 | T1 | T2 | ||||||
|---|---|---|---|---|---|---|---|---|---|
| LC n (%) | ES n (%) | p | LC n (%) | ES n (%) | p | LC n (%) | ES n (%) | p | |
| Eritema difuso | 60 (82) | 24 (100) | 0,034* | 57 (91,9) | 15 (93,8) | 1 | 44 (72,1) | 14 (70) | 0,767 |
| Micro‐ulcerações | 53 (72,6) | 14 (60,9) | 0,306 | 32 (51,6) | 10 (62,5) | 0,576 | 12 (19,7) | 4 (20) | 1 |
| Áreas focais brancas sem estrutura | 53 (72,6) | 20(87) | 0,178 | 45 (72,6) | 15 (93,8) | 0,099 | 48 (78,7) | 17 (85) | 0,749 |
| Hiperceratose | 50 (68,5) | 11 (47,8) | 0,86 | 31 (50) | 11 (68,8) | 0,18 | 13 (21,3) | 4 (20) | 1 |
| Linhas brancas | 42 (57,5) | 11 (47,8) | 0,475 | 48 (77,4) | 15 (93,8) | 0,175 | 37 (60,7) | 14 (70) | 0,596 |
| Sinal da fibra | 42 (57,5) | 10 (43,5) | 0,337 | 13 (21) | 5 (31,2) | 0,506 | 1 (1,6) | 0 | ∼ |
| Úlcera central | 36 (49,3) | 15 (65,2) | 2,33 | 18 (29) | 7 (43,8) | 0,368 | 1 (1,6) | 0 | ∼ |
| Pontos brancos | 33 (45,2) | 11 (47,8) | 1 | 42 (67,7) | 14 (87,5) | 0,211 | 48 78,7) | 13 (68,4) | 0,369 |
| Áreas focais amarelas sem estrutura | 29 (39,7) | 9 (39,1) | 1 | 11 (17,7) | 2 (12,5) | 1 | 6 (9,8) | 2 (10) | 1 |
| Círculo perilesional branco | 27 (37) | 4 (17,4) | 0,124 | 3 (4,8) | 1 (6,2) | 1 | 1 (1,6) | 0 | ∼ |
| Tampões foliculares | 23 (31,5) | 6 (26,1) | 0,796 | 16 (25,8) | 6 (37,5) | 0,365 | 7 (11,5) | 2 (10) | 1 |
| Rosetas | 19 (26) | 4 (17,4) | 0,426 | 16 (25,8) | 7 (43,8) | 0,219 | 19 (31,1) | 7 (35) | 0,786 |
| Áreas marrons focais sem estrutura | 18 (24,7) | 8 (34,8) | 0,421 | 25 (40,3) | 7 (43,8) | 1 | 38 (62,3) | 14 (70) | 0,6 |
| Sangramento | 17 (23,3) | 6 (26,1) | 1 | 6(9,7) | 1(6,2) | 1 | 0 | 0 | ∼ |
| Crostas | 15 (20,5) | 4 (17,4) | 1 | 18 (29) | 7 (43,8) | 0,368 | 3 (4,9) | 1 (5) | 1 |
| Padrão arco‐íris | 13 (17,8) | 3 (13) | 0,754 | 17 (27,4) | 7 (43,8) | 0,234 | 27 (44,3) | 12 (60) | 0,303 |
| Pústulas | 12 (16,4) | 9 (39,1) | 0,04* | 3 (4,8) | 0 | ∼ | 0 | 0 | ∼ |
| Padrão em “explosão de estrelas” | 13 (17,8) | 5 (21,7) | 0,761 | 4 (6,5) | 1 (6,2) | 1 | 3 (4,9) | 1 (5) | 1 |
| “Lágrimas amarelas” | 11 (15,1) | 0 | ∼ | 5 (8,1) | 1 (6,2) | 1 | 3 (4,9) | 1 (5) | 1 |
| Pontos pretos/marrons | 10 (13,7) | 3 (13) | 1 | 12 (19,4) | 4 (25) | 0,729 | 28 (45,9) | 13 (65) | 0,198 |
| Círculo perilesional hipercrômico | 6 (8,2) | 0 | ∼ | 11 (17,7) | 2 (12,5) | 1 | 10 (16,4) | 3 (15) | 1 |
| Estruturas ovoides de cor salmão | 4 (5,5) | 1 (4,3) | 1 | 9 (14,5) | 1 (6,2) | 0,678 | 13 (21,3) | 4 (20) | 1 |
| Pigmento perilesional | 3 (4,1) | 2 (8,7) | 0,59 | 11 (17,7) | 3 (18,8) | 1 | 9 (14,8) | 2 (10) | 0,723 |
| Rede invertida | 0 | 0 | ∼ | 2 (3,2) | 0 | ∼ | 9 (14,8) | 3 (15) | 1 |
| Padrão em morango | 5 (6,8) | 2 (8,7) | 0,672 | 4 (6,5) | 0 | 0,576 | 2 (3,3) | 0 | ∼ |
| Linhas marrons | 0 | 0 | ∼ | 0 | 0 | ∼ | 12 (19,7) | 3 (15) | 0,751 |
| Comedão | 0 | 0 | ∼ | 0 | 0 | ∼ | 0 | 8 (40) | ∼ |
T0, Antes do início do tratamento; T1, Trinta dias após o início do tratamento; T2, Após cicatrização; LC, Leishmaniose Cutânea; ES, Esporotricose; p, p‐valor.
Comparação das características dermatoscópicas vasculares das lesões de leishmaniose cutânea (LC) e de esporotricose (ES). Instituto Nacional de Infectologia Evandro Chagas, Fundação Oswaldo Cruz, Rio de Janeiro, Brasil
| Características dermatoscópicas vasculares | T0 | T1 | T2 | ||||||
|---|---|---|---|---|---|---|---|---|---|
| LC n (%) | ES n (%) | p | LC n (%) | ES n (%) | p | LC n (%) | ES n (%) | p | |
| Vasos polimórficos | 55 (75,3) | 19 (82,6) | 0,577 | 28 (45,2) | 8 (50) | 0,784 | 26 (42,6) | 10 (50) | 0,611 |
| Vasos pontilhados | 41 (56,2) | 13 (56,5) | 1 | 23 (37,1) | 7 (43,8) | 0,626 | 15 (24,6) | 5 (25) | 1 |
| Vasos glomerulares | 44 (60,3) | 13 (56,5) | 0,81 | 29 (46,8) | 8 (50) | 1 | 17 (27,9) | 7 (35) | 0,544 |
| Vasos lineares | 19 (26) | 6 (26,1) | 1 | 13 (21) | 5 (31,2) | 0,506 | 16 (26,2) | 5 (25) | 1 |
| Vasos lineares com ramificação | 8 (11) | 5 (21,7) | 2,91 | 8 (12,9) | 2 (12,5) | 1 | 17 (27,9) | 6 (30) | 1 |
| Vasos em “saca‐rolha” | 5 (6,8) | 3 (13) | 0,393 | 3 (4,8) | 0 | ∼ | 0 | 0 | ∼ |
| Vasos em “vírgula” | 2 (2,7) | 1 (4,3) | 0,565 | 8 (12,9) | 2 (12,5) | 1 | 1 (1,6) | 0 | ∼ |
| Vasos lineares irregulares | 25 (34,2) | 15 (65,2) | 0,14 | 7 (11,3) | 2 (12,5) | 1 | 22 (36,1) | 8 (40) | 0,793 |
| Vasos em “grampo de cabelo” | 23 (32,5) | 12 (52,2) | 0,086 | 11 (17,7) | 3 (18,8) | 1 | 1 (1,16) | 0 | ∼ |
T0, Antes do início do tratamento; T1, Trinta dias após o início do tratamento; T2, Após cicatrização; LC, Leishmaniose Cutânea; ES, Esporotricose; p, p‐valor.
Os principais achados dermatoscópicos na ES‐T0 foram eritema difuso (100%), áreas brancas focais sem estrutura (87%), micro‐ulcerações (61%), úlcera central (65%), hiperceratose (48%), sinal da fibra (44%), pústula (39%), áreas focais amarelas sem estrutura (39%) e círculo branco perilesional (17%). Na ES‐T1 os seguintes achados dermatoscópicos diminuíram: eritema (63%), sinal da fibra (31%) e áreas focais amareladas sem estrutura (13%). Por outro lado, observou‐se aumento de pontos brancos (88%), hiperceratose (69%), micro‐ulcerações (63%), áreas focais marrons sem estrutura (44%), rosetas (44%) e tampões foliculares (38%). A ES‐T2 mostrou predominância de áreas focais brancas sem estrutura (85%), eritema (70%), pontos brancos (68%), linhas brancas (65%), pontos marrom‐escuros (65%) e comedão (40%). Os padrões vasculares mais frequentes na ES‐T0 foram (tabela 2): padrão de vasos polimórficos (83%), vasos lineares irregulares (65%), vasos glomerulares (57%), vasos pontilhados (57%) e vasos em “grampo de cabelo” (52%). Na ES‐T1 houve predominância de vasos polimórficos (50%), vasos glomerulares (50%), vasos lineares (31%) e vasos lineares com ramificações (13%). Na ES‐T2, o padrão de vasos polimórficos foi o achado vascular mais comum (50%), seguido por vasos lineares com ramificações (30%) e vasos lineares (25%).
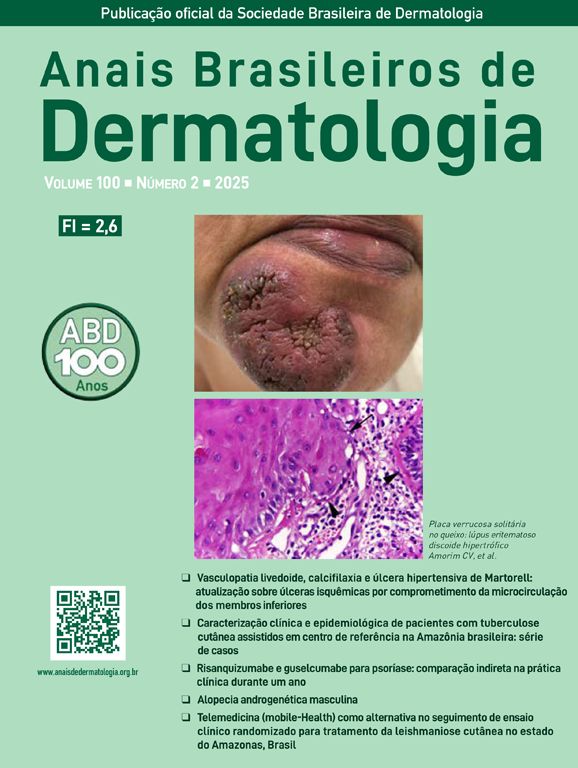
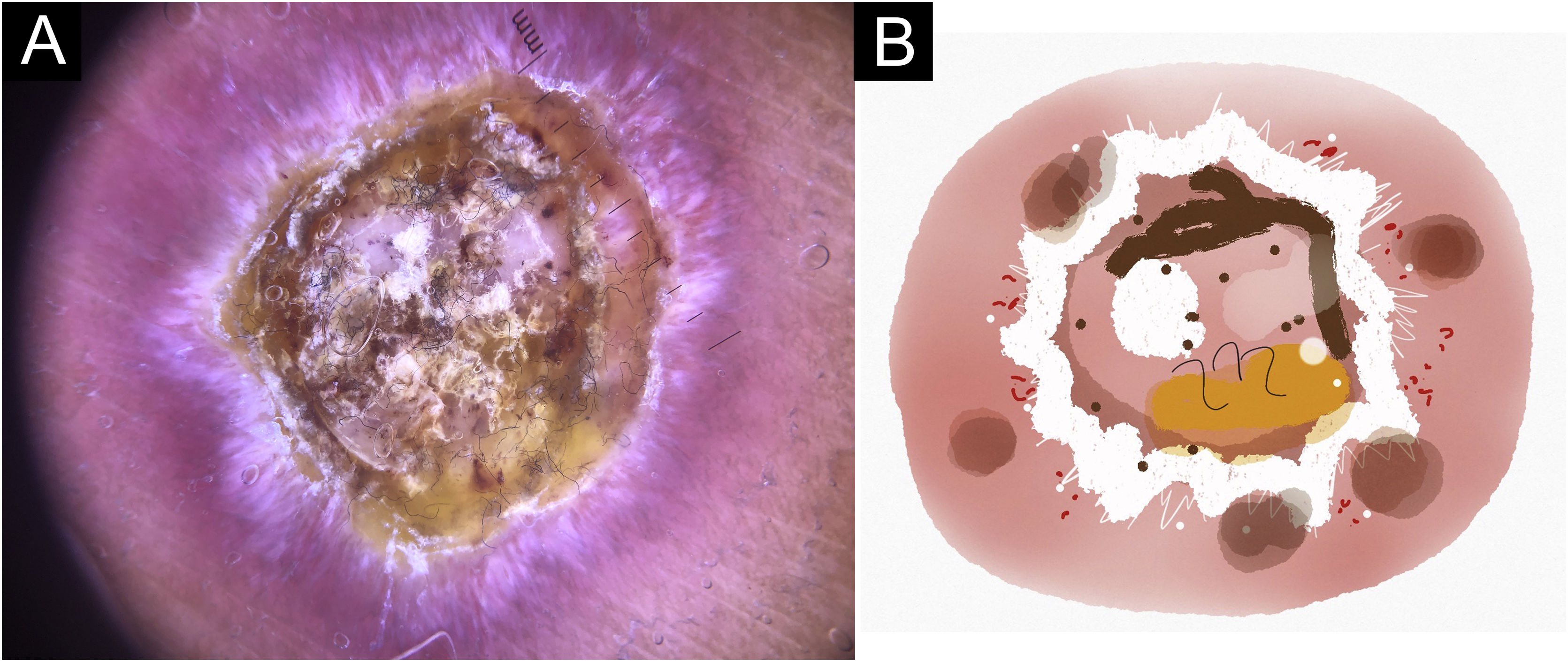
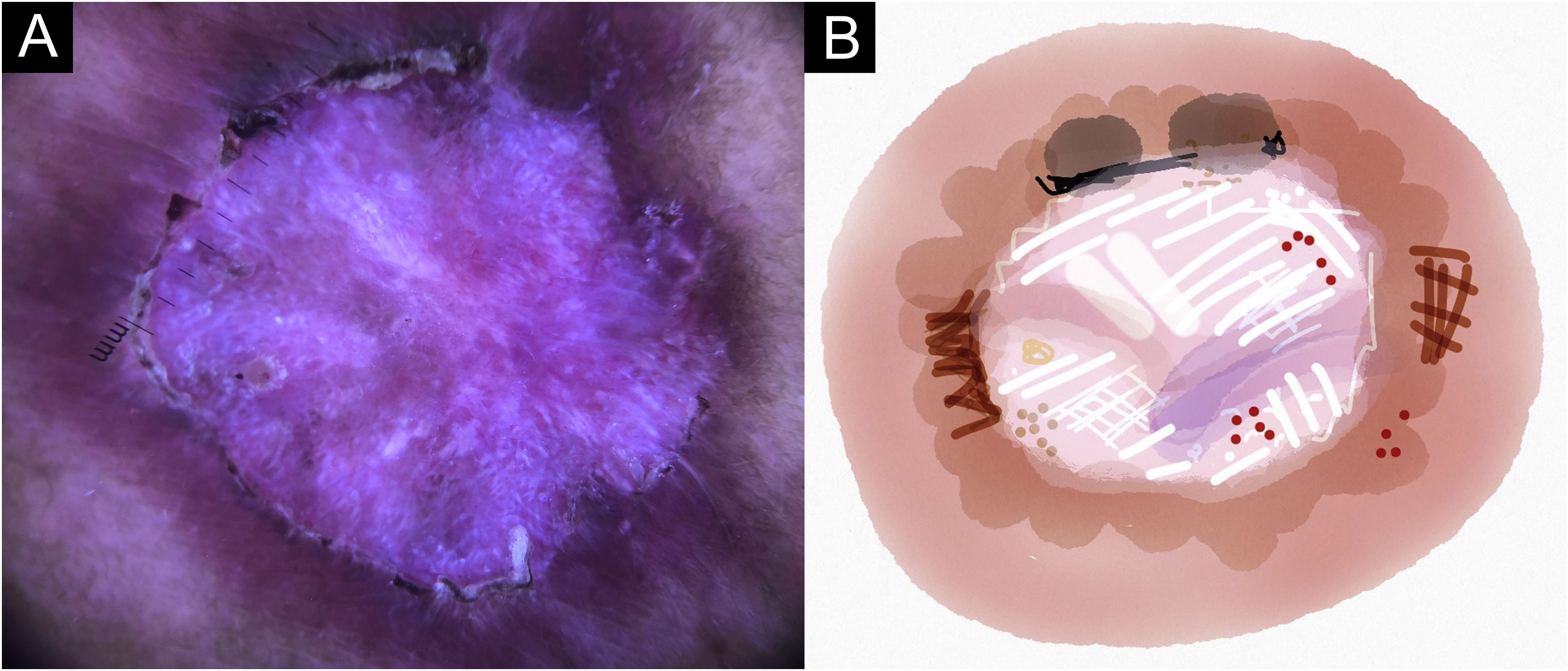
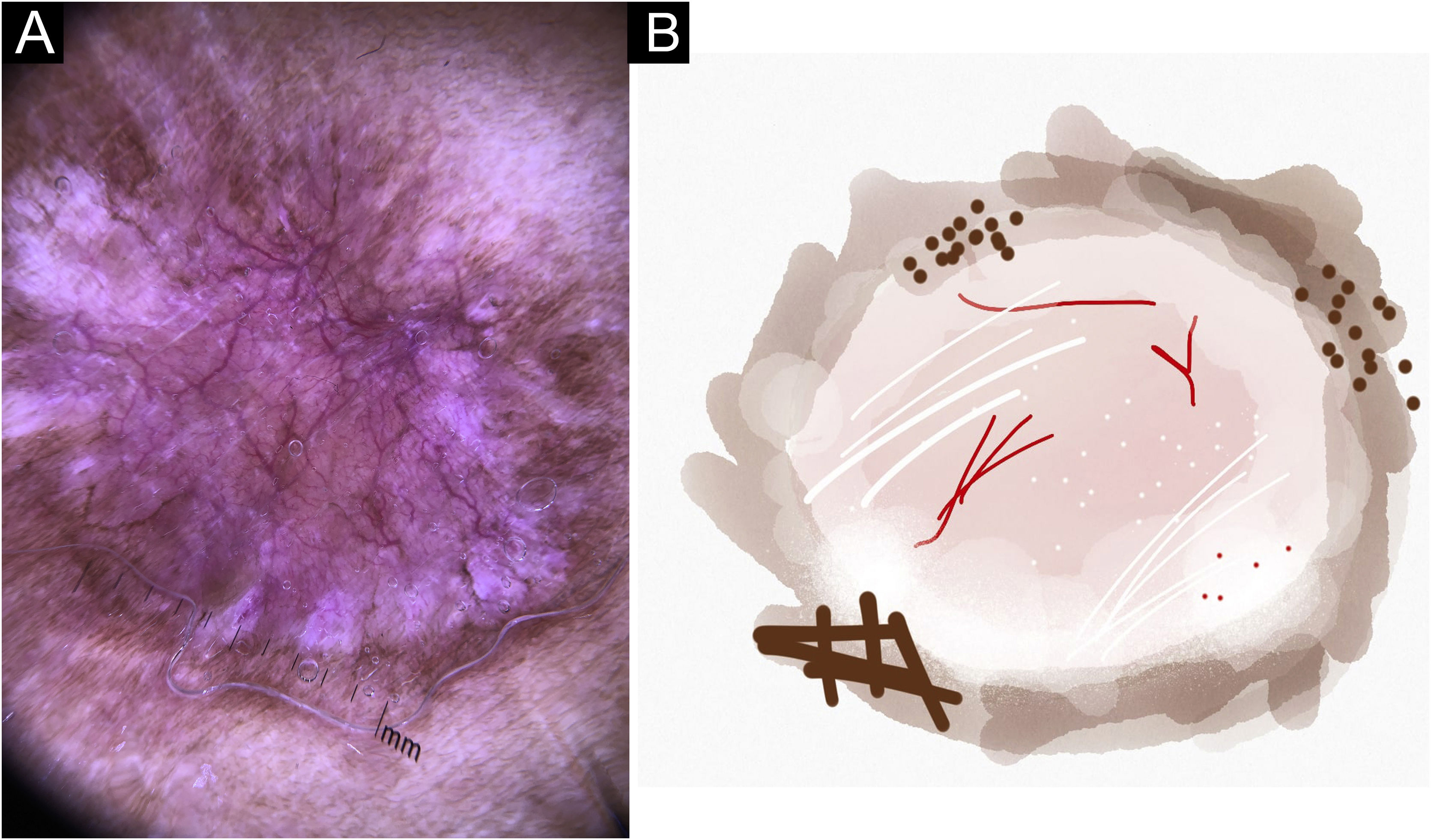
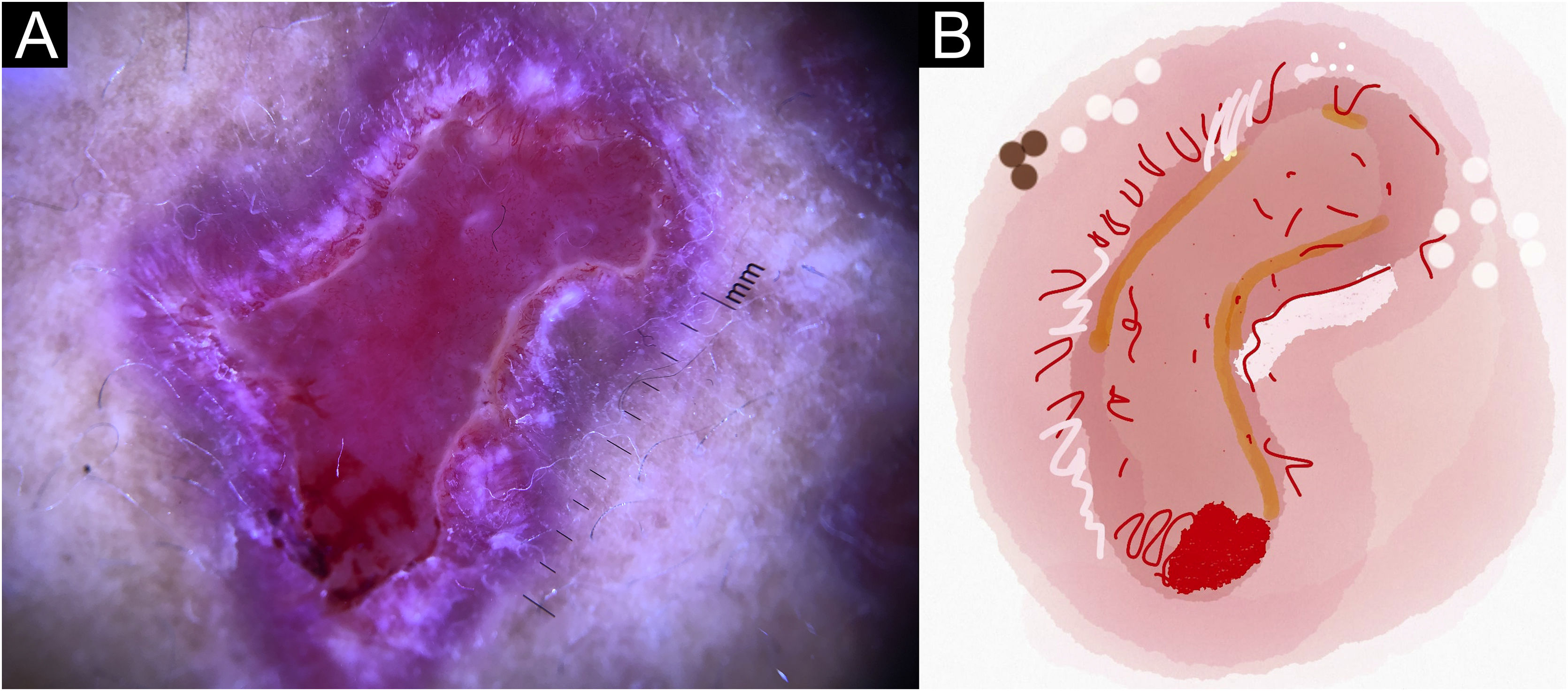
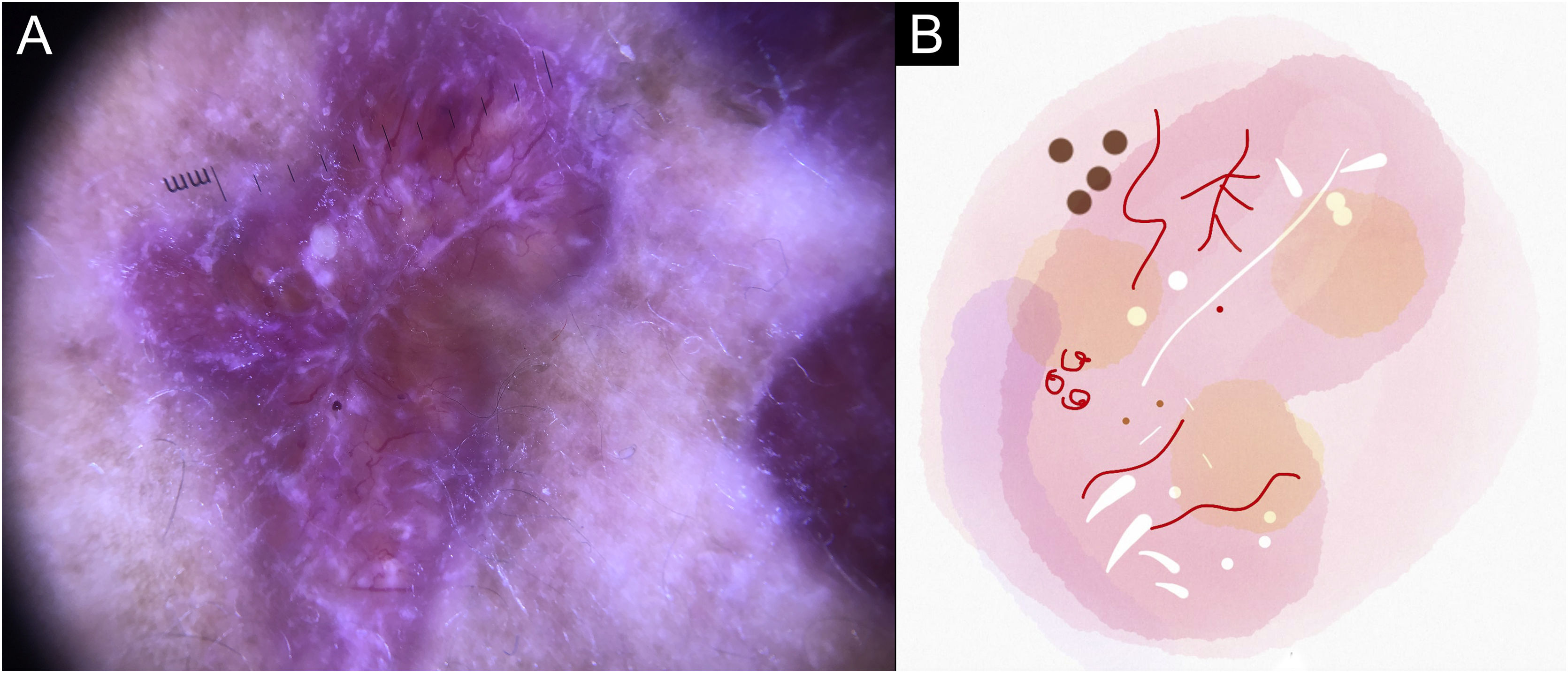
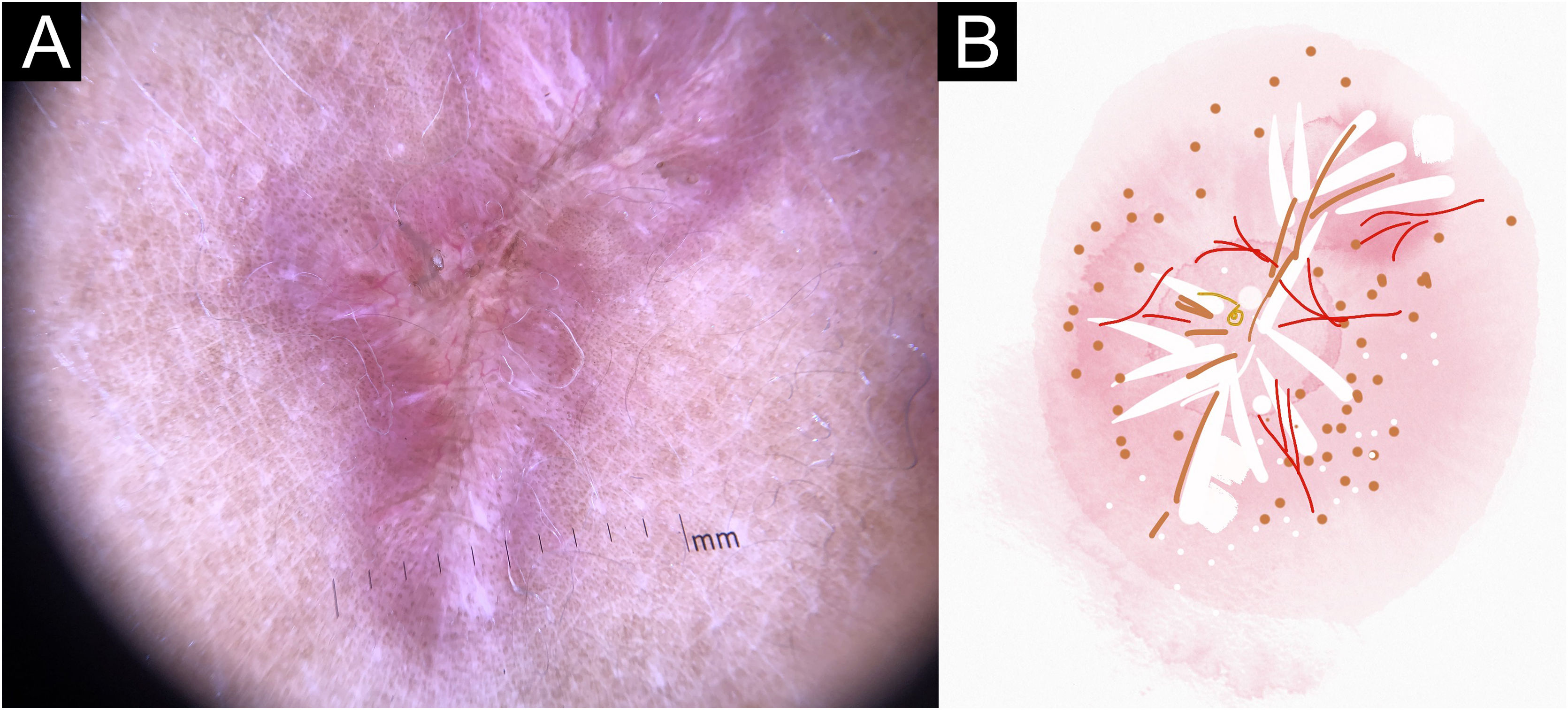
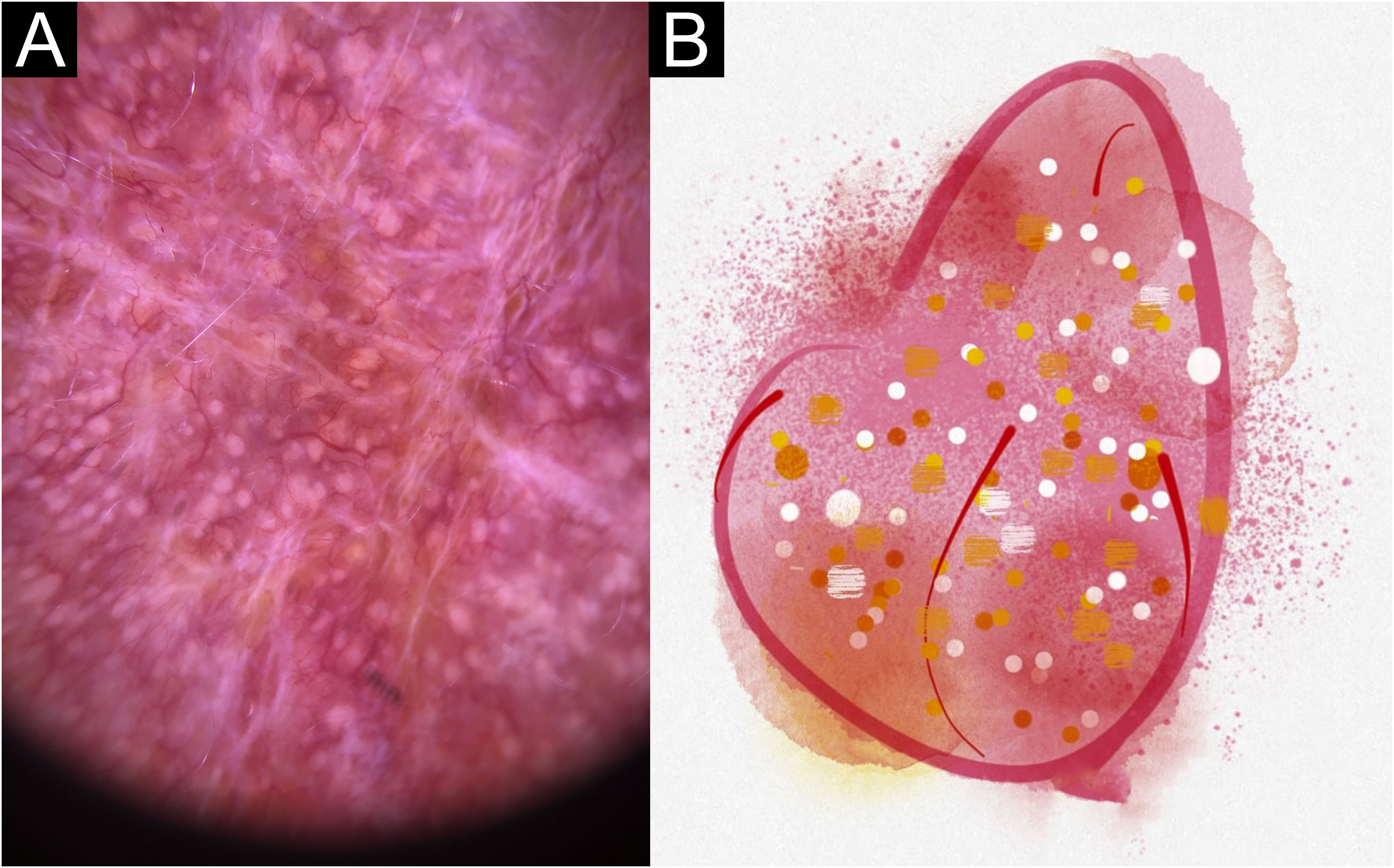
No presente estudo, foram observadas estruturas dermatoscópicas ainda não relacionadas a LC e ES (Material Suplementar): linhas brancas, pontos brancos, círculo perilesional branco, áreas focais marrons sem estrutura, rosetas, padrão em arco‐íris, pontos marrons, linhas marrons, rede invertida, círculo perilesional hipercrômico e comedão. Considerando os achados clínicos e dermatoscópicos, são reconhecidos os seguintes padrões dermatoscópicos globais (tabela 3): em LC‐T0 “padrão de escamas amarelas centrais com círculo perilesional branco” (fig. 1), esse padrão corresponde clinicamente a lesões ulceradas ou úlceras verrucosas compatível com doença ativa, observada em 37 lesões (51%), principalmente em membros superiores ou inferiores; na LC‐T1 em 34 lesões (55%) o “padrão difuso de área branca sem estrutura” (linhas brancas, áreas brancas focais sem estrutura e pontos brancos, áreas focais marrons sem estrutura e círculo hiperpigmentado; fig. 2), esse padrão dermatoscópico corresponde a uma lesão epitelizada, embora ainda sem sinais de cura clínica; na LC‐T2, o “padrão de áreas focais brancas e marrons sem estrutura” presente em 44 lesões (32%; pontos brancos e áreas focais brancas sem estrutura, linhas brancas, áreas focais marrons sem estrutura e pontos marrons; fig. 3) padrão relacionado à cicatriz de LC. Na ES‐T0, foi encontrada em 17 lesões (71%) o “padrão eritematoso com pústula” (fig. 4). Na ES‐T1, o “padrão eritematoso com áreas brancas focais sem estrutura” foi encontrado em dez lesões (63%; eritema, áreas brancas focais sem estrutura, pontos brancos, linhas brancas, áreas amarelas, padrão vascular polimórfico, vasos glomerulares e vasos lineares; fig. 5). Na ES‐T2, o padrão “linear branco” foi descrito em dez lesões (56%; áreas focais brancas sem estrutura, pontos brancos, linhas brancas, pontos marrons/pretos, áreas focais marrons sem estrutura e linhas marrons; fig. 6). Os pacientes com lesões faciais (principalmente placas) apresentavam o padrão “em morango” (eritema e tampões foliculares com vasos lineares; fig. 7); foi descrito em cinco lesões (7%) em LC‐T0; em quatro lesões (7%) em LC‐T1; em duas lesões (3,3%) em LC‐T2; e em duas lesões (9%) em ES‐T0.
Padrões dermatoscópicos das lesões de leishmaniose cutânea (LC) e de esporotricose (ES). Instituto Nacional de Infectologia Evandro Chagas, Fundação Oswaldo Cruz, Rio de Janeiro, Brasil
| Padrão Dermatoscópico | n (%) |
|---|---|
| LC‐T0 Escamas amarelas centrais com círculo perilesional branco | 37 (50,7) |
| LC‐T1 Padrão de área branca difusa e sem estrutura | 34 (54,8) |
| LC‐T2 Padrões de áreas focais sem estrutura brancas e marrons | 44 (31,7) |
| ES‐T0 Padrão eritema com pústula | 17 (70,8) |
| ES‐T1 Padrão de eritema com áreas brancas focais sem estrutura | 10 (62,5) |
| ES‐T2 Padrão linear branco | 10 (55,6) |
T0, Antes do início do tratamento; T1, Trinta dias após o início do tratamento; T2, Após cicatrização; LC, Leishmaniose Cutânea; ES, Esporotricose.
Úlcera de leishmaniose cutânea, lesão crostosa no braço do paciente (n=29), na consulta inicial. (A) Dermatoscopia. (B) Ilustração do padrão dermatoscópico: “escamas amarelas centrais com círculo perilesional branco”. Padrão de “escamas amarelas centrais com padrão de círculo perilesional branco” são compostas por eritema geral, úlcera central com hiperceratose, micro‐ulcerações, áreas brancas focais sem estrutura, linhas brancas, pontos brancos, vasos polimórficos (principalmente vasos glomerulares, vasos pontilhados), circundados por círculo perilesional branco
Lesão epitelizada de leishmaniose cutânea no braço do paciente (n=29), trinta dias após o início do tratamento. (A) Dermatoscopia. (B) Ilustração do padrão dermatoscópico: “padrão difuso de área branca sem estrutura”. O “padrão difuso de área branca sem estrutura” é composto por eritema generalizado, área focal branca sem estrutura, linhas brancas, pontos brancos, micro‐ulcerações, vasos polimórficos e áreas focais sem estrutura marrons
Lesão de leishmaniose cutânea, discrômica‐atrófica, cicatricial, no braço do paciente (n=29) em fase de cura. (A) Dermatoscopia. (B) Ilustração do padrão dermatoscópico “atrófico‐hipercrômico”. O “padrão de áreas focais sem estrutura brancas e marrons” é composto de eritema geral, área branca focal sem estrutura, linhas brancas, pontos brancos, vasos polimórficos (principalmente vasos irregulares lineares), áreas focais marrons sem estrutura, linhas marrons e pontos pretos/marrons
Lesão em placa ulcerada de esporotricose no braço do paciente (n=69), na consulta médica inicial. (A) Dermatoscopia. (B) Ilustração do padrão dermatoscópico “eritema com pústula”. O padrão de “eritema com pústula” é composto por pústula, eritema difuso, úlcera central, micro‐ulcerações, áreas focais brancas sem estrutura, linhas brancas, pontos brancos, áreas focais amarelas sem estrutura e vasos polimórficos (principalmente, vasos irregulares lineares e vasos em “grampo de cabelo”)
Lesão de esporotricose no braço do paciente (n=69), trinta dias após o início do tratamento. (A) Dermatoscopia. (B) Ilustração do padrão dermatoscópico “padrão eritema com áreas brancas focais sem estrutura”. Esse padrão é composto por eritema difuso, áreas brancas focais sem estrutura, linhas brancas, pontos brancos, áreas focais amarelas sem estrutura e vasos polimórficos (principalmente vasos glomerulares e vasos pontilhados)
Lesão de esporotricose cicatricial hipertrófica, com disposição linear central, no braço do paciente (n=69), na fase de cura. (A) Dermatoscopia. (B) Ilustração do padrão dermatoscópico “linear branco”. Esse padrão é composto por eritema difuso, linhas brancas, áreas brancas focais sem estrutura, pontos brancos, pontos pretos/marrons, linhas pretas, comedões e vasos polimórficos (principalmente vasos lineares irregulares)
Diferente de outros estudos dermatoscópicos de ES e LC, os autores estudaram as mesmas lesões em diferentes momentos do seguimento dos pacientes, o que trouxe dados novos adicionais.
Tentando evitar termos metafóricos, os autores basearam suas descrições na padronização da terminologia dermatoscópica e parâmetros dermatoscópicos básicos para avaliação em dermatologia geral (dermatoses não neoplásicas), feitos pelo consenso de especialistas em nome da International Dermoscopy Society (IDS),9 embora existam alguns achados que foram descritos como apareceram na prática dermatoscópica diária dos autores. Considerando a LC‐T0, foram observados dois padrões dermatoscópicos diferentes: 1) o padrão “em morango” presente nas lesões faciais, na sua maioria em placas; e 2) o padrão em “escamas centrais amarelas com círculo perilesional branco”, predominantemente observado em lesões nas extremidades superiores ou inferiores com ulceração e crosta. Este último padrão é muito semelhante ao padrão “white starburst” ou “explosão de estrelas” descrito anteriormente,10 mas, muitas vezes o “starburst” não estava presente e era visto como um círculo branco perilesional. Em relação às características dermatoscópicas específicas em LC‐T0, foram encontradas “lágrimas amarelas” em apenas 15%, ao contrário de estudos anteriores.11 As “estruturas ovoides cor de salmão” descritas anteriormente 12 foram incomuns no presente estudo (5% em LC‐T0, 15% em LC‐T1 e 21% em LC‐T2), e também foram as estruturas mais difíceis de diferenciar, pois podem ser confundidas com estruturas vasculares, eritema, pigmento perilesional e áreas focais sem estrutura. A sua difícil diferenciação e a baixa porcentagem de aparecimento por ocasião do diagnóstico são razões suficientes para que não sejam consideradas como estruturas fundamentais para o diagnóstico de LC. A estrutura anteriormente descrita como “tonalidade amarela”13 foi descrita no presente estudo como áreas focais amarelas sem estrutura; é indicativa da presença de granuloma na derme.14
O achado mais comum no presente estudo foi o eritema, presente em 100% da ES‐T0 e em 82% da LC‐T0 (p=0,034*). Entretanto, o eritema não é um bom critério para cicatrização, pois esteve presente em todas as fases evolutivas de ambas as doenças. O eritema pode ser subdividido em escuro, claro e amarelo,15 mas não foi possível detectar diferenças relevantes entre as doenças e os pontos de seguimento, por isso não foram descritos os tipos de eritema. Em relação ao padrão vascular, os achados do presente estudo diferiram de um estudo anterior,10 onde predominaram os vasos “em vírgula” (73%); foi observado que eles eram relativamente raros (2,8% em LC‐T0, 13% em LC‐T1 e 1,6% em LC‐T2). Entretanto, o padrão de vasos polimórficos foi encontrado em 75% dos casos de LC‐T0, 39% dos casos de LC‐T1 e 35% dos casos de LC‐T2, semelhante a um estudo anterior.11 Também foram observados vasos pontilhados em 56% em LC‐T0, 37% em LC‐T1 e 25% em LC‐T2. De acordo com outros autores, os vasos pontilhados foram a estrutura vascular predominante na LC.13 Foram encontrados vasos glomerulares em 60% em LC‐T0, 47% em LC‐T1 e 28% em LC‐T2. É necessário ter cuidado na diferenciação entre vasos glomerulares e vasos pontilhados, já que podem ser confundidos, pois os vasos glomerulares podem ser interpretados como vasos puntiformes examinados ao dermoscópio (aumento de 10×), por isso tem sido sugerido que a maioria das doenças inflamatórias pode exibir vasos pontilhados de diâmetro variável.9 A presença de estruturas pigmentadas (áreas focais marrons sem estrutura, pontos e linhas marrons) também pode estar relacionada ao fototipo cutâneo alto da população avaliada, já que 49% dos pacientes do presente estudo apresentavam pele parda‐preta.
A dermatoscopia da ES é bem menos descrita na literatura. Um relato anterior16 descreveu o caso de um paciente com ES disseminada, uma apresentação clínica rara, distinta da maioria dos pacientes do presente estudo com ES cutânea ulcerada fixa, com suspeita clínica de LC. As formas cutâneas fixas representam 20% a 30% dos casos de ES,6 e nesta apresentação a dermatoscopia é uma ferramenta diagnóstica para diferenciar entre ES e LC. Foram atribuídos nomes distintos a algumas estruturas dermatoscópicas descritas anteriormente:17 os autores denominaram as “correntes brancas” como “áreas brancas focais sem estrutura” e as “crostas hemorrágicas” como “micro‐ulcerações”; estas últimas são pequenas soluções de continuidade ou ulcerações que não podem ser vistas a olho nu, mas tornam‐se aparentes durante o exame dermatoscópico. Os achados dermatoscópicos descritos na ES‐T0 como eritema difuso (100%), áreas brancas focais sem estrutura (87%), micro‐ulcerações (61%), úlcera central (65%), sinal da fibra (44%), pústulas (39%) e áreas focais amareladas sem estrutura (39%) são compatíveis com as manifestações clínicas da ES, caracterizadas por ulceração e exsudação, que se associam a um processo inflamatório mais intenso do que o observado na LC. Embora pontos e linhas brancas sejam observados em 48% da ES‐T0, a presença dessas estruturas aumenta progressivamente (68% e 70%, respectivamente) com a evolução para a cura, o que sugere haver uma relação direta entre esses achados e o processo de fibrose/cicatrização. Círculo perilesional branco foi observado principalmente na ES‐T0 (17%), sugerindo que o mesmo é sinal dermatoscópico de lesão ativa. Na ES‐T1, foi observada a redução dos achados dermatoscópicos relacionados à inflamação predominantemente encontrada na ES‐T0, como micro‐ulcerações, ulceração central, hiperceratose e sinal da fibra; houve também aumento das estruturas relacionadas à fibrose/cicatrização (pontos e linhas brancas), bem como das estruturas “pigmentadas” (pontos preto‐marrons e áreas focais marrons sem estrutura) observadas predominantemente na ES‐T2. Na ES‐T2, aumentam os achados dermatoscópicos “pigmentados”, como áreas focais marrons sem estrutura (70%), pontos marrom‐escuros (65%), rede invertida (15%) e linhas marrons (15%). Concomitantemente, na ES‐T2, desaparecem as micro‐ulcerações, úlcera central, sangramento, pústulas, sinal da fibra e círculo branco perilesional. Finalmente, comparando ES e LC, foi verificado que os achados dermatoscópicos mais frequentes (eritema, vasos polimórficos, micro‐ulcerações e áreas brancas focais sem estrutura) eram comuns a ambas as doenças e não havia características patognomônicas ou “pistas específicas” (características fortemente sugestivas de apenas um diagnóstico por estarem relacionadas a achados histopatológicos altamente específicos).9 Embora o tamanho da amostra não tenha pretendido mostrar diferença estatística entre as estruturas dermatoscópicas em relação às duas doenças, foi observada diferença estatística na presença de eritema, visto em 100% em ES‐T0 vs. 80% em LC‐T0 (p=0,034*) e na presença de pústulas, observadas principalmente em ES‐T0 (p=0,04*). Assim, o eritema e a pústula foram achados que realmente ajudaram a orientar o diagnóstico e a diferenciar ES de LC na primeira consulta médica. Ainda que a análise isolada das estruturas dermatoscópicas não seja suficiente para diferenciar as duas doenças e nenhuma das apresentações dermatoscópicas tenha sido considerada como indícios específicos, foram mostrados padrões dermatoscópicos não descritos anteriormente, cujo reconhecimento pode ser muito útil no diagnóstico diferencial entre ES e LC. O padrão geral da ES foi mais assimétrico e menos organizado quanto à disposição das estruturas dermatoscópicas quando comparado ao padrão da LC, o qual, por sua vez, tendeu a apresentar uma distribuição radial.
Considerando o processo de cicatrização, a arquitetura da cicatriz da ES difere muito da cicatriz da LC. Existem dois tipos de cicatrizes na ES; a “cicatriz em pingo de vela”,18 onde o tecido atrófico se intercala com o tecido hipertrófico; e a cicatriz linear, que não está relacionada às linhas de tensão da pele ou ao formato original da úlcera. Além disso, o comedão (40%) foi um achado importante e único da cicatriz de ES, diferindo da cicatriz da LC (0%). O comedão era uma estrutura visível clínica e dermatoscopicamente, que poderia indicar a cura na ES. Em contraste, a cicatriz típica da LC geralmente tem o mesmo tamanho e formato da lesão ulcerada pré‐existente, geralmente atrófica com área central hipocrômica e periferia hipercrômica.19 A presença de áreas focais marrons sem estrutura, pontos pretos/marrons, linhas marrons e rede invertida pode ser explicada pelo processo discrômico, frequentemente observado na cicatrização da LC e se traduz nos aspectos clínicos de uma cicatriz de LC. Considerando que pontos marrons, áreas focais marrons sem estrutura e o padrão “em arco‐íris” eram características predominantes em T2, elas poderiam ser interpretadas como indicativas de progressão para a cura da doença. O reconhecimento dos aspectos clínicos/dermoscópicos das cicatrizes da LC é particularmente importante como critério epidemiológico, especialmente se considerarmos a possibilidade de futuras lesões em mucosa, uma das complicações associadas à LTA.20 O uso do dermatoscópio manual mostrou‐se útil e prático, auxiliando no diagnóstico diferencial entre ES e LC, o que é especialmente relevante no estado do Rio de Janeiro, onde ambas as doenças coexistem e apresentam semelhanças clínicas. Nessas circunstâncias, mesmo pequenas diferenças dermatoscópicas assumem importância no diagnóstico diferencial entre ambas as doenças. A dermatoscopia mostrou ser uma ferramenta no diagnóstico diferencial entre essas doenças infecciosas. Além disso, a dermatoscopia foi útil na avaliação da evolução clínica e no seguimento do processo cicatricial em direção à cura dessas doenças.
Na LC e ES, as lesões recentes geralmente se apresentam como úlceras, que tendem, com o tempo, a desenvolver um aspecto vegetante ou verrucoso. É esperado que diferentes apresentações dermatológicas tenham diferentes aspectos dermatoscópicos. Uma das principais limitações deste estudo é não conseguir correlacionar as apresentações dermatoscópicas com o tempo de evolução da doença no primeiro atendimento médico.
ConclusãoOs autores forneceram uma descrição dermatoscópica completa da LC e ES na América Latina, descrevendo diferentes aspectos dermatoscópicos para ambas as doenças. Também conseguiram estabelecer padrões dermatoscópicos globais em diferentes momentos evolutivos das doenças. A dermatoscopia manual mostrou‐se prática, útil, de fácil execução e contribuiu no diagnóstico diferencial, na evolução clínica e no seguimento do processo cicatricial da LC e ES.
Agradecimentos especiais ao Dr. Dayvison Francis Saraiva Freitas pelo apoio editorial. Ao Laboratório de Pesquisa Clínica e Vigilância em Leishmaniose do Departamento de Dermatologia, Instituto Nacional de Infectologia Evandro Chagas, Fundação Oswaldo Cruz, Rio de Janeiro (RJ) Brasil.
Suporte financeiroEste estudo foi parcialmente financiado pela Coordenação de Aperfeiçoamento de Pessoal de Nível Superior – CAPES). Também foi financiado pelo Conselho Nacional de Desenvolvimento Científico e Tecnológico (CNPq; [bolsa número CMVR 313327/2018‐1]). Os financiadores não tiveram nenhum papel no desenho do estudo, coleta e análise de dados, decisão de publicar ou preparação do manuscrito.
Contribuição dos autoresAlejandra Galeano España: Contribuiu significantemente para a concepção e planejamento do estudo; obtenção dos dados; análise e interpretação dos dados; análise estatística; elaboração e redação do manuscrito ou revisão crítica de conteúdo intelectual importante; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; aprovação da versão final do manuscrito.
Maria Inês Fernandes Pimentel: Contribuiu significantemente na concepção e planejamento do estudo; obtenção dos dados; análise e interpretação dos dados; análise estatística; elaboração e redação do manuscrito ou revisão crítica de conteúdo intelectual importante; obtenção, análise e interpretação dose dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; aprovação da versão final do manuscrito.
Janine Pontes de Miranda Lyra: Contribuiu significantemente na concepção e planejamento do estudo; análise e interpretação dos dados; elaboração e redação do manuscrito ou revisão crítica de conteúdo intelectual importante; obtenção, análise e interpretação dos dados; revisão crítica da literatura; aprovação da versão final do manuscrito.
Cláudia Maria Valete‐Rosalino: Contribuiu significantemente na concepção e planejamento do estudo; obtenção dos dados; análise e interpretação de dados; análise estatística; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação da versão final do manuscrito.
Marcelo Rosandiski Lyra: Contribuiu significantemente na concepção e planejamento do estudo; obtenção dos dados; análise e interpretação de dados; análise estatística; elaboração e redação do manuscrito ou revisão crítica de conteúdo intelectual importante; obtenção, análise e interpretação dos dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura; aprovação da versão final do manuscrito.
Conflito de interessesAlejandra Galeano España: Declara que não tem interesses financeiros concorrentes ou relações pessoais que possam ter influenciado o trabalho relatado neste artigo.
Maria Inês Fernandes Pimentel: Declara que não tem interesses financeiros concorrentes ou relações pessoais que possam ter influenciado o trabalho relatado neste artigo.
Janine Pontes de Miranda Lyra: Declara que não tem interesses financeiros concorrentes ou relações pessoais que possam ter influenciado o trabalho relatado neste artigo.
Cláudia Maria Valete‐Rosalino: Declara que não tem interesses financeiros concorrentes ou relações pessoais que possam ter influenciado o trabalho relatado neste trabalho.
Marcelo Rosandiski Lyra: Declara que não tem interesses financeiros concorrentes ou relações pessoais que possam ter influenciado o trabalho relatado neste artigo.
Como citar este artigo: España AG, Pimentel MI, Lyra JP, Valete‐Rosalino CM, Lyra MR. Description of the dermatoscopic features observed in sporotrichosis and American cutaneous leishmaniasis in a reference center in Rio de Janeiro, Brazil. An Bras Dermatol. 2023;98:764–73.
Trabalho realizado no Laboratório de Pesquisa Clínica e Vigilância em Leishmaniose, Instituto Nacional de Infectologia Evandro Chagas, Fundação Oswaldo Cruz, Rio de Janeiro, RJ, Brasil.