Em pacientes imunossuprimidos, a dermatofitose pode ser invasiva, afetando a derme e o tecido subcutâneo. Descrevemos dois pacientes transplantados de rim e coração, respectivamente, que desenvolveram dermatofitose profunda por Trichophyton rubrum, confirmada por cultura e sequenciamento de DNA. Ambos os pacientes apresentaram onicomicose concomitante e foram tratados com itraconazol por cerca de dois meses, que foi interrompido por causa das interações farmacológicas com os imunossupressores; quando passaram a receber terbinafina, o que levou à resolução clínica em quatro meses. A dermatofitose profunda deve ser considerada ao lidar com pacientes imunocomprometidos, especialmente quando uma dermatofitose mais superficial está presente. O tratamento oral é necessário e a terbinafina é uma opção preferível em receptores de transplante de órgãos sólidos, pois apresenta menos interações farmacológicas.
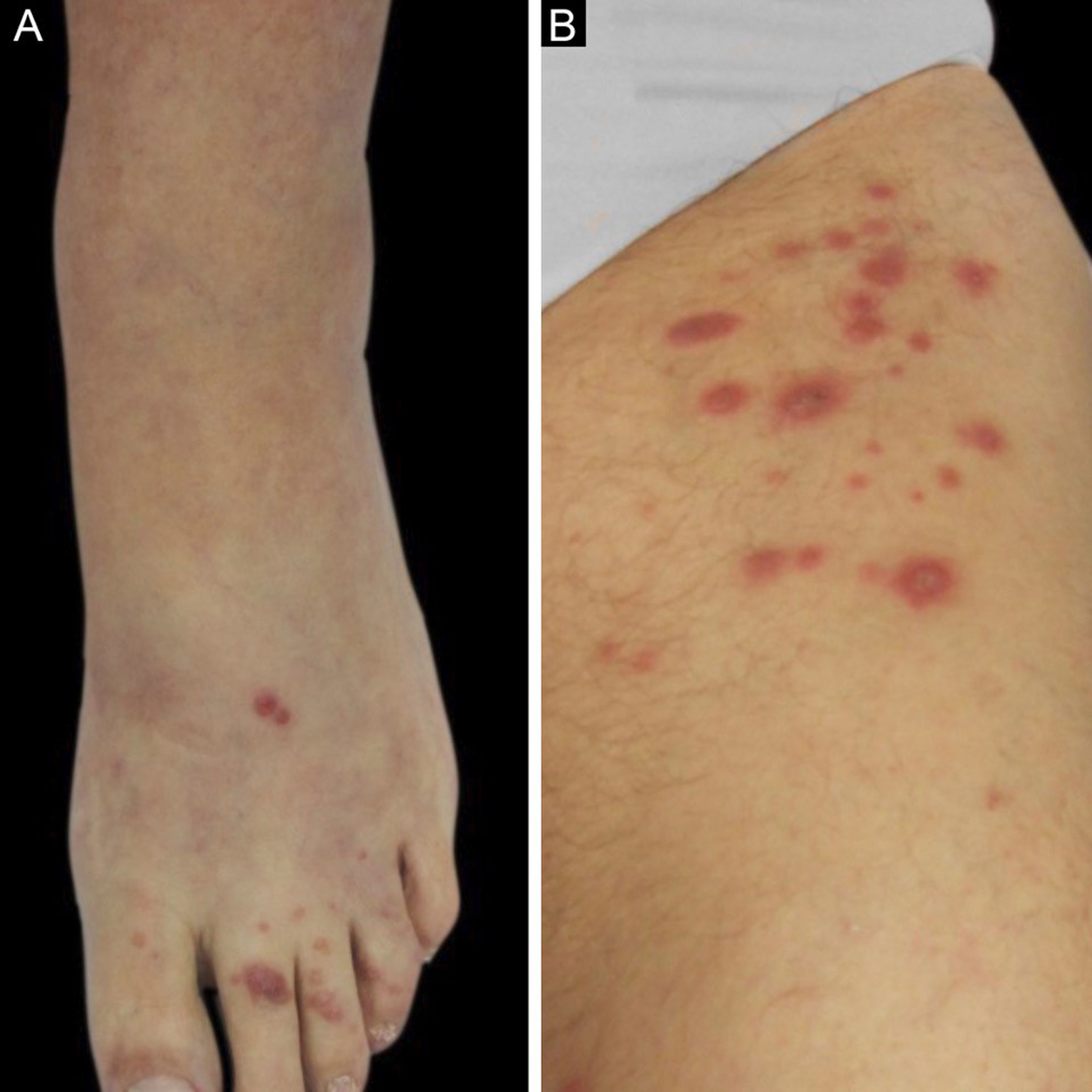
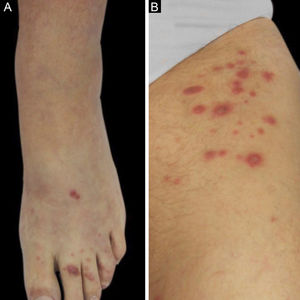
Dois casos são descritos: o primeiro é uma paciente de 55 anos, transplantada renal há sete meses, que apresentou placas eritematosas distribuídas em ambas as pernas (fig. 1) e várias lesões papulares violáceas no dorso do pé esquerdo e pododáctilos (fig. 2). Todas as lesões cutâneas estavam presentes havia seis meses.
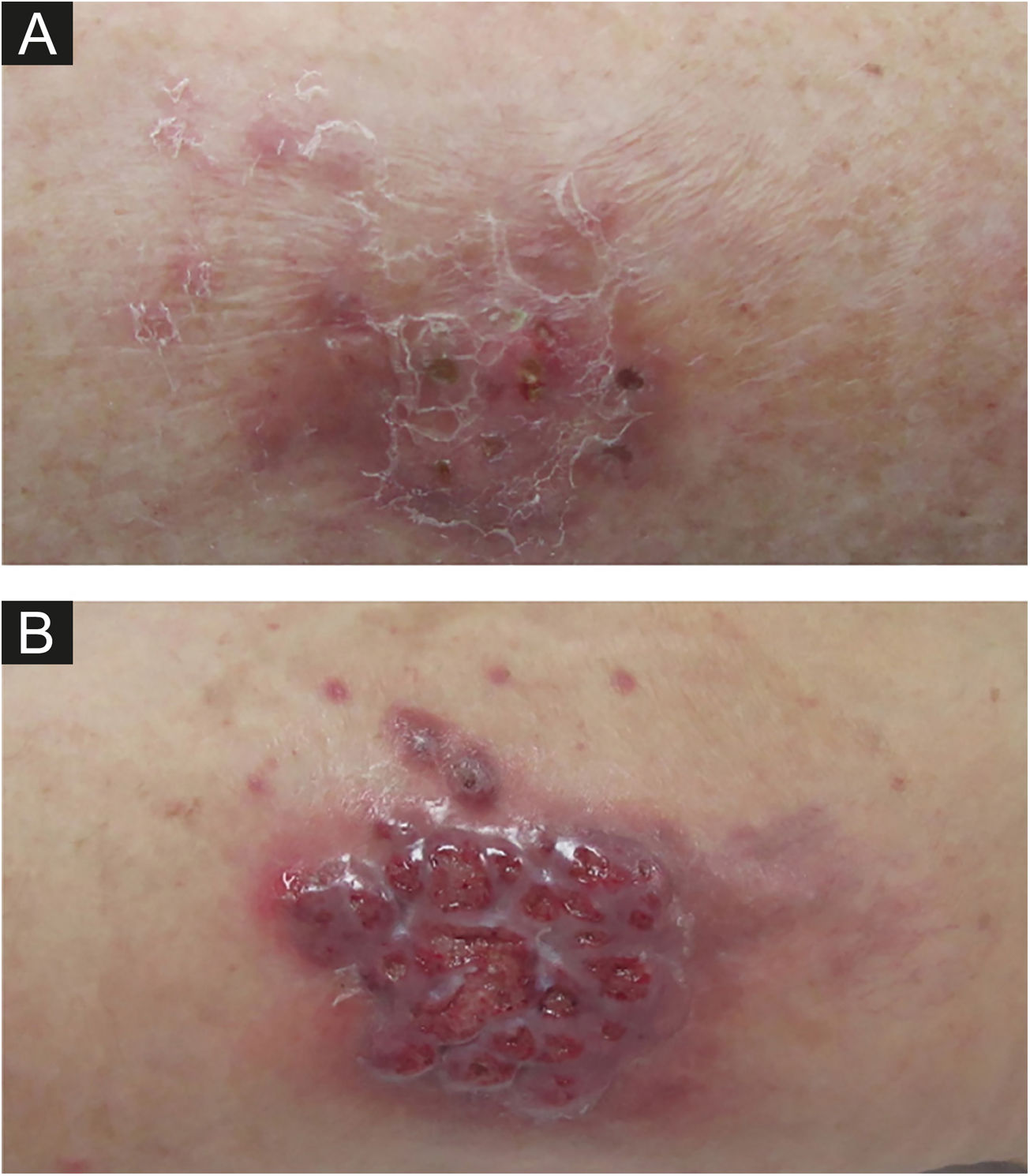
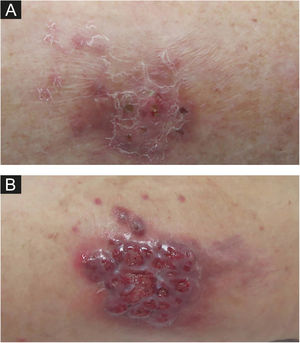
O segundo caso é uma paciente de 59 anos, submetida a transplante cardíaco quatro meses antes do aparecimento de dolorosa lesão granulomatosa violácea na coxa esquerda (fig. 1). No momento da consulta, essa lesão tinha dois meses de evolução e, desde então, surgiram outras lesões nodulares em ambos os membros. Ela também apresentava lesões papulares nas coxas e região pubiana (fig. 2).
Ambas as pacientes estavam recebendo terapia imunossupressora com tacrolimus e micofenolato de mofetil, trimetoprima/sulfametoxazol e prednisolona.
Ambos os casos apresentavam onicomicose das unhas dos pés. Em cada caso, foram realizadas biópsias de pele para exames histopatológico e micológico de rotina.
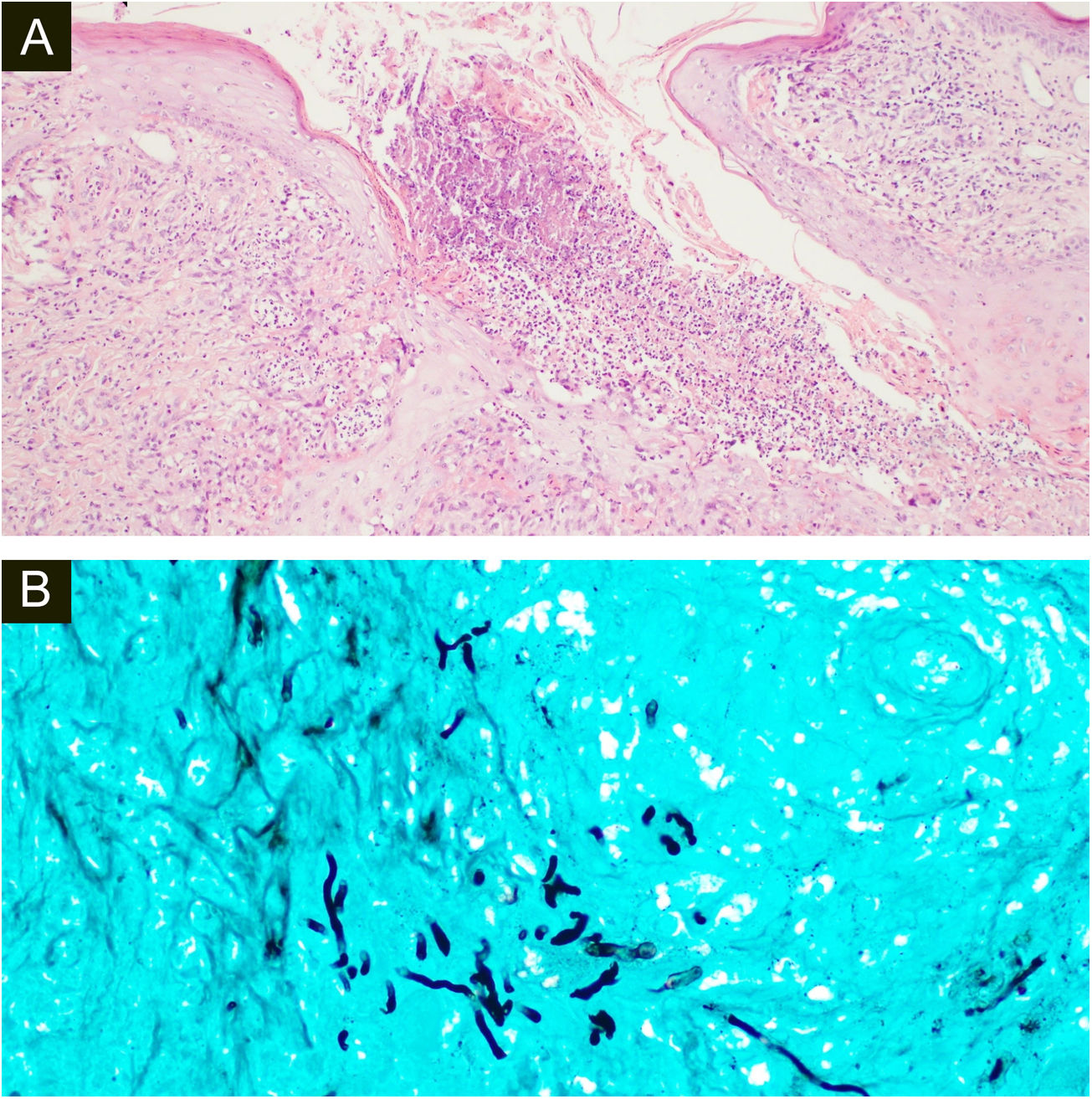
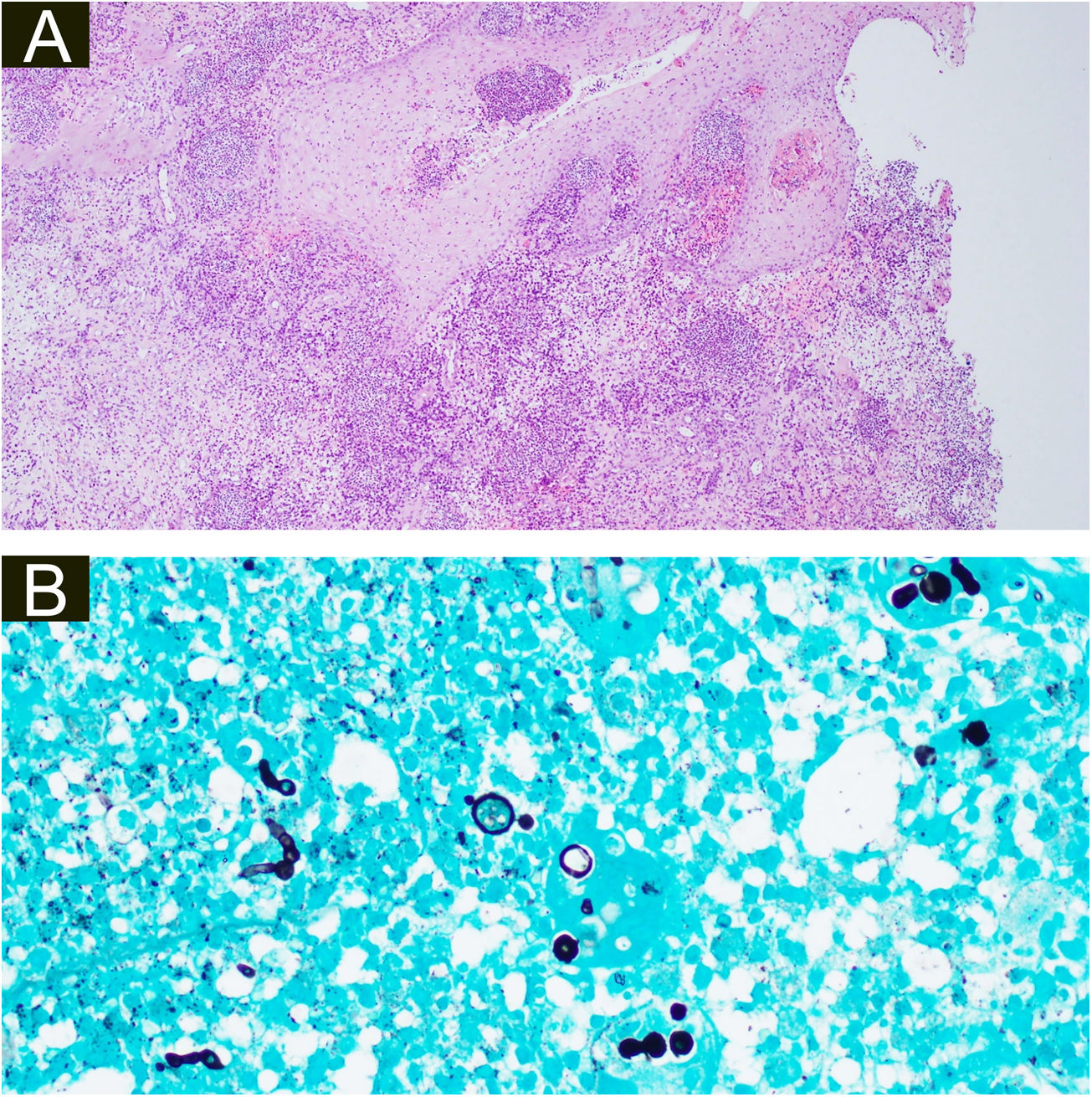
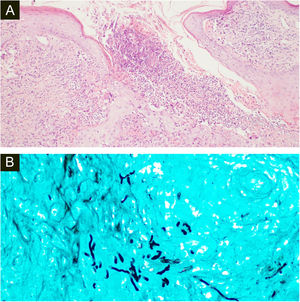
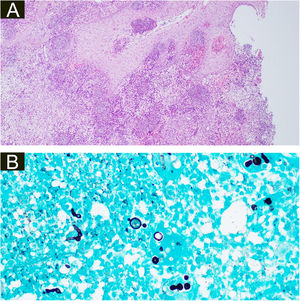
Ambas as biópsias mostraram múltiplos granulomas supurativos, consistindo em numerosos neutrófilos rodeados por histiócitos e células gigantes. Hifas fúngicas septadas foram demonstradas na coloração pelo PAS (do inglês, periodic acid of Schiff) e coloração para metenamina de Grocott (GMS; figs. 3 e 4)
(A), A histopatologia da amostra cirúrgica da primeira paciente mostra edema difuso e células inflamatórias mistas com formação de micro‐abscessos, hifas hialinas em células gigantes multinucleadas com neutrófilos circundantes (Hematoxilina & eosina, 100×). (B), Coloração pela prata metenamina de Grocott revelando múltiplas hifas septadas ramificadas (400×).
(A), Histopatologia da amostra cirúrgica da segunda paciente demonstrando hiperplasia pseudoepiteliomatosa, exocitose de neutrófilos e linfócitos, edema difuso e células inflamatórias mistas com formação de micro‐abscessos na derme, aumento de vasos capilares e hifas fúngicas (estruturas basófilas globulares) nas células gigantes multinucleadas (Hematoxilina & eosina, 100×). (B), Hifas septadas ramificadas na coloração pela prata metenamina de Grocott e múltiplas estruturas redondas semelhantes a leveduras com pseudobrotamento (400×).
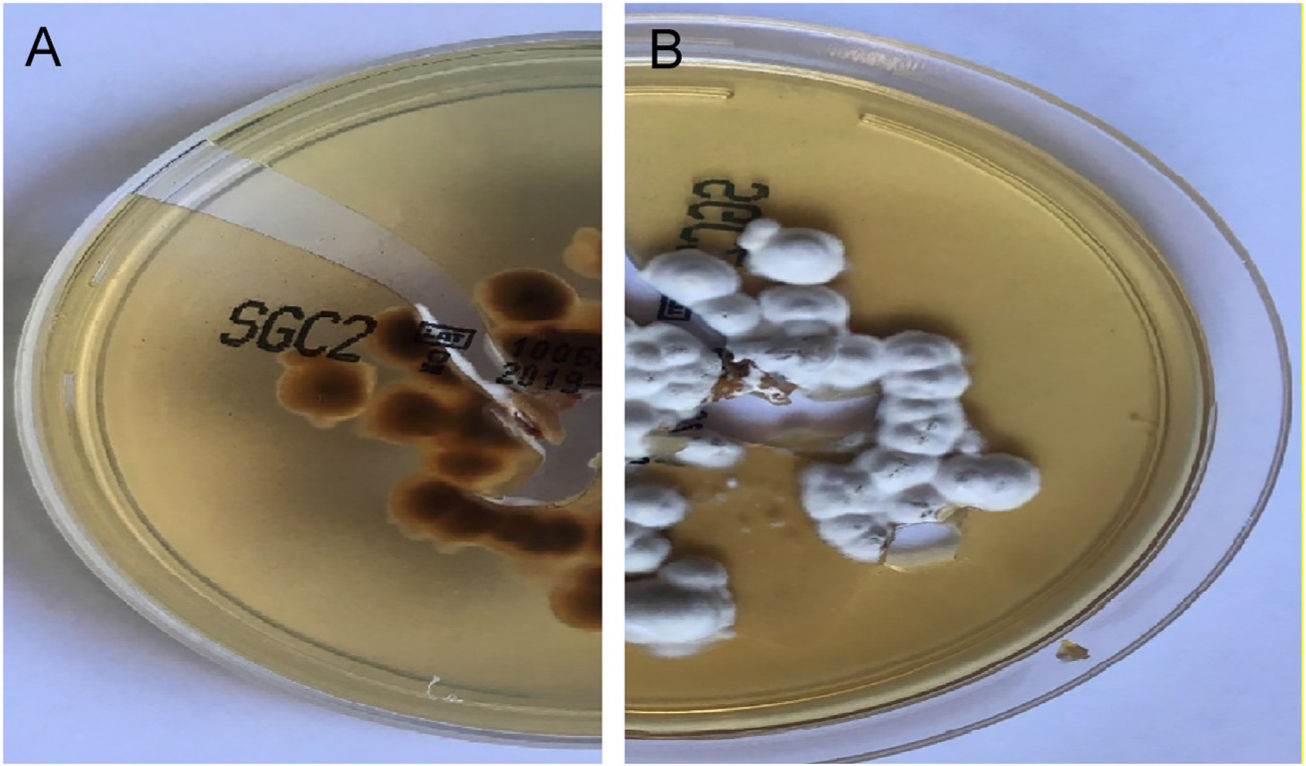
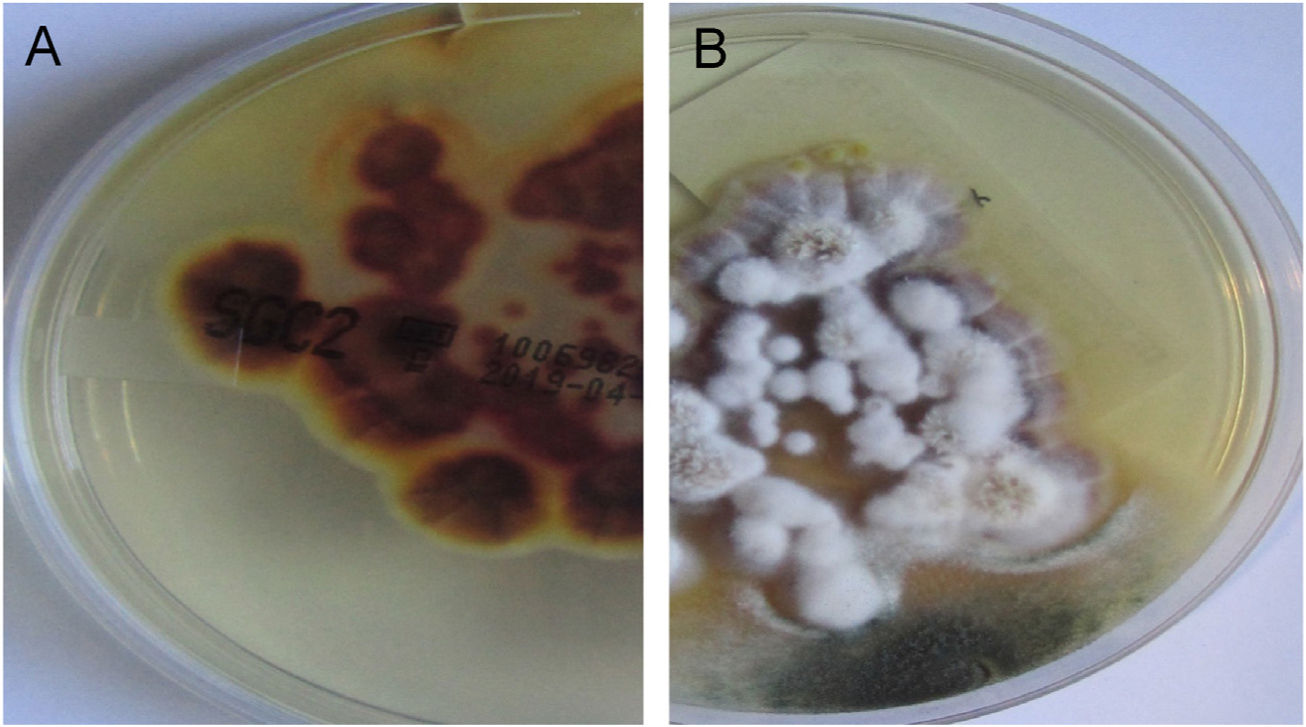
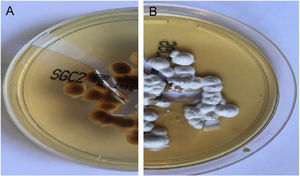
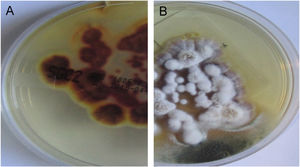
Em ambas as pacientes, a cultura micológica foi realizada em ágar Sabouraud dextrose (DAS; do inglês, Sabouraud's Dextrose Agar) e Trichophyton rubrum (T. rubrum) foi isolado (figs. 5 e 6). A identificação foi confirmada pelo sequenciamento do DNA ribossômico (número de acesso do GenBank MK967277) e a raspagem das unhas dos pés também mostrou a presença de T. rubrum.
Considerando o diagnóstico de dermatofitose profunda por T. rubrum, foi iniciado o tratamento com itraconazol 200mg/dia. Nos dois meses seguintes, houve dificuldade em manter os níveis de tacrolimus, em razão da interação farmacológica com o itraconazol. Assim, o itraconazol foi interrompido e iniciada terbinafina 250mg/dia, resultando em melhora clínica, quatro meses após a troca da terapia, com consequente cicatrização de todas as lesões e sem recorrência após a interrupção do tratamento.
Dermatofitoses são infecções fúngicas tipicamente confinadas a tecidos queratinizados1 e o agente causal mais frequente de dermatofitose em todo o mundo é o T. rubrum.1
Em pacientes imunocomprometidos, a dermatofitose pode ser mais invasiva, afetando a derme e os tecidos subcutâneos.1,2
A dermatofitose invasiva pode ser classificada como granuloma de Majocchi, dermatofitose profunda e dermatofitose disseminada.1–4 A diferenciação entre granuloma de Majocchi e dermatofitose profunda é que a última não se restringe às áreas perifoliculares.2–4
Há menos de 100 casos de dermatofitose profunda relatados na literatura, ocorrendo principalmente em receptores de transplante de órgãos sólidos.2,4,5 Clinicamente, a dermatofitose profunda costuma manifestar‐se como múltiplas pápulas, placas e nódulos, mais frequentemente localizados nas extremidades inferiores.4–7 O diagnóstico deve ser considerado em pacientes imunossuprimidos, principalmente quando houver dermatofitose superficial associada, por exemplo uma onicomicose.7,8 Em nossos casos, ambas as pacientes tinham onicomicose concomitante nas unhas dos pés causada por T. rubrum.
A confirmação da infecção requer a observação de hifas na derme e a identificação dos microrganismos na cultura ou por sequenciamento de DNA.7,8
Não há consenso sobre o melhor tratamento, mas terapia antifúngica sistêmica com terbinafina ou itraconazol geralmente é eficaz.5,9 Rouzaud et al. propuseram a terbinafina como terapia de primeira linha.5
Dadas as interações farmacológicas entre o itraconazol e outros medicamentos imunossupressores, também recomendamos a terbinafina como terapia de primeira linha para dermatofitose profunda.
Suporte financeiroNenhum.
Contribuição dos autoresLeandro Silva: Concepção e desenho do estudo; obtenção dos dados, ou análise e interpretação dos dados; redação do manuscrito ou revisão crítica de conteúdo intelectual importante; Obtenção, análise e interpretação de dados; Participação intelectual em conduta propedêutica e/ou terapêutica dos casos estudados; Revisão crítica da literatura; Aprovação da versão final do manuscrito.
João Sousa: Obtenção, análise e interpretação dos dados; Participação intelectual em conduta propedêutica e/ou terapêutica dos casos estudados.
Cristina Toscano: Obtenção, análise e interpretação dos dados; Participação intelectual em conduta propedêutica e/ou terapêutica dos casos estudados.
Isabel Viana: Redação do manuscrito ou revisão crítica de conteúdo intelectual importante; Aprovação da versão final do manuscrito.
Conflito de interessesNenhum.