A dermatite atópica (DA), também conhecida como eczema atópico, é dermatose inflamatória pruriginosa, crônica, contínua ou recorrente, com lesões eczematosas agudas, subagudas ou crônicas em localizações típicas que podem variar de acordo com a idade, mas com predileção por regiões flexoras e comumente associada à xerose cutânea.1 Sua etiologia é multifatorial e envolve fatores genéticos e ambientais, barreira cutânea anormal, entre outros. É mais prevalente em crianças (10‐20%), mas pode persistir na idade adulta (1‐7%) e afeta igualmente ambos os gêneros.2 O tratamento pode variar de acordo com o estágio da doença, faixa etária e gravidade, indo desde o uso de hidratantes, corticoides tópicos e inibidores de calcineurina para casos leves e moderados até o uso de medicamentos sistêmicos como ciclosporina, metotrexato, azatioprina, imunobiológicos (dupilumabe) e, mais recentemente, inibidores da Janus Kinase (baricitinibe e upadacitinibe) para o tratamento de casos graves.3
Doenças inflamatórias crônicas, como a DA, têm sido associadas de maneira inconsistente a doenças cardiovasculares (DCV) e acidente vascular encefálico (AVE) ou derrame em estudos epidemiológicos.4 Foi demonstrado que a psoríase e a artrite reumatoide apresentam aumento do risco cardiovascular (RCV) em comparação com a população em geral.5
A crescente prevalência da DA em adultos torna indispensável a investigação de comorbidades associadas. A avaliação do RCV é necessária para o manejo adequado da DA e adoção de medidas preventivas. O Escore de Risco de Framingham (FRS) é um dos instrumentos mais estudados para indivíduos na atenção primária à saúde,6 tornando‐o de grande importância na análise de correlação da DA e RCV.
Entre junho de 2020 e julho de 2021, foi realizado um estudo observacional analítico, no Hospital do Servidor Público Estadual de São Paulo (IAMSPE), em São Paulo, Brasil, e no Complexo Hospitalar Padre Bento (CHPB), em Guarulhos, Brasil. Esse estudo foi aprovado pelo Comitê de Ética do IAMSPE (parecer n° 4.909.476) no qual 60 indivíduos foram distribuídos igualmente em ambos os grupos, pareados quanto à distribuição por gênero, média de idade e comorbidades associadas. A distribuição em relação à etnia ocorreu de acordo com a população geral participante do estudo, para representar a prevalência relatada na literatura sobre doenças cardiovasculares na população brasileira. Entretanto, essa prevalência pode variar em relação a outros estudos já publicados, uma vez que depende diretamente de algumas particularidades, como país de dimensão continental e casamentos interraciais.7
Os principais objetivos deste estudo foram avaliar o RCV em adultos com 30 anos ou mais com DA, comparando‐os com indivíduos controle, e correlacionar a gravidade da DA com o RCV. A estratificação do RCV, que estima a probabilidade de desfechos como infarto agudo do miocárdio e AVE nos próximos 10 anos, foi aplicada por meio do escore FRS, que considera parâmetros como gênero, idade, níveis séricos de colesterol total e HDL, hipertensão, diabetes e tabagismo. Os participantes do grupo caso foram selecionados de acordo com os critérios diagnósticos para DA propostos pelo United Kingdom Working Party,8 e a gravidade da doença foi avaliada pelo índice Scoring Atopic Dermatitis (SCORAD), que avalia a extensão e a intensidade das lesões, além da presença de sintomas subjetivos, como prurido e perda de sono.9 O uso prolongado de terapia sistêmica para manejo dos sintomas de DA em pacientes que não obtiveram controle adequado após tratamento tópico das lesões também foi levado em consideração como critério complementar na estimativa da gravidade. Os medicamentos considerados para análise conjunta foram ciclosporina, metotrexato, azatioprina e dupilumabe.
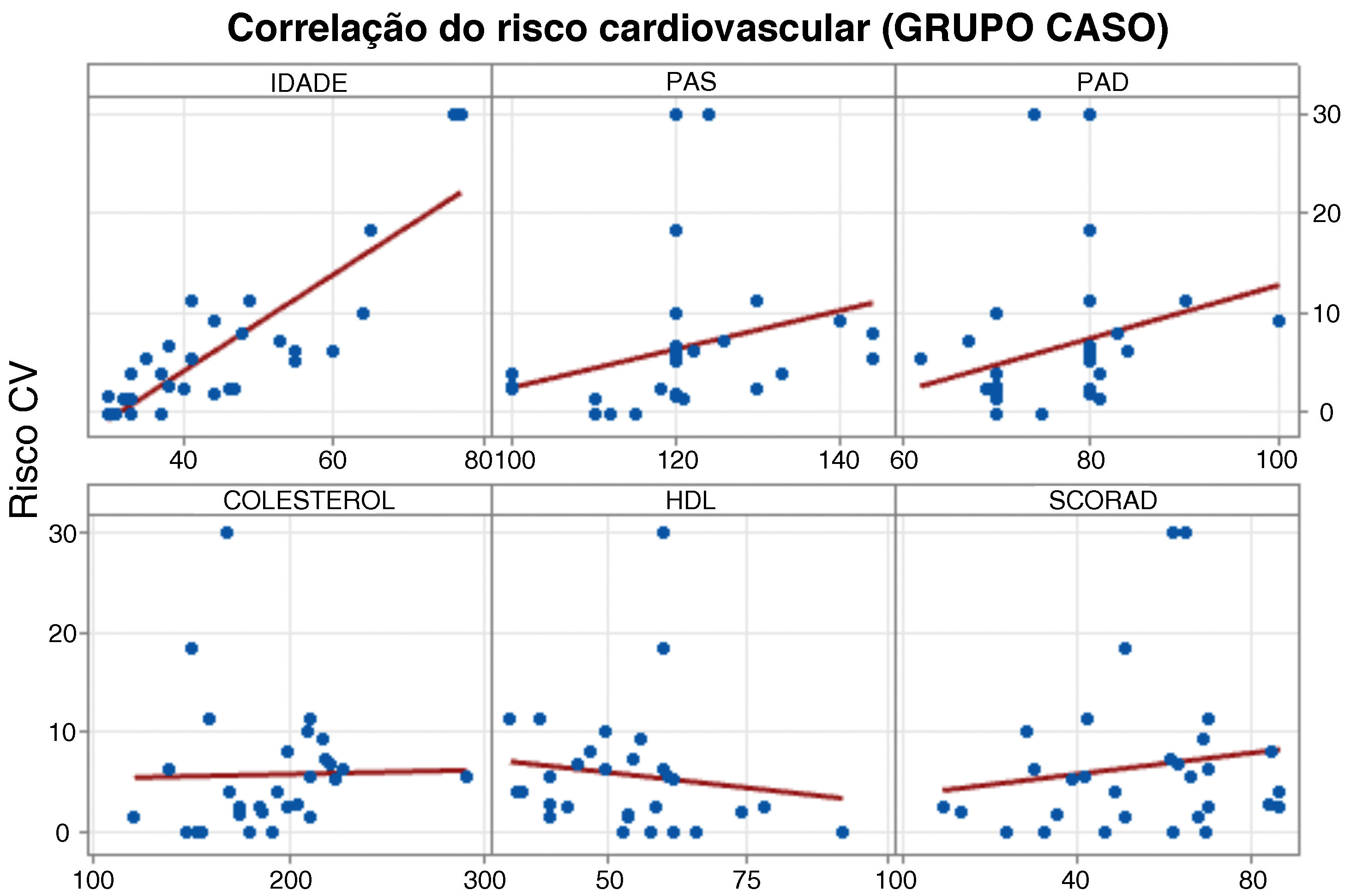
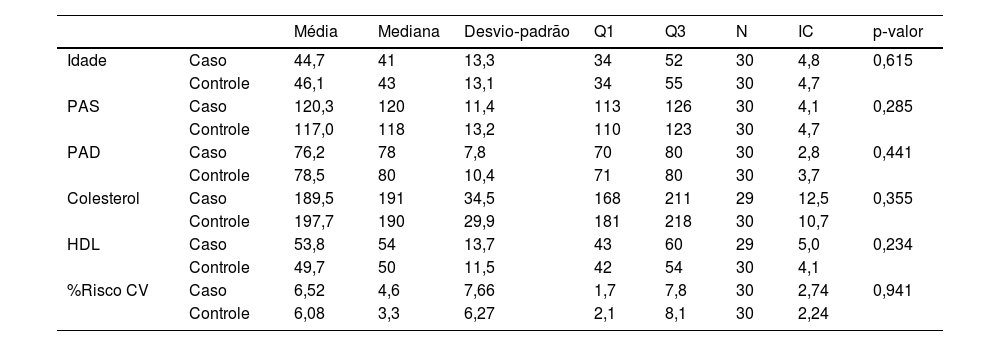
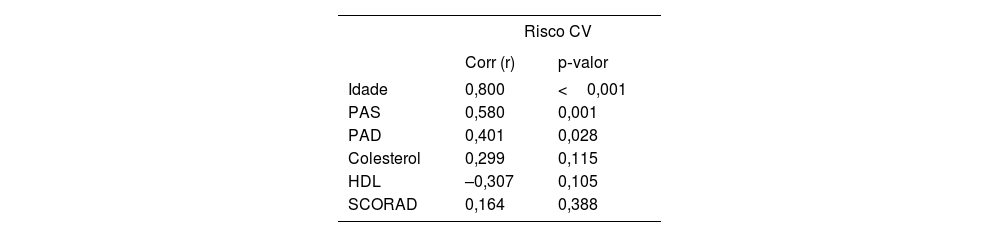
Os resultados das análises mostraram que não houve diferença significante no RCV entre os grupos estudados (p=0,941) e que as variáveis avaliadas foram estatisticamente independentes (tabela 1). Contudo, a idade apresentou forte correlação com o aumento do RCV nos participantes do grupo caso (p<0,001), assim como a pressão arterial sistólica (p=0,001) e diastólica (p=0,028; tabela 2). Não foi observada relação direta entre gravidade da DA e RCV ao utilizar o SCORAD (p=0,388; tabela 2 e fig. 1).
Comparação de parâmetros associados ao aumento do risco cardiovascular entre os grupos
| Média | Mediana | Desvio‐padrão | Q1 | Q3 | N | IC | p‐valor | ||
|---|---|---|---|---|---|---|---|---|---|
| Idade | Caso | 44,7 | 41 | 13,3 | 34 | 52 | 30 | 4,8 | 0,615 |
| Controle | 46,1 | 43 | 13,1 | 34 | 55 | 30 | 4,7 | ||
| PAS | Caso | 120,3 | 120 | 11,4 | 113 | 126 | 30 | 4,1 | 0,285 |
| Controle | 117,0 | 118 | 13,2 | 110 | 123 | 30 | 4,7 | ||
| PAD | Caso | 76,2 | 78 | 7,8 | 70 | 80 | 30 | 2,8 | 0,441 |
| Controle | 78,5 | 80 | 10,4 | 71 | 80 | 30 | 3,7 | ||
| Colesterol | Caso | 189,5 | 191 | 34,5 | 168 | 211 | 29 | 12,5 | 0,355 |
| Controle | 197,7 | 190 | 29,9 | 181 | 218 | 30 | 10,7 | ||
| HDL | Caso | 53,8 | 54 | 13,7 | 43 | 60 | 29 | 5,0 | 0,234 |
| Controle | 49,7 | 50 | 11,5 | 42 | 54 | 30 | 4,1 | ||
| %Risco CV | Caso | 6,52 | 4,6 | 7,66 | 1,7 | 7,8 | 30 | 2,74 | 0,941 |
| Controle | 6,08 | 3,3 | 6,27 | 2,1 | 8,1 | 30 | 2,24 | ||
PAS, pressão arterial sistólica; PAD, pressão arterial diastólica; HDL, lipoproteína de alta densidade‐colesterol; Risco CV, risco cardiovascular.
Correlação do risco cardiovascular com os principais parâmetros avaliados no grupo caso
| Risco CV | ||
|---|---|---|
| Corr (r) | p‐valor | |
| Idade | 0,800 | <0,001 |
| PAS | 0,580 | 0,001 |
| PAD | 0,401 | 0,028 |
| Colesterol | 0,299 | 0,115 |
| HDL | –0,307 | 0,105 |
| SCORAD | 0,164 | 0,388 |
PAS, pressão arterial sistólica; PAD, pressão arterial diastólica; HDL, lipoproteína de alta densidade‐colesterol; SCORAD, Scoring Atopic Dermatitis.
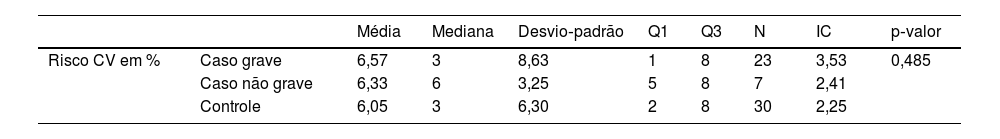
Ao dividir o grupo caso em grave e não grave, adotando como critério de gravidade o tratamento prolongado com medicamentos sistêmicos, comparando‐os ao grupo controle, não foi observada diferença estatística em relação ao RCV (p=0,485; tabela 3).
Comparação de casos graves, não graves e controles em relação ao RCV
| Média | Mediana | Desvio‐padrão | Q1 | Q3 | N | IC | p‐valor | ||
|---|---|---|---|---|---|---|---|---|---|
| Risco CV em % | Caso grave | 6,57 | 3 | 8,63 | 1 | 8 | 23 | 3,53 | 0,485 |
| Caso não grave | 6,33 | 6 | 3,25 | 5 | 8 | 7 | 2,41 | ||
| Controle | 6,05 | 3 | 6,30 | 2 | 8 | 30 | 2,25 | ||
Risco CV, risco cardiovascular; Caso grave, pacientes com dermatite atópica grave classificados por uso prolongado de terapia sistêmica; Caso não grave, pacientes com dermatite atópica que não utilizam terapia sistêmica.
Estudos recentes em pacientes com DA mostraram resultados divergentes em relação ao aumento do RCV.10 Em 2022, Ribeiro publicou revisão abrangente que avaliou uma série de estudos em que a relação entre DA grave foi avaliada em relação aos seus mecanismos inflamatórios e o risco de desenvolver DCV.10 Um total de 52 ensaios foram incluídos nessa revisão, abrangendo metanálises, coortes, revisões e estudos transversais. Trinta e seis estudos encontraram correlação entre DA e DCV, enquanto 16 não encontraram. Os autores concluíram que não há evidências suficientes de que a DA por si só seja fator de risco para DCV, e que o RCV em DA moderada a grave pode ser uma variável de confusão.
Até hoje foram criados numerosos instrumentos de avaliação de risco para o desenvolvimento de doenças cardiovasculares. Não foi encontrado nenhum estudo avaliando RCV utilizando o escore de risco global de Framingham, que é um dos instrumentos de estratificação de RCV mais estudados e validados para uso na população geral na atenção primária à saúde. Utilizando o Global Risk Score, verificou‐se que apesar de o grupo caso apresentar RCV médio superior ao grupo controle, não houve diferença estatisticamente significante entre eles (p=0,941). Utilizando o SCORAD para mensurar a gravidade de DA, não foi observada correlação significante com RCV (p=0,388). Ao classificar a gravidade da DA, levando‐se em consideração o uso de medicamentos sistêmicos e comparando indivíduos com doença grave, doença não grave e grupo controle, não foi observada diferença estatisticamente significante (p=0,485), sugerindo que a gravidade da DA não implica diretamente no aumento do RCV.
Diante do exposto, os achados primários do presente estudo corroboram as diretrizes atuais da American Academy of Dermatology,11 que, ao avaliar uma série de estudos com grande número de participantes com DA associada e RCV aumentado, não identificou evidências que demonstrassem magnitude de associação suficiente para estabelecer uma relação direta, concluindo que a avaliação para RCV em pacientes com DA não seria necessária. Embora exista correlação entre o processo inflamatório endotelial e a presença de biomarcadores associados à resposta de Th2, e algumas evidências que demonstrem pequenas associações da DA e RCV elevado, ou algumas doenças que a predispõem, atualmente não há indicações para avaliação cardiovascular adicional e tratamento de pacientes com DA além do que já é recomendado para a população em geral.
Conclui‐se, portanto, que embora a pressão arterial e a idade estejam fortemente relacionadas com a elevação do RCV nos indivíduos do grupo caso, ainda não são consideradas suficientes para afirmar que indivíduos adultos com DA têm maior probabilidade de desenvolver DCV do que indivíduos do grupo controle. A gravidade da DA, medida pelo SCORAD, bem como o uso de terapia sistêmica, não apresentaram associação direta com o aumento do RCV; desse modo, não há necessidade de medidas adicionais de avaliação para DCV nessa população e portanto, a DA não deve ser considerada fator independente para RCV. Assim, acredita‐se que a avaliação do RCV para pacientes com DA deva ser realizada de acordo com protocolos baseados na idade e em outros fatores associados.
Suporte financeiroNenhum.
Contribuição dos autoresLucas Pires Ventura: Contribuições substanciais na concepção ou planejamento do estudo; obtenção e interpretação dos dados para o estudo; elaboração e redação do manuscrito; e concorda em ser responsável por todos os aspectos do estudo, garantindo que questões relacionadas à precisão ou integridade de qualquer parte do trabalho sejam adequadamente investigadas e resolvidas.
Mario Cezar Pires: Análise e interpretação dos dados do estudo; aprovação da versão a ser publicada; e concorda em ser responsável por todos os aspectos do estudo, garantindo que questões relacionadas à precisão ou integridade de qualquer parte do trabalho sejam adequadamente investigadas e resolvidas.
Adilson da Costa: Contribuições substanciais na concepção ou planejamento do estudo; interpretação dos dados do estudo; redação do manuscrito e revisão crítica de conteúdo intelectual importante; aprovação da versão a ser publicada; concorda em ser responsável por todos os aspectos do estudo, garantindo que questões relacionadas à precisão ou integridade de qualquer parte do trabalho sejam adequadamente investigadas e resolvidas.
Conflito de interessesLucas Pires Ventura: Bolsista CAPES.
Mario Cezar Pires: FQM (palestrante), Pfizer (palestrante e consultor), Sanofi (investigador), Lilly (investigador).
Adilson da Costa: Nenhum.
Como citar este artigo: Ventura LP, Pires MC, Costa A. Cardiovascular risk analysis in atopic dermatitis patients. An Bras Dermatol. 2024;99:725–8.
Trabalho realizado no Hospital do Servidor Público Estadual Francisco Morato de Oliveira, São Paulo, SP, Brasil; Complexo Hospitalar Padre Bento de Guarulhos, Guarulhos, SP, Brasil.