A expectativa de vida está aumentando em países desenvolvidos. O impacto da idade nas características do melanoma não é claro, mas parece que os melanomas em idosos têm características distintas que afetam o tratamento e os resultados.
ObjetivosComparar as características clínicas e histopatológicas do melanoma e o tratamento entre pacientes idosos e mais jovens.
MétodosEstudo retrospectivo de base populacional que analisou casos de melanoma observados entre 2007 e 2022, realizado na área de saúde do sul de Sevilha (Espanha). Os pacientes foram divididos em duas faixas etárias: <65 e ≥ 65. Os dados foram coletados de históricos clínicos.
ResultadosEntre 431 melanomas cutâneos primários, 33% ocorreram em pacientes ≥ 65 anos. Pacientes idosos apresentaram mais melanomas de cabeça e pescoço (37,8% vs. 14,9%; p <0,001), lesões maiores (1,3 vs. 0,9cm; p <0,001), mais melanomas ulcerados (17,8% vs. 8,8%; p <0,012) e maior espessura de Breslow (1,03 vs. 0,65mm; p <0,01) do que pacientes mais jovens. Não foram encontradas diferenças no número de mitoses ou grau de invasão na histopatologia. Estágio 0 e estágios mais avançados (II/III/IV) foram observados com mais frequência em pacientes ≥ 65 anos (29,3% vs. 23% e 27,1% vs. 15,7%; p <0,001, respectivamente). Menos excisões amplas (28,4% vs. 5,6%; p <0,001), biopsia de linfonodo sentinela (17,6% vs. 2,4%; p <0,001) e terapia adjuvante (11,9% vs. 2,1%; p <0,001) foram realizadas em pacientes ≥ 65 anos.
Limitações do estudoO estudo foi retrospectivo, cobrindo principalmente os últimos 10 anos, com dados mais antigos ausentes. Os principais fatores de risco, como número de nevos e histórico familiar de melanoma, não foram coletados.
ConclusõesMelanomas em idosos foram diagnosticados com maior frequência em estágios iniciais e avançados, apesar de terem características prognósticas piores em comparação com pessoas mais jovens.
À medida que a população continua a envelhecer, o sistema de saúde enfrentará a perspectiva de cuidar de número crescente de idosos com diagnóstico de câncer. Em 2019, mais de 1/5 (20,3%) da população da União Europeia (UE) tinha 65 anos ou mais. As projeções indicam que a porcentagem de pessoas com 80 anos ou mais na população da UE se multiplicará por 2,5 entre 2019 e 2100, de 5,8% para 14,6%.1
Embora a incidência e a mortalidade do câncer sejam geralmente maiores nas faixas etárias mais avançadas, poucos estudos abordaram primariamente pacientes idosos com melanoma. A incidência de melanoma e a mortalidade relacionada têm aumentado constantemente desde 1970 na maioria dos países desenvolvidos.2 Nos Estados Unidos, mais de 40% dos melanomas são diagnosticados em pacientes com mais de 65 anos.3
Na Espanha, as taxas de incidência foram estimadas em 16 por 100.000 em 2022. Por idade, os dados indicam que o grupo que tem maior incidência é o de ≥ 65 anos, com 44% dos casos, seguido pelo grupo de 45 a 64 anos, com 39%, e, por fim, o de 0 a 44 anos, com 17%.4
Embora seja esperado que o número de casos de melanoma entre idosos (> 65 anos) aumente em decorrência do envelhecimento da população, a influência da idade nas características e no resultado do melanoma não é clara. Na literatura internacional, os fatores clássicos associados a pior prognóstico em pacientes mais idosos são o subtipo nodular, tumores com maior espessura de Breslow, maior índice mitótico e estágios mais avançados ao diagnóstico.5–9
Os cânceres na população idosa, incluindo o melanoma, têm características que os distinguem dos cânceres em coortes mais jovens e potencialmente afetam o tratamento e a evolução desses pacientes. O presente estudo avaliou até que ponto as características clínicas e histopatológicas dos melanomas cutâneos primários e seu manejo terapêutico diferiram em pacientes mais velhos (≥ 65) em comparação com os mais jovens (< 65).
MétodosPopulação do estudoO estudo foi realizado com pessoas atendidas no Hospital Universitário Valme, que fornece assistência médica a uma população de cerca de 500.000 habitantes na área sul de Sevilha (Espanha). O estudo incluiu pacientes com mais de 18 anos que foram diagnosticados com melanoma cutâneo primário nos últimos 15 anos e ainda estão sendo acompanhados na unidade de Dermatologia Oncológica do Hospital Valme. Pacientes com menos de 18 anos e aqueles com melanoma em mucosa, ocular, em linfonodo ou melanoma de sítio primário desconhecido foram excluídos.
Coleta de dadosO estudo foi aprovado pelo Comitê de Ética do Hospital Universitário Valme em Sevilha (código 1765‐N‐22). Dois grupos foram estabelecidos no estudo de acordo com a idade. Pacientes idosos foram definidos como indivíduos com 65 anos ou mais e foram comparados àqueles com menos de 65 anos (o grupo mais jovem) para cada variável do estudo.
Os seguintes dados foram coletados para cada paciente: idade ao diagnóstico do primeiro/único melanoma, gênero, área de residência (urbana vs. rural), exposição ao sol (ocupacional vs. recreacional), queimadura solar (alguma vez vs. nunca), uso de cabines UV (alguma vez vs. nunca) e fototipo (I a VI).
Os seguintes dados foram coletados para cada melanoma: idade ao diagnóstico, localização anatômica (cabeça e pescoço, tronco, extremidades superiores e extremidades inferiores), tamanho da lesão (cm), subtipo histopatológico (incluindo melanoma extensivo superficial [MES], melanoma nodular [MN], melanoma tipo lentigo maligno [MLL], melanoma lentiginoso acral [MLA], outros subtipos e melanomas não classificados), espessura de Breslow (mm), ulceração (sim vs. não), mitoses (número), invasão histopatológica (sim vs. não) e lesão melanocítica associada (sim vs. não).
Os dados do tratamento inicial foram classificados como biopsia excisional (indicada e realizada vs. indicada e não realizada), excisão com margem definitiva (indicada e realizada vs. indicada e não realizada), biopsia seletiva de linfonodo sentinela (BLS) (indicada e realizada vs. indicada e não realizada vs. não indicada), e terapias adjuvantes (indicada e recebida vs. indicada e não realizada vs. não indicada). O estadiamento foi classificado como estágio 0, I, II e III/IV.
Análise estatísticaVariáveis quantitativas foram descritas como médias e desvios‐padrão ou como medianas e quartis no caso de distribuições assimétricas. Variáveis qualitativas foram descritas como números e porcentagens.
Diferentes contrastes de hipóteses foram aplicados dependendo das variáveis em jogo. Comparações entre os grupos idosos e mais jovens foram realizadas usando o teste Qui‐quadrado, métodos de Monte Carlo não assintóticos, teste U de Mann‐Whitney, modelo Anova ou o teste de Kruskal‐Wallis, conforme apropriado; p <0,05 foi considerado estatisticamente significante. Em casos de significância, intervalos de confiança de 95% foram calculados para as estimativas de média e prevalência. As análises estatísticas foram realizadas usando o software estatístico IBM SPSS 28.0.
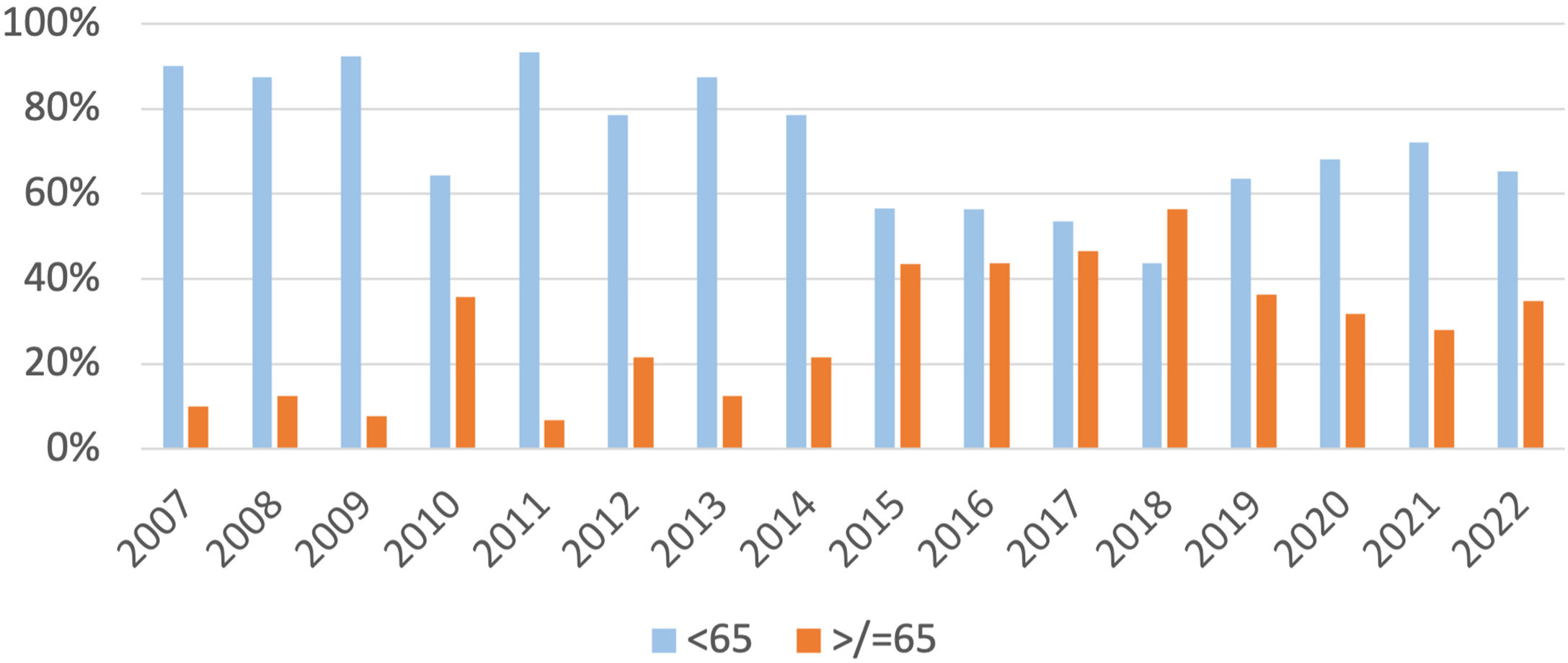
ResultadosFoi incluído no estudo um total de 399 pacientes com melanoma cutâneo, e analisados 431 melanomas cutâneos primários. Entre 2007 e 2022, 33% dos pacientes com melanoma cutâneo primário tinham mais de 65 anos. O número de melanomas primários diagnosticados em pessoas com mais de 65 anos tem aumentado cerca de 10% entre 2007 e 2009 para uma média de 35% nos últimos anos (fig. 1).
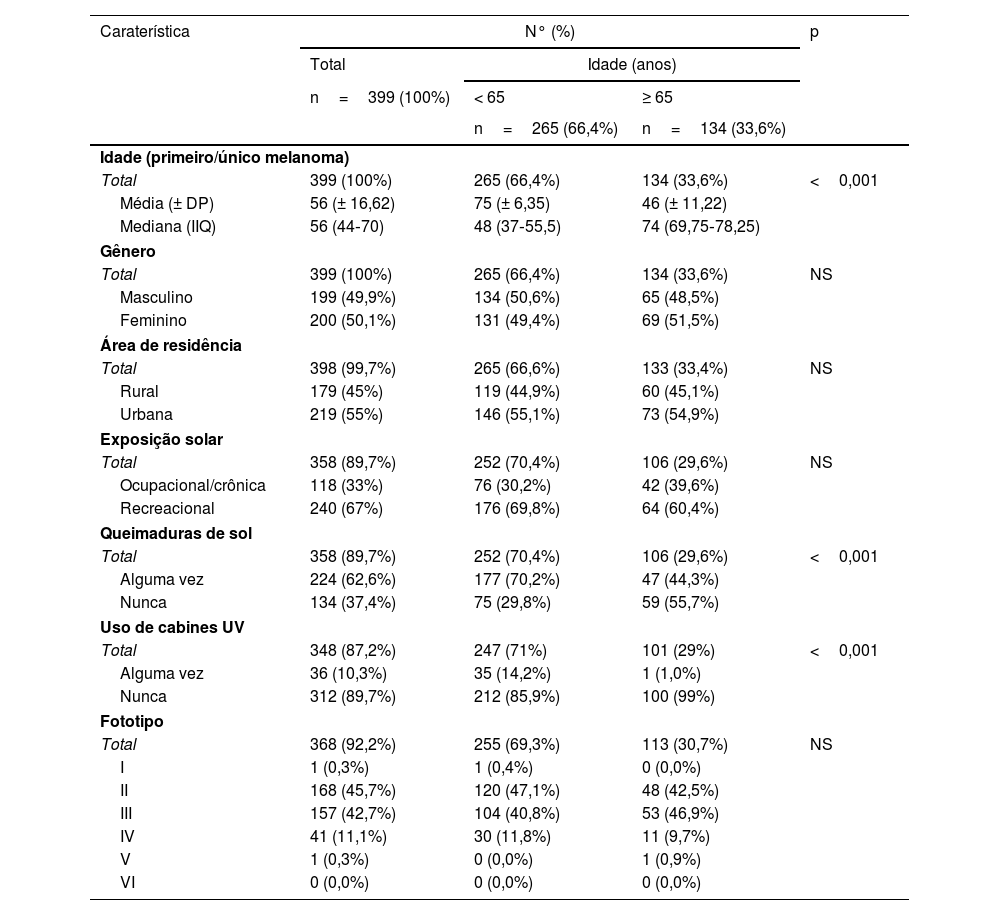
Características dos pacientesA mediana de idade do primeiro/único melanoma primário nos grupos idosos e mais jovens foi de 74 (IIQ=69,75‐78,25) e 48 (IIQ=37‐55,5), respectivamente, com diferenças estatisticamente significantes (p <0,001). Diferenças significantes também foram observadas para queimaduras solares (29,6% vs. 70,4%; p <0,001) e uso de cabines UV (1% vs. 14,2%; p <0,001). Não foram observadas diferenças significantes para gênero, área de residência, exposição solar e fototipo (tabela 1).
Características demográficas dos pacientes no momento do diagnóstico do primeiro melanoma
| Caraterística | N° (%) | p | ||
|---|---|---|---|---|
| Total | Idade (anos) | |||
| n=399 (100%) | < 65 | ≥ 65 | ||
| n=265 (66,4%) | n=134 (33,6%) | |||
| Idade (primeiro/único melanoma) | ||||
| Total | 399 (100%) | 265 (66,4%) | 134 (33,6%) | <0,001 |
| Média (± DP) | 56 (± 16,62) | 75 (± 6,35) | 46 (± 11,22) | |
| Mediana (IIQ) | 56 (44‐70) | 48 (37‐55,5) | 74 (69,75‐78,25) | |
| Gênero | ||||
| Total | 399 (100%) | 265 (66,4%) | 134 (33,6%) | NS |
| Masculino | 199 (49,9%) | 134 (50,6%) | 65 (48,5%) | |
| Feminino | 200 (50,1%) | 131 (49,4%) | 69 (51,5%) | |
| Área de residência | ||||
| Total | 398 (99,7%) | 265 (66,6%) | 133 (33,4%) | NS |
| Rural | 179 (45%) | 119 (44,9%) | 60 (45,1%) | |
| Urbana | 219 (55%) | 146 (55,1%) | 73 (54,9%) | |
| Exposição solar | ||||
| Total | 358 (89,7%) | 252 (70,4%) | 106 (29,6%) | NS |
| Ocupacional/crônica | 118 (33%) | 76 (30,2%) | 42 (39,6%) | |
| Recreacional | 240 (67%) | 176 (69,8%) | 64 (60,4%) | |
| Queimaduras de sol | ||||
| Total | 358 (89,7%) | 252 (70,4%) | 106 (29,6%) | <0,001 |
| Alguma vez | 224 (62,6%) | 177 (70,2%) | 47 (44,3%) | |
| Nunca | 134 (37,4%) | 75 (29,8%) | 59 (55,7%) | |
| Uso de cabines UV | ||||
| Total | 348 (87,2%) | 247 (71%) | 101 (29%) | <0,001 |
| Alguma vez | 36 (10,3%) | 35 (14,2%) | 1 (1,0%) | |
| Nunca | 312 (89,7%) | 212 (85,9%) | 100 (99%) | |
| Fototipo | ||||
| Total | 368 (92,2%) | 255 (69,3%) | 113 (30,7%) | NS |
| I | 1 (0,3%) | 1 (0,4%) | 0 (0,0%) | |
| II | 168 (45,7%) | 120 (47,1%) | 48 (42,5%) | |
| III | 157 (42,7%) | 104 (40,8%) | 53 (46,9%) | |
| IV | 41 (11,1%) | 30 (11,8%) | 11 (9,7%) | |
| V | 1 (0,3%) | 0 (0,0%) | 1 (0,9%) | |
| VI | 0 (0,0%) | 0 (0,0%) | 0 (0,0%) | |
NS, não significante.
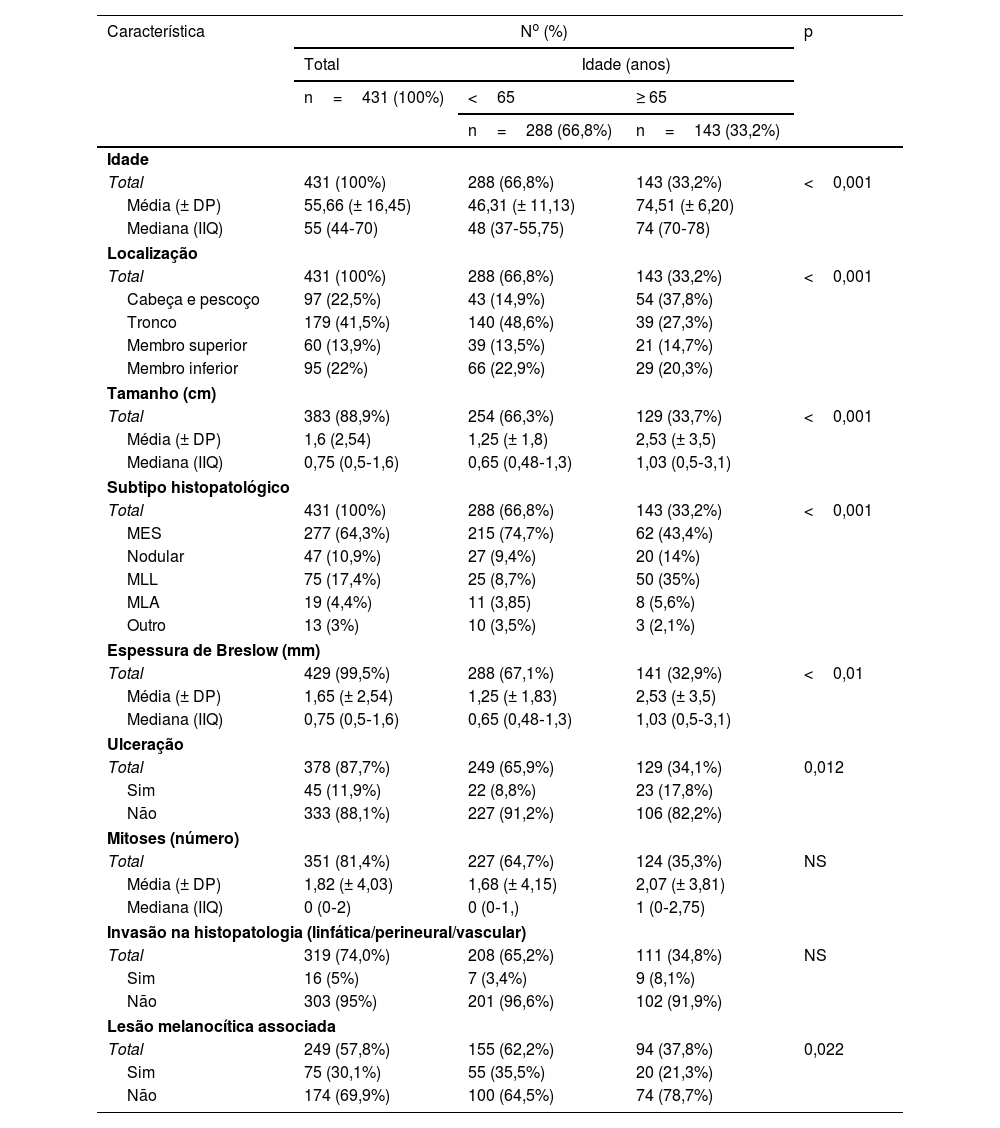
A mediana de idade do diagnóstico de melanoma nos grupos idosos e mais jovens foi de 74 (IIQ=70‐78) e 48 (IIQ=37,55‐75). Os melanomas localizados na cabeça e pescoço foram mais frequentes em pessoas com mais de 65 anos (37,8% vs. 14,9%; p <0,001). Embora o subtipo histopatológico mais frequente tenha sido o MES, sua frequência diminui consideravelmente em relação àqueles com menos de 65 anos (43,4% vs. 74,7%; p <0,001). Houve aumento de MLL (35% vs. 8,7%; p <0,001) e MN (14% vs. 9,4%; p <0,001) em pacientes idosos. Aqueles com mais de 65 anos apresentaram melanomas maiores (mediana de 1,3cm [IIQ=1‐2] vs. mediana de 0,9cm [IIQ=0,6‐1,3]; p <0,001), maior Índice de Breslow (mediana de 1,03mm [IIQ=0,5‐3,1] vs. mediana de 0,65 [IIQ=0,48‐1,3]; p <0,01) e mais melanomas ulcerados (17,8% vs. 8,8%; p <0,012). Não houve diferenças no número de mitoses ou presença de invasão (linfática, vascular, neural). Por outro lado, melanomas em pessoas com mais de 65 anos foram menos frequentemente associados a lesões melanocíticas anteriores (21,3% vs. 35,5%; p=0,022). Pacientes com menos de 65 anos tiveram risco dobrado de apresentar lesão melanocítica prévia ao melanoma (OR=2,03 com IC95% [1,1‐3,7]; p <0,005), o qual pode ser multiplicado por quase quatro (tabela 2).
Características clínicas e histopatológicas iniciais do melanoma de acordo com a idade
| Característica | No (%) | p | ||
|---|---|---|---|---|
| Total | Idade (anos) | |||
| n=431 (100%) | <65 | ≥ 65 | ||
| n=288 (66,8%) | n=143 (33,2%) | |||
| Idade | ||||
| Total | 431 (100%) | 288 (66,8%) | 143 (33,2%) | <0,001 |
| Média (± DP) | 55,66 (± 16,45) | 46,31 (± 11,13) | 74,51 (± 6,20) | |
| Mediana (IIQ) | 55 (44‐70) | 48 (37‐55,75) | 74 (70‐78) | |
| Localização | ||||
| Total | 431 (100%) | 288 (66,8%) | 143 (33,2%) | <0,001 |
| Cabeça e pescoço | 97 (22,5%) | 43 (14,9%) | 54 (37,8%) | |
| Tronco | 179 (41,5%) | 140 (48,6%) | 39 (27,3%) | |
| Membro superior | 60 (13,9%) | 39 (13,5%) | 21 (14,7%) | |
| Membro inferior | 95 (22%) | 66 (22,9%) | 29 (20,3%) | |
| Tamanho (cm) | ||||
| Total | 383 (88,9%) | 254 (66,3%) | 129 (33,7%) | <0,001 |
| Média (± DP) | 1,6 (2,54) | 1,25 (± 1,8) | 2,53 (± 3,5) | |
| Mediana (IIQ) | 0,75 (0,5‐1,6) | 0,65 (0,48‐1,3) | 1,03 (0,5‐3,1) | |
| Subtipo histopatológico | ||||
| Total | 431 (100%) | 288 (66,8%) | 143 (33,2%) | <0,001 |
| MES | 277 (64,3%) | 215 (74,7%) | 62 (43,4%) | |
| Nodular | 47 (10,9%) | 27 (9,4%) | 20 (14%) | |
| MLL | 75 (17,4%) | 25 (8,7%) | 50 (35%) | |
| MLA | 19 (4,4%) | 11 (3,85) | 8 (5,6%) | |
| Outro | 13 (3%) | 10 (3,5%) | 3 (2,1%) | |
| Espessura de Breslow (mm) | ||||
| Total | 429 (99,5%) | 288 (67,1%) | 141 (32,9%) | <0,01 |
| Média (± DP) | 1,65 (± 2,54) | 1,25 (± 1,83) | 2,53 (± 3,5) | |
| Mediana (IIQ) | 0,75 (0,5‐1,6) | 0,65 (0,48‐1,3) | 1,03 (0,5‐3,1) | |
| Ulceração | ||||
| Total | 378 (87,7%) | 249 (65,9%) | 129 (34,1%) | 0,012 |
| Sim | 45 (11,9%) | 22 (8,8%) | 23 (17,8%) | |
| Não | 333 (88,1%) | 227 (91,2%) | 106 (82,2%) | |
| Mitoses (número) | ||||
| Total | 351 (81,4%) | 227 (64,7%) | 124 (35,3%) | NS |
| Média (± DP) | 1,82 (± 4,03) | 1,68 (± 4,15) | 2,07 (± 3,81) | |
| Mediana (IIQ) | 0 (0‐2) | 0 (0‐1,) | 1 (0‐2,75) | |
| Invasão na histopatologia (linfática/perineural/vascular) | ||||
| Total | 319 (74,0%) | 208 (65,2%) | 111 (34,8%) | NS |
| Sim | 16 (5%) | 7 (3,4%) | 9 (8,1%) | |
| Não | 303 (95%) | 201 (96,6%) | 102 (91,9%) | |
| Lesão melanocítica associada | ||||
| Total | 249 (57,8%) | 155 (62,2%) | 94 (37,8%) | 0,022 |
| Sim | 75 (30,1%) | 55 (35,5%) | 20 (21,3%) | |
| Não | 174 (69,9%) | 100 (64,5%) | 74 (78,7%) | |
NS, não significante; MES, melanoma extensivo superficial; MLM, melanoma tipo lentigo maligno; MLA, melanoma lentiginoso acral.
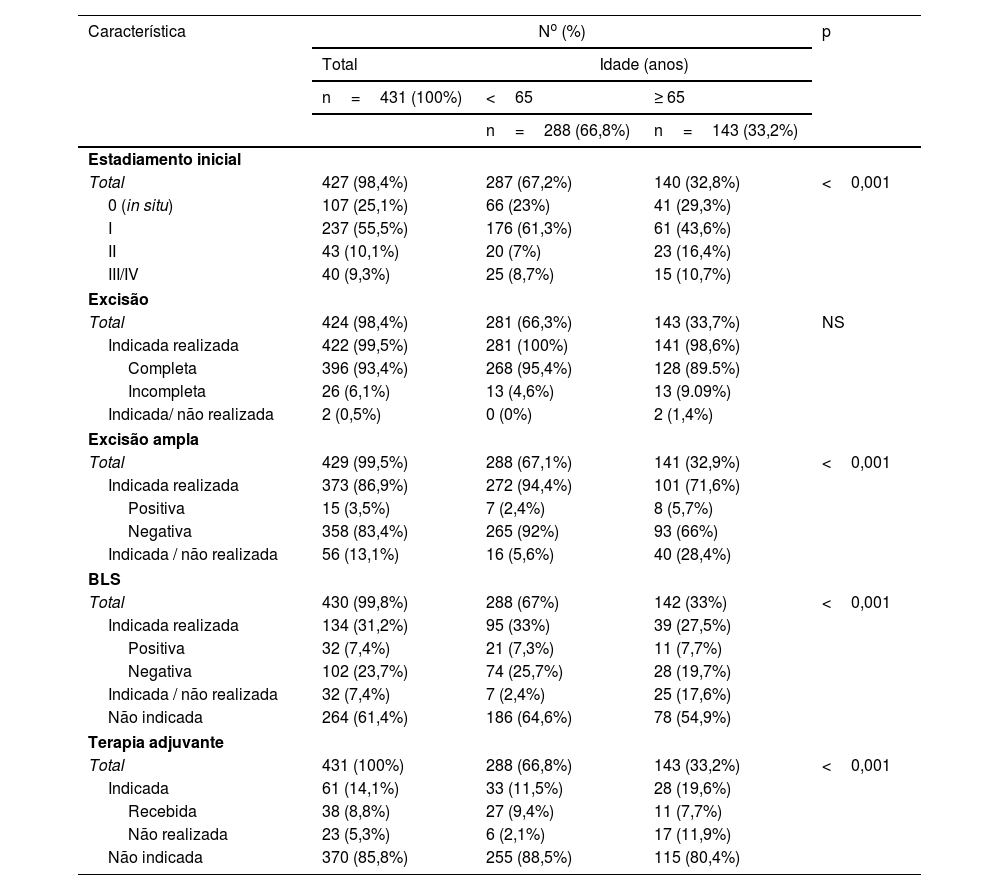
Estágio 0 e estágios mais avançados (II/III/IV) foram observados com mais frequência em pessoas com mais de 65 anos (29,3% vs. 23%; p <0,001 e 27,1% vs. 15,7%; p <0,001, respectivamente), enquanto o estágio I prevaleceu em pessoas com menos de 65 anos (61,3% vs. 43,6%; p <0,001; tabela 3). Em relação ao manejo terapêutico, não houve diferenças no tipo de ressecção do melanoma primário. Entretanto, menos excisões amplas (28,4% vs. 5,6%; p <0,001) e menos BLS (17,6% vs. 2,4%; p <0,001) foram realizadas em pessoas com mais de 65 anos, embora tenham sido indicadas. Além disso, a terapia adjuvante foi iniciada com menos frequência em pacientes idosos (11,9% vs. 2,1%; p <0,001).
Estadiamento e tratamento inicial do melanoma cutâneo de acordo com a idade
| Característica | No (%) | p | ||
|---|---|---|---|---|
| Total | Idade (anos) | |||
| n=431 (100%) | <65 | ≥ 65 | ||
| n=288 (66,8%) | n=143 (33,2%) | |||
| Estadiamento inicial | ||||
| Total | 427 (98,4%) | 287 (67,2%) | 140 (32,8%) | <0,001 |
| 0 (in situ) | 107 (25,1%) | 66 (23%) | 41 (29,3%) | |
| I | 237 (55,5%) | 176 (61,3%) | 61 (43,6%) | |
| II | 43 (10,1%) | 20 (7%) | 23 (16,4%) | |
| III/IV | 40 (9,3%) | 25 (8,7%) | 15 (10,7%) | |
| Excisão | ||||
| Total | 424 (98,4%) | 281 (66,3%) | 143 (33,7%) | NS |
| Indicada realizada | 422 (99,5%) | 281 (100%) | 141 (98,6%) | |
| Completa | 396 (93,4%) | 268 (95,4%) | 128 (89.5%) | |
| Incompleta | 26 (6,1%) | 13 (4,6%) | 13 (9.09%) | |
| Indicada/ não realizada | 2 (0,5%) | 0 (0%) | 2 (1,4%) | |
| Excisão ampla | ||||
| Total | 429 (99,5%) | 288 (67,1%) | 141 (32,9%) | <0,001 |
| Indicada realizada | 373 (86,9%) | 272 (94,4%) | 101 (71,6%) | |
| Positiva | 15 (3,5%) | 7 (2,4%) | 8 (5,7%) | |
| Negativa | 358 (83,4%) | 265 (92%) | 93 (66%) | |
| Indicada / não realizada | 56 (13,1%) | 16 (5,6%) | 40 (28,4%) | |
| BLS | ||||
| Total | 430 (99,8%) | 288 (67%) | 142 (33%) | <0,001 |
| Indicada realizada | 134 (31,2%) | 95 (33%) | 39 (27,5%) | |
| Positiva | 32 (7,4%) | 21 (7,3%) | 11 (7,7%) | |
| Negativa | 102 (23,7%) | 74 (25,7%) | 28 (19,7%) | |
| Indicada / não realizada | 32 (7,4%) | 7 (2,4%) | 25 (17,6%) | |
| Não indicada | 264 (61,4%) | 186 (64,6%) | 78 (54,9%) | |
| Terapia adjuvante | ||||
| Total | 431 (100%) | 288 (66,8%) | 143 (33,2%) | <0,001 |
| Indicada | 61 (14,1%) | 33 (11,5%) | 28 (19,6%) | |
| Recebida | 38 (8,8%) | 27 (9,4%) | 11 (7,7%) | |
| Não realizada | 23 (5,3%) | 6 (2,1%) | 17 (11,9%) | |
| Não indicada | 370 (85,8%) | 255 (88,5%) | 115 (80,4%) | |
NS, não significante; BLS, biopsia seletiva de linfonodo sentinela.
Os resultados do presente estudo confirmam e estendem aqueles de relatos anteriores sobre a apresentação e as características do melanoma em idosos. De acordo com séries anteriores,5,10,11 foi observado que a cabeça e o pescoço foram a localização mais frequente em pacientes idosos (37,8%). Autores anteriores demonstraram que a localização do melanoma na cabeça e no pescoço aumenta com a idade e se torna o local mais comum após os 70 anos.12,13 Foi sugerido que essa alta incidência de melanoma na cabeça e no pescoço pode ser atribuída a danos solares cumulativos, resultando notavelmente em numerosos casos de MLL.
Como em estudos anteriores, a diferença mais relevante em termos de características prognósticas basais entre pacientes idosos e mais jovens foi a espessura de Breslow mais alta no grupo idoso.5,10–13 Outras características clássicas de mau prognóstico, como tamanho clínico maior e ulceração, também foram observadas no grupo idoso, como em estudos anteriores.5,10–13
Embora o MES seja o subtipo histopatológico mais frequente em faixas etárias mais jovens,8 nos pacientes do presente estudo com idade ≥ 65 anos há um excesso desproporcional de lentigo maligno (35%) e MN (14%), com menos casos de MES (43,4%). Na maioria das séries, o MN ocupa o segundo lugar em frequência;5,7 entretanto, no presente estudo, a porcentagem de MLL está na segunda posição, o que provavelmente está significantemente relacionado à exposição crônica ao sol na região geográfica estudada. O excesso de MLL visto neste estudo apoia a associação entre MLL, idade avançada e pele cronicamente exposta ao sol.14
Estágio 0 e estágios mais avançados (II/III/IV) foram observados com mais frequência em pessoas com mais de 65 anos. Entre os fatores que podem explicar essa diferença, a frequência de melanomas in situ e o subtipo histopatológico nodular podem desempenhar papel importante. No presente estudo, o melanoma in situ e o MN ocorreram 1,3 e 1,5 vezes, respectivamente, mais frequentemente no grupo idoso do que no mais jovem. A frequência de MN, lesão muito agressiva e que progride rapidamente, também pode explicar a frequência mais alta do estágio IV em pacientes idosos. Além do MN, o mau prognóstico em idosos pode ser explicado por diagnóstico tardio como consequência da localização em áreas pouco visíveis (couro cabeludo e região dorsal), ausência de parceiro para exame em casa, visão deficiente, desconhecimento de alterações clínicas e/ou confusão entre melanoma e ceratoses seborreicas.12
Após o diagnóstico inicial, o tratamento do melanoma também parece ser questão desafiadora. Chang et al.15 enfatizaram que pacientes idosos devem ser tratados de acordo com as características e fatores prognósticos de seus tumores e não de acordo com a idade mais avançada. Em contraste com essa afirmação, foi observado que 28,4% dos idosos, em comparação com 5,6% dos mais jovens, nunca tiveram excisão ampla.
Entre os pacientes tipicamente elegíveis para BLS, 17,3% do grupo idoso vs. 2,4% no mais jovem foram submetidos a esse procedimento apenas pela idade ou comorbidades. Isso pode ser, em parte, o resultado do valor prático limitado da BLS em pacientes idosos, para os quais as terapias adjuvantes não são opção. Entretanto, o papel da BLS em pacientes idosos é controverso, dada sua expectativa de vida limitada e a presença de outras causas concorrentes de mortalidade; no entanto, é recomendado que a decisão de empregar ou não a BLS seja avaliada caso a caso.11
Outra grande diferença entre pacientes idosos e mais jovens foi a taxa de terapia adjuvante proposta e concluída. Os 11,9% dos pacientes idosos, em comparação com 2,1% dos mais jovens elegíveis para terapia adjuvante, não passaram pelo curso completo da terapia. Muitos pacientes idosos têm problemas de saúde, dificultando a prescrição de terapias adjuvantes. Além disso, os pacientes idosos podem relutar em aceitar tratamento com efeitos adversos significantes e pouco benefício.
Existem algumas limitações neste estudo. Foi um estudo retrospectivo, e o que foi observado na área onde ele foi conduzido pode não ser generalizado para outros territórios. A maioria dos pacientes do presente estudo foi avaliada nos últimos 10 anos. Embora muitos dos pacientes diagnosticados antes de 2012 tenham recebido alta e seus dados não estejam disponíveis, não foram observadas diferenças significantes entre esses anos para as características dos pacientes, melanomas e principais características do tratamento, exceto por aumento no número de diagnósticos de melanoma cutâneo primário nos últimos anos. Outros fatores, como número de nevos, histórico familiar de melanoma e histórico de câncer de pele não melanoma ou câncer não cutâneo, não foram coletados. Mais estudos são necessários para comparar esses fatores de risco e características entre pacientes idosos e mais jovens.
ConclusãoO número de casos de melanoma em pessoas com mais de 65 anos tem aumentado na última década. Em comparação com o grupo mais jovem, os pacientes idosos tiveram melanomas cutâneos primários mais frequentemente na cabeça e pescoço com maior espessura, maior tamanho clínico e ulceração. Os melanomas foram diagnosticados com mais frequência nos estágios inicial (in situ) e avançado (II, III, IV) e têm menor associação com lesões anteriores. Além disso, mais intervenções e tratamentos oncológicos são descartados apenas pela idade, apesar do fato de não haver contraindicações.
O estágio no diagnóstico continua sendo a diferença mais importante entre pacientes mais jovens e idosos. Mais campanhas de saúde pública sobre melanoma devem se concentrar no acesso de idosos ao diagnóstico precoce e à excisão com margens apropriadas. A avaliação das comorbidades do paciente, expectativa de vida prevista, fragilidade e capacidade de suportar o tratamento proposto devem ser consideradas no planejamento do tratamento desses pacientes.
Suporte financeiroNenhum.
Contribuição dos autoresJuan‐Manuel Morón‐Ocaña: Elaboração e redação do manuscrito; revisão crítica da literatura.
Isabel‐María Coronel‐Pérez: Aprovação da versão final do manuscrito; revisão crítica do manuscrito.
Ana‐ Isabel Lorente‐Lavirgen: Aprovação da versão final do manuscrito; revisão crítica do manuscrito,
Carmen‐Victoria Almeida‐González: Análise estatística; concepção e planejamento do estudo.
Amalia Pérez‐Gil: Aprovação da versão final do manuscrito; revisão crítica do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Moron‐Ocaña JM, Coronel‐Pérez IM, Lorente‐Lavirgen AI, Almedia‐González CV, Pérez‐Gil A. Clinical‐histopathological characteristics and therapeutic management of primary cutaneous melanoma in elderly patients. An Bras Dermatol. 2025;100:422–8.
Trabalho realizado no Departamento de Dermatologia, Hospital Universitario Virgen de Valme, Sevilha, Espanha e Unidade de Estatística e Metodologia de Pesquisa, Hospital Universitario Virgen de Valme, Sevilha, Espanha.